L’infiammazione del sottocute è difficile da valutare. David Anliker, MD, offre una panoramica delle possibilità di differenziazione e dell’istopatologia.
Un principio della dermatologia e della dermatoistopatologia è che si può fare una diagnosi solo se si conoscono le diverse malattie possibili. Nel valutare la pannicolite, ho quindi ricordato subito che esistono 28 cause diverse di adiposite. In realtà, però, è ancora più complicato. C’è anche il problema che alcune entità cliniche sono piuttosto descrittive dal punto di vista storico e non sono mai state chiarite correttamente dal punto di vista patogenetico.
Differenziare la panniculite in base agli aspetti clinici
È possibile distinguere le diverse forme di adiposite osservandole o tramite la palpazione?
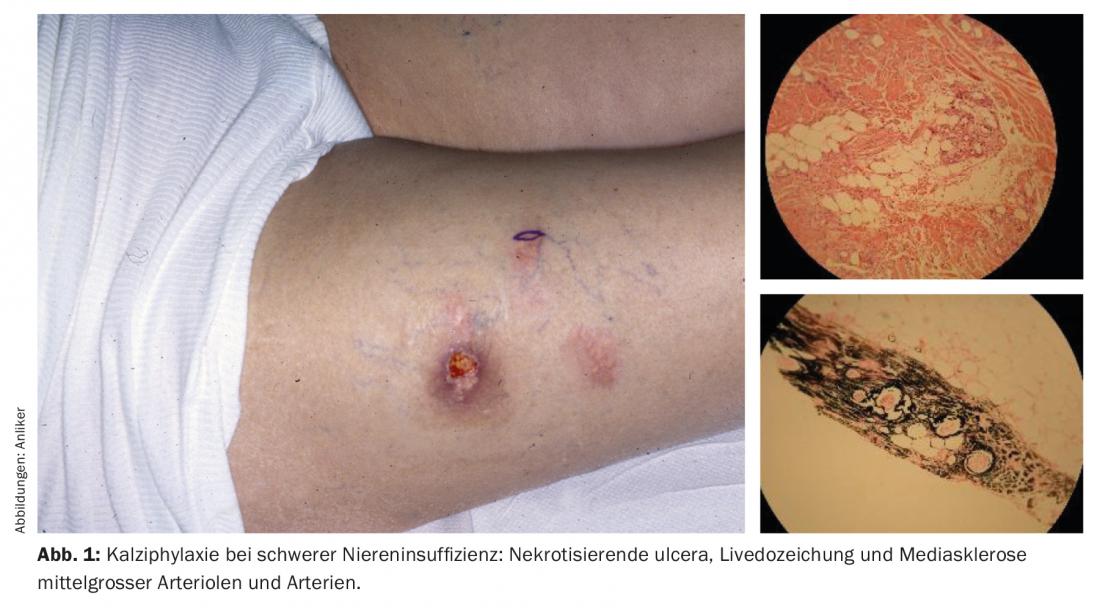
In alcuni casi, sì. In primo luogo, si può fare una distinzione tra nodi solitari e nodi multipli. Le prime sono, ad esempio, panniculiti traumatiche, panniculiti da corpo estraneo, le seconde sono panniculiti più reattive come l’eritema nodoso o malattie sistemiche come la sarcoidosi, malattie autoimmuni o panniculiti infettive come l’eritema induratum Bazin. Inoltre, i focolai diffusi tendono a indicare cause infettive, quelli chiaramente circoscritti focolai granulomatosi come nella sarcoidosi, quelli fribrosi come nella morfea profonda. Un reperto molto duro alla palpazione potrebbe essere indicativo di una morfea profonda o di una panniculite calcificante nella sindrome CREST, nella sclerodermia o come risultato di una calcifilassi.
La calcifillassi si verifica nell’insufficienza renale gravemente sottotrattata e nell’iperparatiroidismo secondario – uno sviluppo grave che porta all’ulcerazione e a una breve sopravvivenza. Nel migliore dei casi, questo può essere influenzato favorevolmente dalla dialisi immediata e dalla dissoluzione degli incrementi di calce con tioaureosolfato i.v. [1] (Fig. 1).
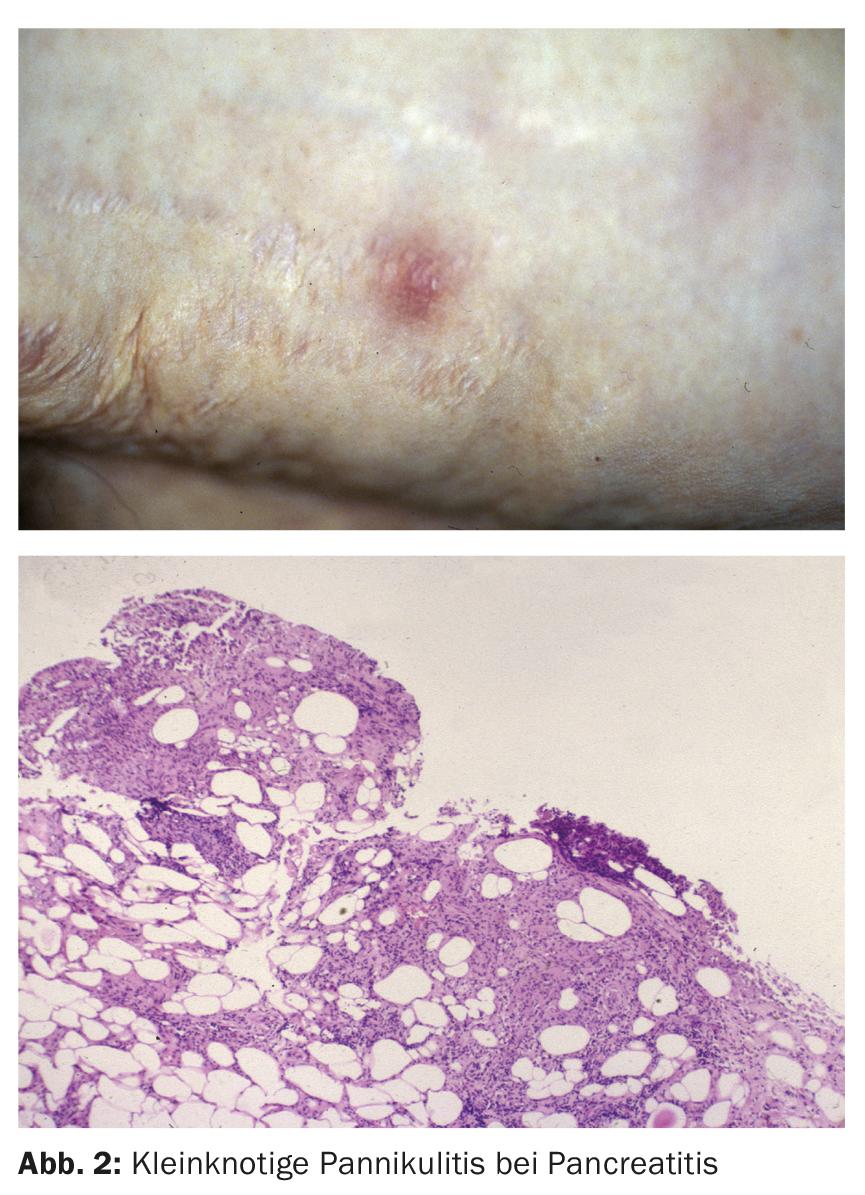
La panniculite a piccoli noduli è tipica della panniculite pancreatica (Fig. 2) [2]. Ma la distinzione clinica non è del tutto soddisfacente. Alcune malattie, ad esempio, possono presentarsi con noduli solitari e multipli, come il lupus eritematoso profondo, la sarcoidosi e la pannicolite fredda, motivo per cui si deve ricorrere all’esame dei tessuti mediante biopsia profonda in quasi tutti i casi.
Differenziazione in base agli aspetti istopatologici
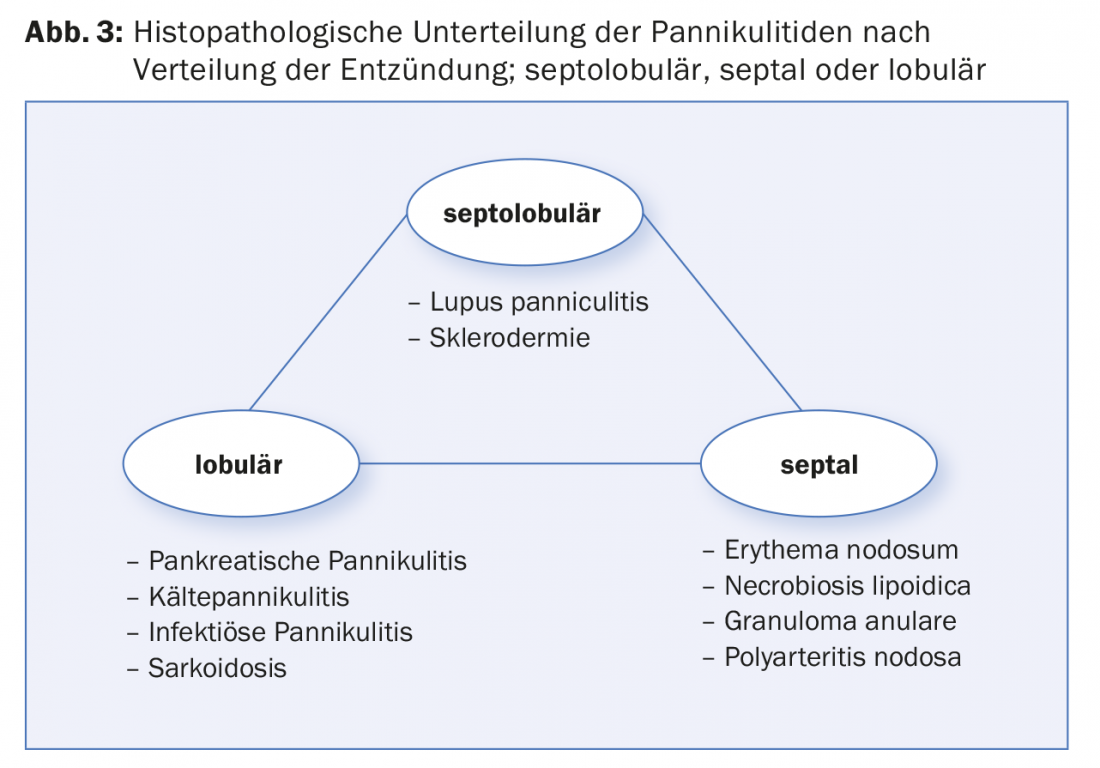
La differenziazione o classificazione istopatologica della pannicolite dipende dalla distribuzione dell’infiammazione nel tessuto adiposo (Fig. 3). Si distingue, ad esempio, tra panniculite lobulare, settolosa (lupus eritematoso) e settale (eritema nodoso). Nell’eritema nodoso, l’infiammazione non si trova solo a livello sottocutaneo, ma anche nel derma medio-profondo – come in alcune altre diagnosi, ad esempio nella calcifilassi, che inizia nel derma profondo e in cui si possono trovare vasi calcificati anche nel sottocute. In realtà, si tratta principalmente di una malattia metabolica con la tipica mediasclerosi.
La seconda distinzione è la presenza di vasculite. Così, elementi vasculitici dei vasi più grandi si trovano nella poliarterite nodosa, nella malattia di Crohn e una vasculite dei piccoli vasi nell’eritema nodoso lebbroso.
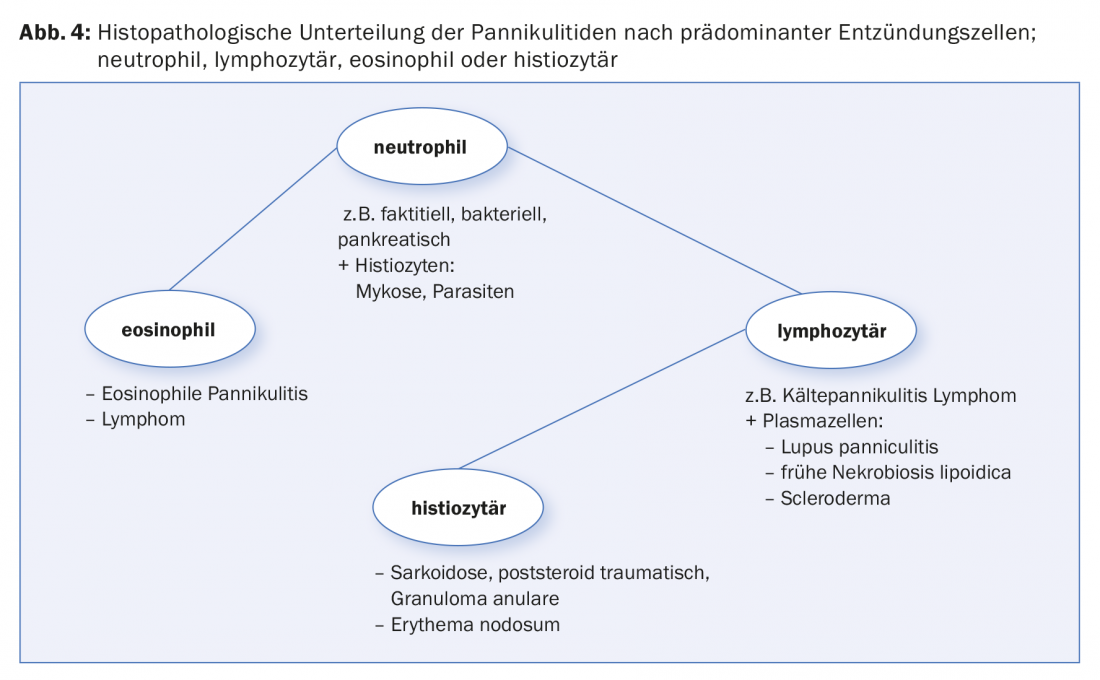
La terza differenziazione in base agli aspetti istopatologici avviene sulla base delle diverse cellule infiammatorie. (Fig. 4), Quindi la predominanza linfocitaria dell’infiammazione è tipica del lupus eritematoso (qui in aggiunta con le plasmacellule), quella istiocitaria dell’eritema nodoso e della necrobiosi lipoidica, mentre l’infiammazione ricca di neutrofili è indicativa di alcune altre, come la maggior parte delle panniculiti infettive e l’adiposite pancreatica.
La diagnosi di linfoma è una sfida anche nel sottocute; ad esempio, il linfoma pannicolitico a cellule T mostra un infiltrato linfocitario con cellule di linfoma allineate come pietre intorno ai lobuli di grasso e il linfoma intravascolare a cellule T, che a volte può essere valutato in modo definitivo solo con biopsie seriali [3].
Eritema nodoso contro eritema nodoso
L’eritema nodoso è un’infiammazione reattiva solitamente autolimitata che si verifica simmetricamente e in modo multiplo sulla parte inferiore dorsale delle gambe ed è molto dolorosa alla pressione, all’inizio teneramente eritematosa e poi successivamente diventa sempre più colorata e livida. Le cause dell’eritema nodoso e le malattie concomitanti sono: Sarcoidosi, enteriti con shigella, yersinia e salmonella, infezioni da micoplasma, infezioni da streptococco e altre infezioni sospette, gravidanza e, come rappresentanti delle dermatosi neutrofile, anche malattie intestinali croniche come la colite ulcerosa e il morbo di Crohn.
L’eritema nodulare si trova anche sulle estremità superiori, è difficilmente distinguibile dal punto di vista istopatologico, ma di solito dura più a lungo dell’eritema nodoso autolimitato, che è presente per circa sette settimane. È più probabile che ciò sia causato dai farmaci, in particolare dai contraccettivi. Nelle malattie croniche dell’intestino, sono possibili anche corsi e cliniche atipiche. Inoltre, l’eritema nodulare reattivo si verifica nel trattamento della tubercolosi e della lebbra, l’eritema nodoso lebbroso. In generale, ci si chiede se le forme presumibilmente innescate dagli antibiotici non siano in realtà una reazione al rilascio di antigeni da parte dei batteri. Dal punto di vista terapeutico, non ci sono prove dell’uso di steroidi nell’eritema nodoso; la prova più evidente è l’efficacia dello iodato di potassio, un sale in grado di contrastare il processo infiammatorio. Naturalmente, i fattori scatenanti infettivi e infiammatori devono essere trattati e quelli medicinali devono essere omessi.
Panniculite nelle malattie interne
La pancreatite, la malattia di Lyme, la sarcoidosi, l’insufficienza renale o il deficit di alfa-antitripsina-1 possono causare la panniculite, che deve essere ricercata in modo specifico o per sospetto clinico (piccoli noduli nella pancreatite, calcificazione nell’insufficienza renale) o in assenza di una diagnosi chiara da parte dell’istopatologia.
Panniculite nelle malattie autoimmuni
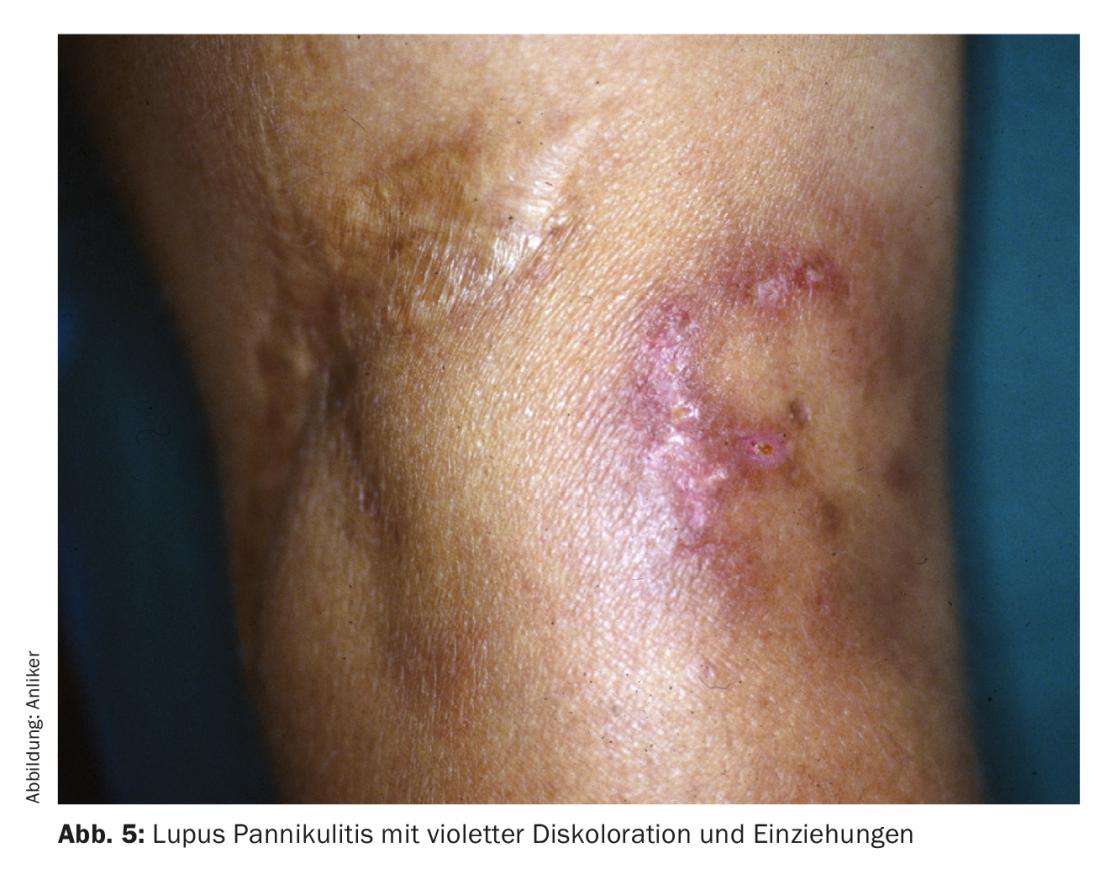
Il lupus eritematoso (Fig. 5) [4], la sclerodermia, la dermatomiosite possono portare a panniculite isolata (sotto forma di calcinosi cutis nella sclerodermia, per esempio), che può manifestarsi con o senza altri sintomi cutanei. Sono importanti l’ispezione di tutto il corpo, le domande cliniche (sensibilità alla luce, dolore muscolare, difficoltà di deglutizione, salivazione, ecc. Una caratteristica particolare è la sindrome di Shulman, che in realtà si trova ancora più in profondità del sottocute ed è caratterizzata da gonfiori profondi e dolorosi e solo un po’ di eritema; si tratta di una fascite eosinofila che appartiene alla sclerodermia e storicamente è stata scatenata anche dal L-triptofano in passato.
L’eritema induratum Bazin
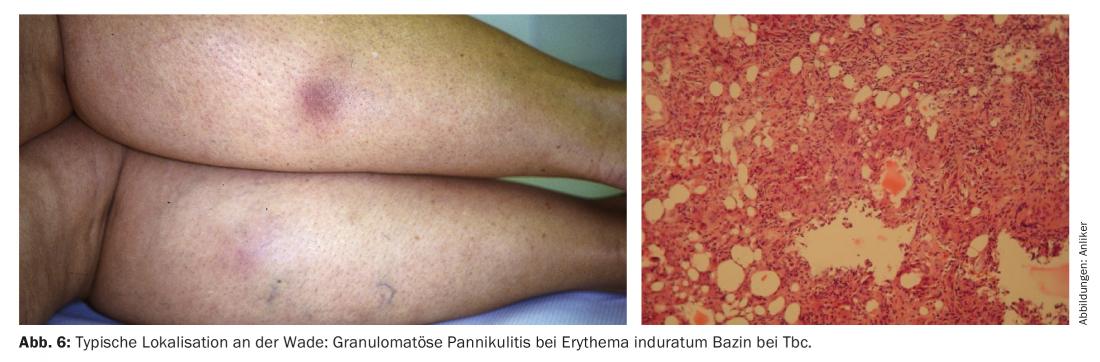
L’eritema induratum Bazin è in realtà la controparte dell’eritema nodoso, in quanto è strettamente localizzato al polpaccio o ai polpacci (Fig. 6), ma appare anche doloroso con focolai granulomatosi che sono anche più profondi e tendono a ulcerarsi. Questo solleva alcune domande. Da un lato, l’eritema bazin è considerato un’associazione con la tubercolosi (TB), che deve essere ricercata in ogni caso. Ma anche dopo il trattamento della TBC. la malattia spesso persiste in modo indipendente e si manifesta anche senza una TB associata. su.
Altre malattie sottocutanee comprendono il granuloma anulare profondo, le infezioni profonde come la micosi profonda e la nocardiosi profonda, e un’intera gamma di altri patogeni batterici e parassitari, soprattutto ai tropici e in condizioni di immunosoppressione.
Forme di pannicolite storicamente descritte
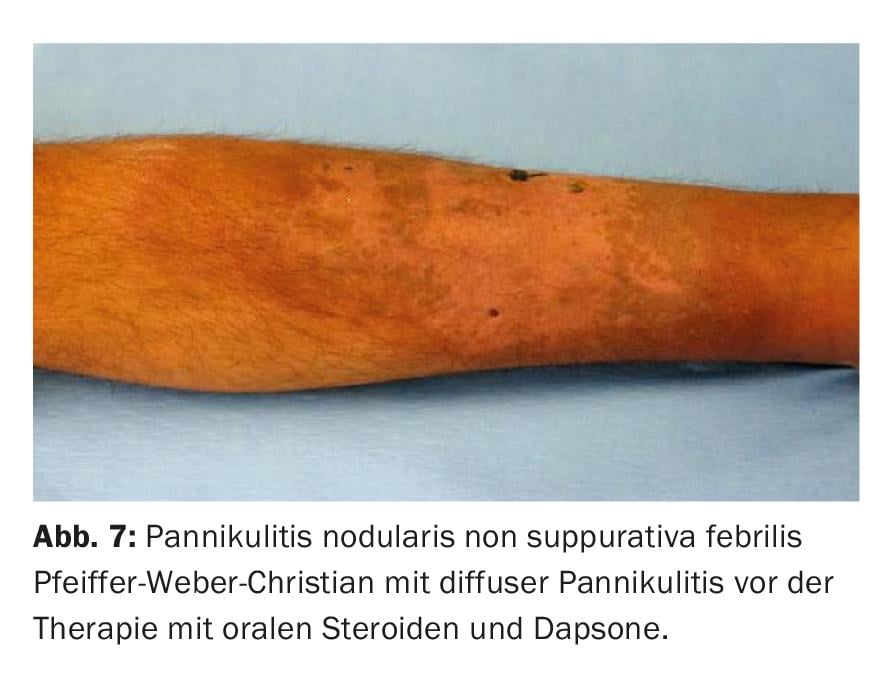
Alcune forme descritte di panniculite sono probabilmente descrizioni multiple, cioè duplicazioni della stessa malattia e di natura piuttosto reattiva: ad esempio, la lipogranulomatosi sottocutanea Rothman Makai, considerata idiopatica, e la panniculite febrilis non suppurativa Pfeiffer-Weber-Christian, che spesso si manifestano in modo solitario e sono forse autoinfiammatorie o reattive come nella colite ulcerosa, ad esempio [5] (Fig. 7).
Panniculite fredda
Si tratta di panniculite fisica, panniculite associata alla crioblogulina o panniculite associata al lupus eritematoso? Si può distinguere? Questo è possibile soprattutto con l’aiuto di una biopsia tissutale profonda, che dovrebbe mostrare una livedovasculite nella crioglobulinemia, un’infiammazione linfocitaria settolobulare nel lupus eritematoso e una necrosi nel tessuto adiposo nella panniculite fisica fredda.
Non tutte le panniculiti sono uguali – la diagnosi differenziale
La panniculite è per definizione un’infiammazione del tessuto adiposo e comprende tutte le entità qui descritte; la panniculite, invece, è un disturbo della distribuzione del grasso che si riscontra soprattutto nelle donne, causato da lobuli di grasso sovradimensionati che sono meno degradabili e quindi portano alla formazione di noduli. Questo è geneticamente predisposto, ma dipende anche dalle fluttuazioni di peso. Pertanto, quando si perde peso, il problema tende a peggiorare e a diventare più umido, e gli unici atti utili sono le azioni fisiche come l’acqua, il freddo, l’attrito meccanico, i massaggi, ecc.
Panniculite traumatica e da corpo estraneo
A livello post-traumatico, si verifica l’infiammazione e di solito l’atrofia e l’ammaccatura del tessuto adiposo, come l’atrofia legamentosa localizzata al polpaccio; ma questo è possibile anche dopo l’infiltrazione di steroidi, chiamata atrofia steroidea, ma anche dopo altre iniezioni. I corpi estranei come il silicone, lo ialurone o la paraffina provocano una reazione da corpo estraneo con formazione di granuloma, a seconda della situazione di reazione; quest’ultima porta al cosiddetto paraffinoma, che presenta un caratteristico motivo a “formaggio svizzero” perforato nell’istopatologia.
La terapia non è semplice e dipende dalla patologia di base o dalla malattia concomitante, o da entrambe. Il trattamento topico è limitato perché molte sostanze non si diffondono nel sottocute. Un’eccezione è rappresentata dall’unguento di tacrolimus e dal gel di tazarotene, che penetra relativamente bene. Inoltre, si possono utilizzare impacchi umidi per raffreddare e il trattamento occlusivo con pomate favorisce la migrazione attraverso l’epidermide e il derma (pomata al clobetasolo diproprionato, per esempio). La terapia sistemica è di grande importanza, che si tratti di steroidi, retinoidi, antibiotici, antimalarici, immunosoppressori o altre sostanze.
Conclusione
Le cause dell’adiposite sono molteplici; la diagnosi è difficile perché la differenziazione clinica non è evidente a causa della profondità del disturbo e l’istopatologia spesso non porta a un quadro caratteristico, ma deve avvenire proprio per il rischio di infezioni e tumori. Pertanto, l’anamnesi e le malattie interne concomitanti devono contribuire alla diagnosi, gli eventi traumatici devono essere indagati, l’uso di farmaci, le iniezioni locali, le malattie croniche e la pelle deve essere esaminata per trovare indicazioni di una forma profonda di una malattia o infezione solitamente superficiale.
Messaggi da portare a casa
- L’infiammazione del sottocute è difficile da valutare perché si vede poco in superficie e si vede poco alla palpazione.
- Oltre alle possibilità di differenziazione di natura clinica, come le dimensioni dei noduli, le retrazioni, le emorragie, ci sono le caratteristiche istopatologiche.
- L’istopatologia distingue tra panniculite settale, settolobulare e lobulare e la composizione delle cellule infiammatorie.
- La diagnosi differenziale comprende cause tumorali di natura infettiva, autoimmune, traumatica, autoinfiammatoria e reattiva.
Letteratura:
- Hafner J, et al: Malattia uremica delle piccole arterie con calcificazione mediale e iperplasia intimale (la cosiddetta calcifilassi): una complicanza dell’insufficienza renale cronica e beneficio della paratiroidectomia. J Am Acad Dermatol. 1995 dic; 33(6): 954-962.
- Menzies S, et al: Panniculite pancreatica che precede la pancreatite acuta e successivo rilevamento di una neoplasia mucinosa papillare intraduttale: un rapporto di caso. JAAD Case Rep. 2016 Jun 24; 2(3): 244-246.
- Hundsberger T, Anliker MD, et al: Linfoma intravascolare che imita l’ictus cerebrale: rapporto di due casi. Case Rep Neurol. 2011 Sep; 3(3): 278-283.
- Böhm I, et al.: Lupus eritematoso profundus ANCA-positivo. Terapia di successo con un basso dosaggio di Dakpsone]. Dermatologo. 1998 maggio; 49(5): 403-407.
- Jaeger T, Anliker MD, et al: Sindrome di Pfeiffer-Weber-Christian (panniculitis nodularis nonsuppurativa febrilis) associata a colite ulcerosa. Poster Riunione annuale SGDV 2011 Sett.
PRATICA DERMATOLOGICA 2017; 27(3): 20-24