Il trauma psicologico può avere diverse cause. Tuttavia, hanno una cosa in comune: causerebbero una profonda disperazione in quasi tutti. Le esperienze traumatiche possono essere classificate in base a diversi aspetti e trattate individualmente.
Di seguito, vengono presentate le caratteristiche del trauma psicologico e gli approcci terapeutici per il suo trattamento. Viene prestata particolare attenzione ai sintomi più importanti e agli interventi più efficaci. Il riassunto conciso dei risultati della ricerca attuale rende questo contributo particolarmente adatto ai professionisti. Il riferimento ai manuali di terapia e agli studi offre anche l’opportunità di ulteriori approfondimenti.
Eventi traumatici
Il trauma psicologico è definito nell’ICD-11 come un evento o una serie di eventi di straordinaria minaccia o di portata catastrofica, che causerebbe un profondo disagio a quasi chiunque [1]. Il sistema statunitense DSM (Manuale diagnostico e statistico dei disturbi mentali) descrive il trauma come un evento che comporta il confronto con la morte, le lesioni gravi o la violenza sessuale [2]. L’esperienza diretta, la testimonianza personale, la presenza in una famiglia stretta o con amici intimi e il confronto ripetuto con dettagli avversivi (ad esempio, nel contesto del lavoro) sono specificati come 4 forme possibili.
Gli eventi traumatici possono essere classificati in base a diversi aspetti. Come schema guida, si è dimostrata utile la classificazione in traumi causati dall’uomo e accidentali e in traumi a breve e a lungo termine (tipo I e tipo II). (Tab. 1). I traumi di tipo I sono solitamente caratterizzati da un pericolo acuto per la vita, dall’improvviso e dalla sorpresa, quelli di tipo II da una serie di eventi individuali traumatici diversi e da una bassa prevedibilità degli eventi stressanti successivi.

Tra tutti i tipi di trauma, esiste una probabilità condizionata di sviluppare un disturbo da stress post-traumatico (PTSD) dell’8-15%. Ciò significa che su 100 persone traumatizzate, 8-15 hanno una diagnosi di PTSD. Tuttavia, per quanto riguarda i diversi tipi di trauma, la probabilità condizionale è molto diversa:
- Circa il 50-65% dopo un’esperienza diretta di guerra come civile;
- circa il 50% dopo uno stupro e un abuso sessuale;
- circa il 25% dopo altri crimini violenti;
- circa il 5% dopo incidenti stradali gravi;
- <5% dopo i disastri naturali, gli incendi o i disastri legati agli incendi;
- <5% per i testimoni di incidenti e atti di violenza.
Disturbo da stress post-traumatico
“Da quando ho subito l’attacco, sono diventato una persona completamente diversa”, riferisce un uomo di 60 anni, “la sera mi sdraio a letto e poi arrivano questi pensieri e immagini, e poi resto sveglio per anni. (…). Se mi trovo da qualche parte e c’è un rumore improvviso, mi spavento. (…) Non si può spegnere”. L’uomo, vittima di un’aggressione, soffre del cosiddetto PTSD. La presenza di un trauma grave è un prerequisito per la diagnosi di PTSD. Viene diagnosticata quando alcuni sintomi individuali si manifestano insieme per un periodo di tempo più lungo. Secondo l’ultima definizione dell’ICD-11, i sintomi si concentrano sulla rievocazione vivida della situazione traumatica (intrusione), sull’evitamento e sulla sensazione persistente di minaccia.
Intrusione: i pazienti con PTSD mostrano un attaccamento involontario all’esperienza orribile. Questa schiavitù si manifesta con immagini, suoni o altre impressioni vivide dell’evento traumatico che involontariamente ‘invadono’ sia lo stato di coscienza di veglia che il sonno. Questo si chiama anche flashback. Spesso c’è uno stato di esperienza soggettiva di essere inondati da queste immagini interiori.
Evitare: Inoltre, le persone colpite spesso cercano con tutte le loro forze di “spegnere” i pensieri che le inondano, cioè di smettere di pensare a ciò che è successo. Nonostante i tentativi intensivi, nella maggior parte dei casi l’evitamento non ha successo. Il comportamento di evitamento comprende anche la rinuncia a svolgere attività, a frequentare luoghi o a incontrare persone che ricordano il trauma.
Sensazione persistente di minaccia: anche il corpo reagisce dopo un trauma, anche se le persone colpite spesso non vedono le conseguenze fisiche legate al trauma. La soglia di eccitazione del sistema nervoso autonomo si abbassa, vale a dire che sollecitazioni successive ancora più piccole portano ad un’eccitazione più forte. Come conseguenza del trauma, c’è una sensazione persistente di minaccia (ipervigilanza). Le situazioni quotidiane sono percepite come eccessivamente pericolose. Questo riguarda sia le situazioni associate al trauma che quelle non associate al trauma.
Epidemiologia e decorso della PTSD: sebbene gli studi epidemiologici dimostrino che la maggior parte della popolazione sperimenta eventi traumatici nel corso della vita, la prevalenza nell’arco della vita in Europa è solo tra l’1 e il 3 percento [3]. Ciò significa che la maggior parte delle persone traumatizzate non sviluppa la PTSD, ma mostra un recupero spontaneo. Il decorso della PTSD è caratterizzato anche dal fatto che nella maggior parte delle vittime di trauma, i sintomi si attenuano nel giro di poche settimane. Una durata dei sintomi superiore a tre mesi è prognosticamente sfavorevole, poiché i sintomi persistono più a lungo e diventano cronici.
PTSD complesso
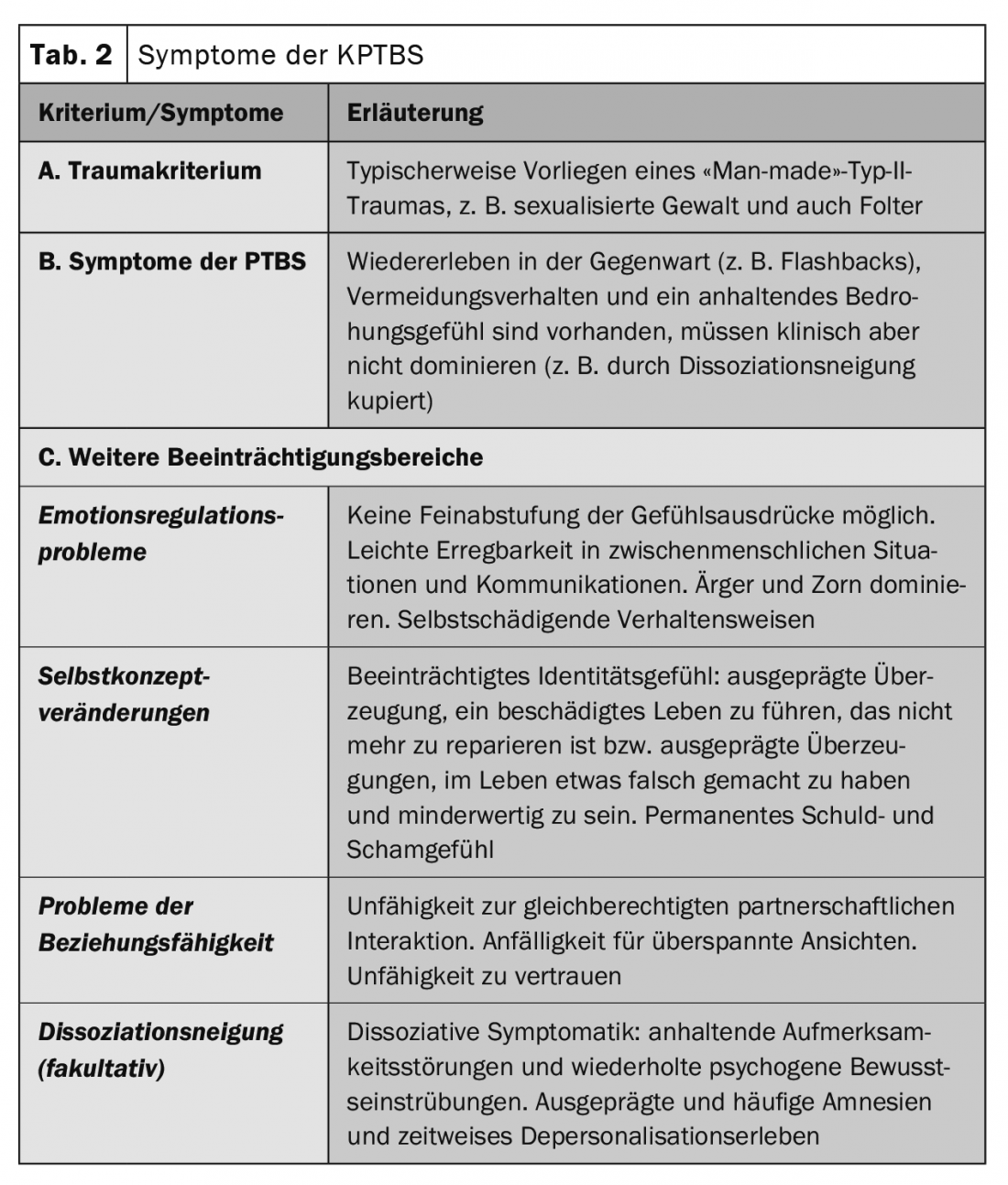
Gli stessi sintomi psicologici sono stati descritti per tutti i traumi. Tuttavia, è stato dimostrato che i traumi intenzionali indotti dall’uomo e i traumi di tipo II, che durano più a lungo, in molti casi portano a menomazioni più estese rispetto alle altre forme. Pertanto, il PTSD complesso (KPTBS) è stato introdotto come una nuova diagnosi nell’ICD-11. Il PTSD complesso comporta una forte reazione psicologica causata da esperienze traumatiche prolungate, di solito con eventi traumatici multipli o ripetuti (ad esempio, abuso sessuale infantile). La diagnosi comprende tutti i sintomi principali della PTSD classica. Inoltre, per una diagnosi di PTSD devono essere presenti un disturbo della regolazione degli affetti (compresa la tendenza alla dissociazione), una percezione negativa di sé e disturbi relazionali ( Tabella 2).
Psicoterapia
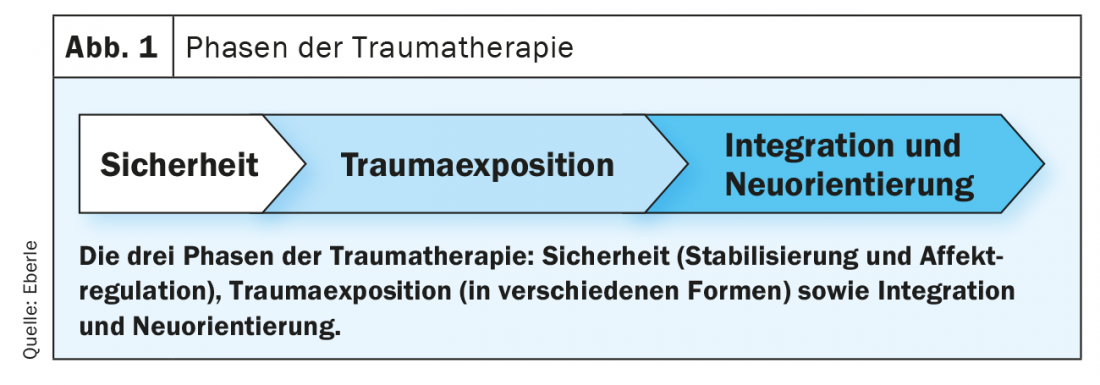
Negli ultimi due decenni sono stati sviluppati metodi di successo per la terapia delle reazioni post-traumatiche e delle sequele manifeste del trauma. Nel trattamento del PTSD è importante ricordare che molti pazienti hanno una serie di altri problemi psicologici e interpersonali (depressione, dipendenze, malattie fisiche, ritiro sociale). Nel mondo di lingua tedesca, si sono affermate tre fasi terapeutiche nel trattamento del PTSD (Fig. 1).
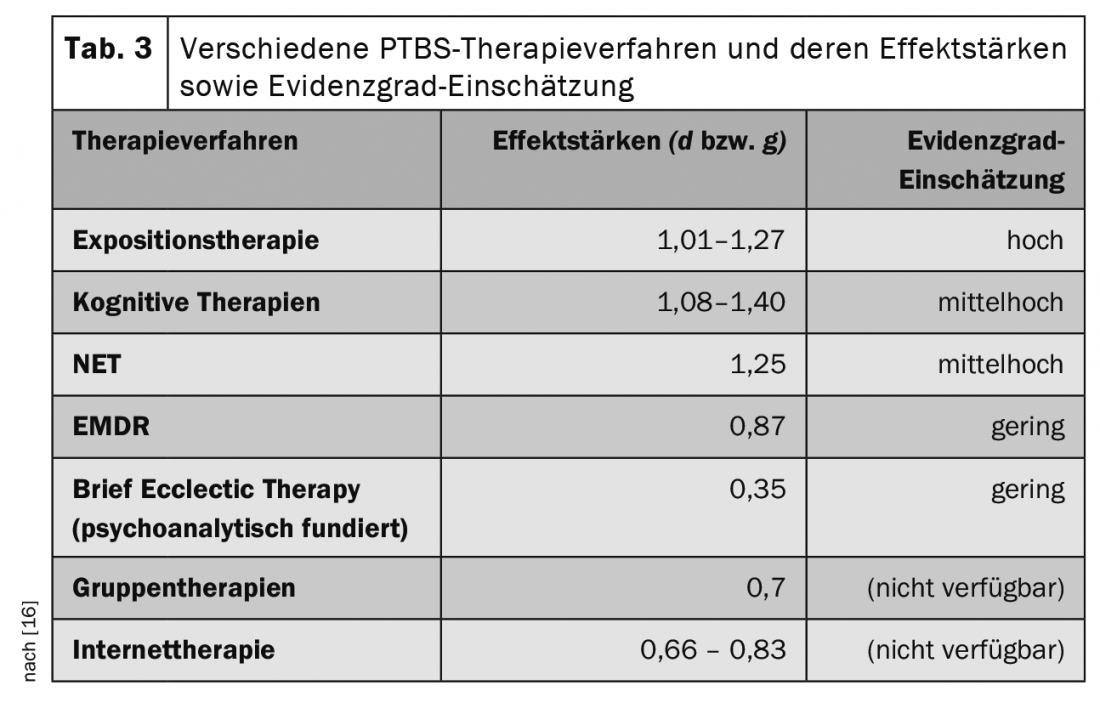
Gli approcci terapeutici comportamentali (ad esempio l’Esposizione prolungata) e le terapie cognitive hanno le dimensioni di effetto più elevate tra tutti i metodi di trattamento del PTSD (Tab. 3) . Anche la terapia di esposizione narrativa (NET) e l’EMDR (Eye Movement Desensitisation and Reprocessing) sono approcci terapeutici comuni. I risultati della ricerca mostrano anche che la psicoterapia è più efficace dei farmaci (ad esempio, l’escitalopram) [4].
L’esposizione all’evento traumatico è il fulcro delle psicoterapie valutate come efficaci. Nella terapia di esposizione prolungata, i pazienti con PTSD si confrontano in modo immaginario con gli eventi traumatici [5]. Il trauma viene rivissuto e raccontato con l’aiuto dei propri sentimenti. Attraverso questa esposizione in sensu (nell’immaginazione), l’evento traumatico viene riportato ripetutamente fino a quando non si verifica un’assuefazione, cioè una reazione indebolita di fronte ai ricordi del trauma. In alcuni casi, questo approccio è combinato con l’esposizione in vivo a situazioni evitate.
La terapia di elaborazione cognitiva è un altro elemento della terapia del trauma. Le persone con PTSD sono spesso caratterizzate da una valutazione estremamente negativa dei sintomi post-traumatici [6]. Ad esempio, i sintomi di intrusione persistenti possono essere interpretati in modo catastrofico (ad esempio: “Se questi ricordi improvvisi non si fermano presto, alla fine impazzirò!”). Inoltre, non è raro che le persone abbiano una forte convinzione di colpa dopo un trauma. Gli interventi cognitivi si concentrano sulla modifica delle valutazioni e delle convinzioni disfunzionali, utilizzando tecniche cognitive classiche [7].
La Terapia di Esposizione Narrativa (NET) è stata sviluppata per il trattamento del PTSD in seguito a traumatizzazione multipla e si basa sui principi della terapia cognitivo-comportamentale. NET non tratta un trauma alla volta, ma presenta e scrive narrativamente l’intero arco della vita. Collocando cronologicamente uno o più traumi nella propria biografia, avviene un’elaborazione conflittuale [8]. Anche il metodo EMDR (Eye Movement Desensitisation and Reprocessing), secondo Shapiro, è un metodo comune nella terapia del trauma. Nell’esposizione EMDR, le immagini, le percezioni, le cognizioni o le sensazioni associate al trauma vengono elaborate con una stimolazione sensoriale bilaterale attraverso i movimenti oculari (o la stimolazione uditiva o tattile) fino a quando l’angoscia viene ridotta [9].
La terapia di esposizione, in particolare, riesce spesso a ridurre i sintomi post-traumatici in poche settimane. Oltre alla riduzione dei sintomi, affrontare le molteplici conseguenze e integrare il trauma nella vita della persona traumatizzata richiede un lavoro terapeutico più lungo. Fondamentalmente, la procedura di esposizione (cioè la visualizzazione del trauma insieme allo psicoterapeuta) deve essere distinta dalla ritraumatizzazione, poiché la prima ha uno scopo di sostegno e di guarigione e offre al paziente la possibilità di ristrutturare il contenuto della memoria traumatica. La ritraumatizzazione, invece, è definita come una procedura che comporta un nuovo stress per il paziente o lo sovraccarica gravemente, senza fornire alcun sollievo (la ritraumatizzazione è, ad esempio, il risultato di interrogatori di polizia condotti in modo sfavorevole o di interviste con giornalisti sensazionalisti).
Procedura per il PTSD complesso: il PTSD pone sfide particolari agli psicoterapeuti e ci sono ancora molte domande senza risposta riguardo alla procedura terapeutica, alla durata del trattamento e al successo terapeutico atteso. Tuttavia, c’è accordo sul fatto che una terapia di successo della PTSD richiede l’esposizione in sensu in combinazione con metodi cognitivi, analoghi a quelli della PTSD. Questo è stato dimostrato da Watts et al. [10] confermato da un’ampia meta-analisi. Tuttavia, l’esposizione deve essere preceduta da una fase di stabilizzazione sufficientemente lunga. Tuttavia, questa fase può anche essere molto breve se viene fornito un trattamento intensivo, come è stato dimostrato utilizzando l’approccio ospedaliero di 12 settimane della Terapia Dialettico Comportamentale (DBT) al PTSD [11]. Dopo solo un mese di stabilizzazione, il confronto è stato effettuato con successo con persone traumatizzate complesse. Tuttavia, alcuni pazienti particolarmente colpiti possono aver bisogno di passare più volte da un intervento ambulatoriale a uno ospedaliero, fino a raggiungere il successo terapeutico.
Come descritto in precedenza, oltre ai sintomi del PTSD, le persone con PTSD hanno spesso problemi di regolazione delle emozioni e problemi interpersonali. Implementando le strategie DBT nel processo terapeutico, le emozioni possono essere regolate in modo efficace, motivo per cui questo approccio è particolarmente adatto alla KPTBS [12]. Cloitre et al. ha sviluppato un programma terapeutico orientato a 2 fasi che integra interventi efficaci per diverse aree sintomatologiche [13]. Nella prima fase del trattamento, l’attenzione si concentra sulle abilità di regolazione delle emozioni e sul lavoro sugli schemi interpersonali disfunzionali (“skills training in affect and interpersonal regulation”, STAIR). Nella seconda fase del trattamento, i ricordi traumatici vengono elaborati delicatamente e in dosi con l’aiuto di metodi narrativi. Questo approccio graduale si è rivelato molto efficace con le vittime di abusi sessuali e fisici, ad esempio [14].
Messaggi da portare a casa
- La PTSD si verifica dopo eventi di vita minacciosi/traumatici ed è caratterizzata da intrusioni (sotto forma di immagini imponenti o incubi), evitamento e senso di minaccia persistente.
- La PTSD si verifica in particolare a seguito di eventi traumatici ripetitivi o prolungati e, oltre ai sintomi della PTSD, è caratterizzata anche da disturbi della regolazione delle emozioni, percezione negativa di sé e disturbi relazionali.
- Varie forme di esposizione in sensu all’evento traumatico sono al centro delle psicoterapie per il PTSD che sono state valutate come efficaci.
- Gli approcci terapeutici di successo per il PTSD dovrebbero includere l’esposizione in sensu, analogamente al PTSD classico. Interventi complementari come STAIR o DBT-PTBS sono particolarmente promettenti per la KPTBS.
Letteratura:
- OMS (Organizzazione Mondiale della Sanità). (2020). Bozza beta dell’ICD-11 (statistiche di mortalità e morbilità). https://icd.who.int/dev11/l-m/en. Accesso al 16.12.2020.
- APA (Organizzazione Psichiatrica Americana). (2013). Manuale diagnostico e statistico dei disturbi mentali (DSM-V). Washington DC: American Psychiatric Press.
- Maercker A, Forstmeier S, Wagner B, et al: (2008). Disturbi da stress post-traumatico in Germania. Der Nervenarzt, 79(5), 577.
- Shalev AY, Ankri Y, Israeli-Shalev Y, et al: (2012). Prevenzione del disturbo da stress post-traumatico attraverso il trattamento precoce: risultati dello studio Jerusalem Trauma Outreach and Prevention. Archivi di Psichiatria Generale, 69(2), 166-176.
- Foa EB, Hembree EA, Rothbaum BO: (2014). Manuale di esposizione prolungata: concetti di base e applicazione – una guida per i terapeuti. Lichtenau: Probst.
- Ehlers A, Clark DM: (2000). Un modello cognitivo del disturbo da stress post-traumatico. Ricerca e terapia del comportamento, 38(4), 319-345.
- König J, Resick PA, Karl R, Rosner R: (2012). Disturbo post-traumatico da stress: un manuale per la terapia di elaborazione cognitiva. Göttingen: Hogrefe.
- Schauer M, Neuner F, Elbert, T: (2011). Terapia di esposizione narrativa: un intervento a breve termine per i disturbi da stress traumatico dopo la guerra, il terrorismo o la tortura. Göttingen: Hogrefe.
- Shapiro F: (2012). EMDR – Fondamenti e pratica: Manuale per il trattamento di persone traumatizzate. Paderborn: Junfermann.
- Watts BV, Schnurr PP, Mayo L, et al: (2013). Meta-analisi dell’efficacia dei trattamenti per il disturbo da stress post-traumatico. Journal of Clinical Psychiatry, 74(6), 541-550.
- Bohus M, Dyer AS, Priebe K, et al: (2013). La terapia dialettica del comportamento per il disturbo da stress post-traumatico dopo un abuso sessuale infantile in pazienti con e senza disturbo borderline di personalità: uno studio randomizzato controllato. Psicoterapia e Psicosomatica, 82(4), 221-233.
- Bohus M, Priebe K: (2019). Terapia dialettico-comportamentale per il PTSD complesso. In A. Maercker (ed.). Disturbi da sequele di traumi (pp. 331-348). Berlino: Springer.
- Cloitre M, Koenen KC, Cohen L, et al: (2002). Training di abilità nella regolazione affettiva e interpersonale seguito da esposizione: un trattamento basato su fasi per il PTSD legato ad abusi infantili. Journal of Consulting and Clinical Psychology, 70(5), 1067-1074.
- Cloitre M, Cohen LR, Koenen KC: (2014). Abuso sessuale e maltrattamento nell’infanzia: un programma terapeutico per il trattamento delle conseguenze del trauma complesso. Göttingen: Hogrefe.
- Maercker A, Augsburger M: (2019). Disturbo da stress post-traumatico. In A. Maercker (ed.). Disturbi da sequele di traumi (217-227). Berlino: Springer.
- Maercker A: (2019). Sistematica ed efficacia dei metodi di terapia. In A. Maercker (ed.). Disturbi da sequele di traumi (pp. 217-227). Berlino: Springer.
PRATICA GP 2021; 16(7): 5-8