Nel recente passato, sono state pubblicate diverse analisi secondarie in cui sono stati confrontati e valutati diversi regimi di trattamento per la dermatite atopica (AD). Per valutare i progressi del trattamento utilizzando strumenti di misurazione convalidati, gli studi clinici più recenti si basano sull’iniziativa HOME, come ha sottolineato il Prof. Spuls, UMC Amsterdam.
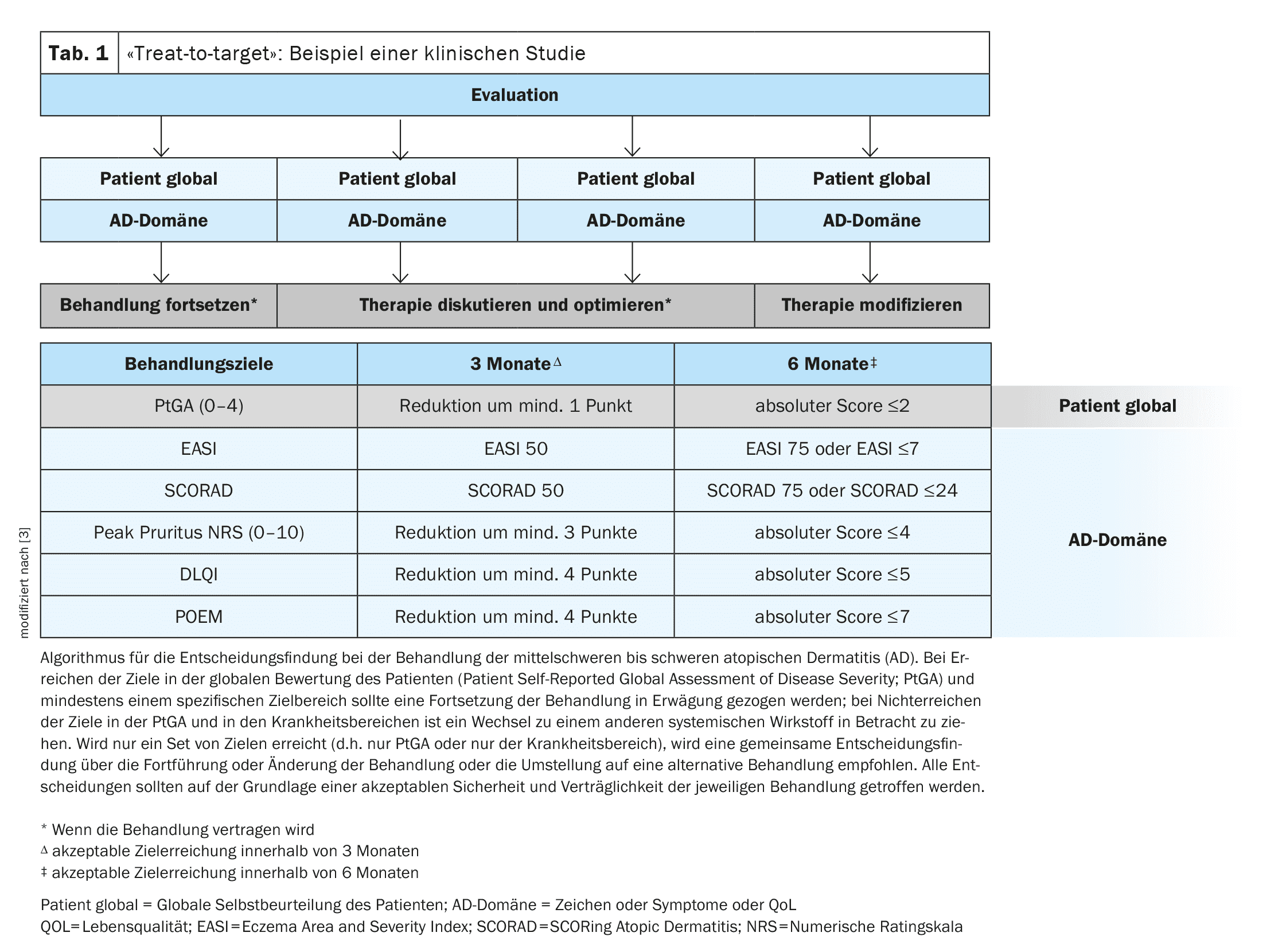
Definire e valutare gli obiettivi del trattamento è un principio di base importante per ottenere la migliore assistenza possibile per i pazienti con dermatite atopica (AD), ha sottolineato il Professor Phyllis I. Spuls, dermatologo presso l’University Medical Center (UMC) di Amsterdam (NL) [1]. L’iniziativa “Harmonising Outcome Measures for Eczema” (HOME) riassume i parametri di esito raccomandati con l’obiettivo di standardizzare la valutazione dei progressi del trattamento [2]. In uno studio di de Bruin-Weller et al. è stato implementato un approccio “treat-to-target”, parallelo a quello stabilito per la psoriasi (Tabella 1) [3].[3–6] Per valutare i parametri rilevanti per la DA al basale e nel corso dello studio sono stati utilizzati i seguenti strumenti di misurazione: EASI (Eczema Area and Severity Index), SCORAD (Scoring Atopic Dermatitis), scala di valutazione numerica del prurito (Peak Pruritus-NRS), DLQI (Dermatology Life Quality Index) e POEM (Patient-Oriented Eczema Measure) . I dati di follow-up sono stati raccolti per ciascun parametro tre e sei mesi dopo il basale – questi intervalli corrispondono a periodi di tempo adeguati per valutare la risposta al trattamento [3]. Questi e altri studi clinici sono stati inclusi in diverse meta-analisi e revisioni sistematiche successive, che il relatore ha riassunto [1].
Educazione del paziente: i risultati di una nuova revisione Cochrane
Il fatto che l’educazione del paziente sia un fattore importante per il successo della terapia dell’AD è sottolineato anche nelle attuali linee guida [7,8]. Una revisione Cochrane pubblicata nel 2024 con i dati di 6170 partecipanti di 37 studi ha dimostrato che l’educazione supplementare del paziente a livello individuale porta a risultati migliori a breve termine rispetto alla sola terapia standard, mentre l’educazione del paziente in un contesto di gruppo ha un effetto favorevole sui sintomi dell’AD sia a breve che a lungo termine [9]. Oltre alle informazioni sulla patogenesi multifattoriale della DA e sui fattori scatenanti come le sostanze irritanti o lo stress, i pazienti dovrebbero essere educati alle misure di base: si raccomandano brevi docce/bagni quotidiani a una temperatura dell’acqua di 27–30°C per rimuovere le particelle irritanti per la pelle e i batteri. Idealmente, subito dopo si dovrebbero applicare degli emollienti (“ammollo e sigillatura”) per prevenire le infiammazioni e rafforzare la barriera cutanea. Sono importanti anche le spiegazioni sui topici antinfiammatori, che rappresentano un pilastro importante nel trattamento di quasi tutti i pazienti affetti da MA.
Terapia topica: TCS e TCI attualmente sono ancora “leader”.
In Europa, i corticosteroidi topici (TCS) e gli inibitori topici della calcineurina (TCI) sono attualmente utilizzati principalmente per l’AD, mentre l’inibitore della Janus chinasi (JAK) ruxolitinib e gli inibitori della PDE crisaborolo e roflumilast sono autorizzati in forma topica anche negli Stati Uniti [10]. Nell’UE, il crisaborolo topico è stato autorizzato anche nell’indicazione AD e si prevede che il roflumilast sarà autorizzato a breve [11]. Una meta-analisi di rete (NMA) pubblicata nel 2023 ha confrontato diverse terapie topiche per l’AD; sono stati inclusi i dati di un totale di 43.123 partecipanti a studi pediatrici e adulti [12]. Un’altra NMA è stata pubblicata quest’anno e ha incluso un totale di 45.846 partecipanti di 291 studi [13]. La maggior parte erano studi su adulti, ma 31 studi erano incentrati su bambini di età inferiore ai 12 anni. Il confronto indiretto dei vari regimi di trattamento topico era a favore dei TCS potenti, degli inibitori JAK e del tacrolimus 0,1%. I TCS deboli, gli inibitori della PDE-4 e il tapinarof 1% si sono dimostrati relativamente meno efficaci. Inoltre, è stato dimostrato che non è stato osservato alcun assottigliamento della pelle con l’uso a breve termine dei TCS, mentre questo tendeva a verificarsi con l’uso a lungo termine.
Terapia della luce: ancora richiesta
Un sondaggio condotto su 229 dermatologi in 30 Paesi europei ha rivelato che oltre l’80% degli intervistati utilizza la terapia della luce nel trattamento della DA [14]. La fototerapia UVB a banda stretta (NB-UVB) con una lunghezza d’onda di 311–313 nm è stata utilizzata più frequentemente, secondo il relatore [1,14]. I fattori di effetto di NB-UVB nell’AD sono descritti come segue:
- Effetti immunomodulanti: Soppressione dell’immunità cellulare; attivazione dell’immunità innata.
- Rafforzamento dello strato corneo: la permeabilità agli agenti patogeni è ridotta.
- Effetto antiprurito: induzione dell’apoptosi; inibizione delle cellule di Langerhans e modifica della produzione di citochine.
Il Prof. Spuls ha fatto riferimento a una revisione Cochrane pubblicata nel 2021, che ha dimostrato che NB-UVB era superiore al placebo in termini di IGA, EASI e SCORAD dopo un periodo di 12 settimane [15]. Secondo il relatore, sono in corso diversi sforzi internazionali per ampliare la base di prove sulla terapia della luce per il MA [1,16].
Terapia di sistema: dati di registro per facilitare la selezione della terapia
Oggi è disponibile un ampio arsenale di terapie sistemiche diverse. L’obiettivo è soppesare i benefici e i rischi su base individuale. Occorre prendere in considerazione le comorbidità, lo stato di vaccinazione e la situazione di vita del paziente. Nel complesso, i biologici hanno un profilo di sicurezza favorevole, soprattutto perché la congiuntivite, che occasionalmente si verifica come effetto collaterale, può essere trattata bene [17]. Rispetto ai biologici, gli inibitori orali della JAK richiedono maggiori chiarimenti preliminari e misure di monitoraggio. Sebbene solo la ciclosporina sia ufficialmente autorizzata come agente terapeutico sistemico convenzionale, il metotrexato (MTX), l’azatioprina e il micofenolato mefotil non sono così raramente utilizzati nella pratica clinica quotidiana, secondo il relatore [1]. In un NMA pubblicato nel 2024, diversi sistemi terapeutici sono sottoposti a un confronto indiretto [18]. Quest’anno è stata pubblicata anche una revisione sistematica del MTX nell’AD [19]. Infine, ma non meno importante, il relatore ha fatto riferimento allo studio di registro internazionale TREAT [20]. L’obiettivo principale di questo studio è quello di valutare l’efficacia e la sicurezza della terapia sistemica per l’AD in una prospettiva a lungo termine in un contesto reale [1,21].
Congresso: Riunione annuale EADV
Letteratura:
- “Difficile identificare e trattare l’AD”, Prof. Phyllis I. Spuls, Presentazione ID D2T02.2C, Riunione annuale EADV, Amsterdam, 25-28 settembre 2024.
- Harmonising Outcome Measures for Eczema (HOME), www.homeforeczema.org, (ultimo accesso 26.22.2024).
- De Bruin-Weller M, et al: Treat-to-Target nella Dermatite Atopica: un consenso internazionale su una serie di punti decisionali fondamentali per le terapie sistemiche. Acta Derm Venereol. 2021 Feb 17;101(2): adv00402.
- Schmitt J, et al: La dichiarazione Harmonising Outcome Measures for Eczema (HOME) per valutare i segni clinici dell’eczema atopico negli studi. J Allergy Clin Immunol 2014; 134(4): 800-807.
- Légaré S, et al: Sensibilità degli strumenti di misurazione dell’efficacia valutata dal medico negli studi sulle terapie topiche per la dermatite atopica: una revisione sistematica e una meta-analisi. J Eur Acad Dermatol Venereol 2022; 36(2): 196-212.
- Silverberg JI, et al: Validazione di cinque risultati riferiti dal paziente per la gravità della dermatite atopica negli adulti. Br J Dermatol. 2020; 182(1): 104-143.
- Wollenberg A, et al: Linea guida europea (EuroGuiDerm) sull’eczema atopico: parte I – terapia sistemica. J Eur Acad Dermatol Venereol 2022; 36(9): 1409-1431.
- Wollenberg A, et al: Linea guida europea (EuroGuiDerm) sull’eczema atopico – parte II: trattamenti non sistemici e raccomandazioni di trattamento per popolazioni speciali di pazienti AE. J Eur Acad Dermatol Venereol 2022; 36(11): 1904-1926.
- Singleton H, et al: Interventi educativi e psicologici per la gestione della dermatite atopica (eczema). Cochrane Database Syst Rev. 2024 Aug 12;8(8):CD014932
- PharmaWiki, www.pharmawiki.ch,(ultimo accesso 27 novembre 2024).
- Müller S, Maintz L, Bieber T: Trattamento della dermatite atopica: farmaci recentemente approvati e programmi di sviluppo clinico avanzato. Allergia 2024; 79(6): 1501-1515.
- Chu AWL, et al: Trattamenti sistemici per la dermatite atopica (eczema): Revisione sistematica e meta-analisi di rete di studi randomizzati. J Allergy Clin Immunol. 2023 dic; 152(6): 1470-1492.
- Lax SJ, et al: Trattamenti antinfiammatori topici per l’eczema: meta-analisi di rete. Cochrane Database Syst Rev. 2024 Aug 6;8(8): CD015064.
- Vermeulen FM, et al: Indagine della Taskforce del Registro Europeo TREatment of ATopic eczema (TREAT): pratiche di prescrizione in Europa per la fototerapia e la terapia sistemica in pazienti adulti con eczema atopico da moderato a grave. British Journal of Dermatology 2020; 183(Issue 6): 1073-1082.
- Musters AH, et al: Fototerapia per l’eczema atopico. Cochrane Database Syst Rev. 2021 Oct 28;10(10): CD013870.
- Molla A: Una revisione completa della fototerapia nella dermatite atopica: meccanismi, modalità ed efficacia clinica. Cureus. 2024 Mar 25;16(3):e56890.
- Achten RE, et al: La malattia della superficie oculare è comune nella dermatite atopica da moderata a grave. Clin Exp Allergy 2022; 52(6): 801-805.
- Drucker AM, et al: Trattamenti immunomodulatori sistemici per la dermatite atopica. Revisione sistematica vivente e aggiornamento della meta-analisi di rete. JAMA Dermatol. 2024;160(9):936-944.
- Caron AGM, et al; Gruppo di studio MTX Consensus for AD Survey. Consenso internazionale sul dosaggio del metotrexato per i pazienti con dermatite atopica: uno studio eDelphi. J Eur Acad Dermatol Venereol. 2024 Aug 1. doi: 10.1111/jdv.20271.
- TREATment of ATopic eczema Registry Taskforce (TREAT), https://treat-registry-taskforce.org,(ultimo accesso 27 novembre 2024).
- Spuls PI, et al: La Taskforce del Registro Internazionale TREatment of ATopic Eczema (TREAT): un’iniziativa per armonizzare la raccolta dei dati nei registri nazionali di terapia foto e sistemica dell’eczema atopico. J Invest Dermatol 2017; 137(9): 2014-2016.
DERMATOLOGIE PRAXIS 2024; 34(6): 34-35 (pubblicato il 13.12.24, prima della stampa)