I sintomi dell’insufficienza cardiaca sono una conseguenza comune di vari fattori di rischio cardiovascolare. Di norma, il medico di base è il primo interlocutore e un importante consulente terapeutico nella gestione ulteriore della malattia. La linea guida della Società Europea di Cardiologia (ESC), recentemente aggiornata, fornisce una base basata sull’evidenza per aiutare i pazienti affetti da insufficienza cardiaca. individualmente in base allo stato più recente delle conoscenze. Diversi principi terapeutici sono stati rivisti e ci sono anche nuovi concetti per la gestione delle malattie concomitanti.
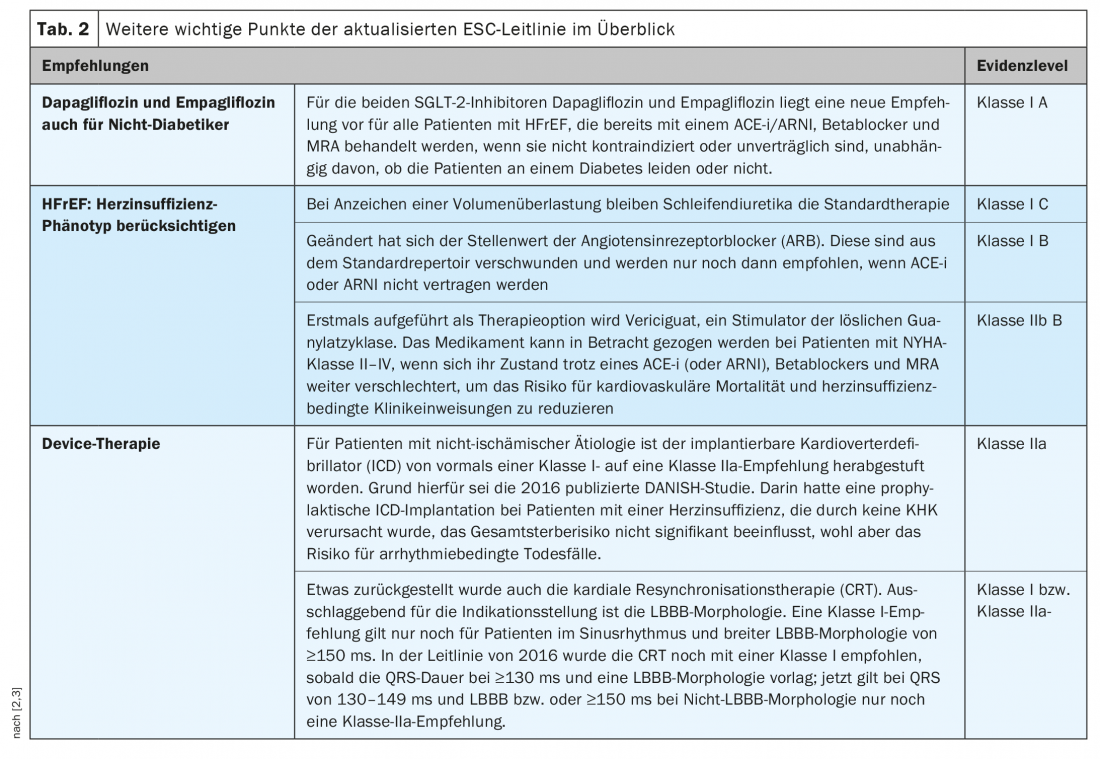
Le cause più comuni di insufficienza cardiaca cronica sono la malattia coronarica (CHD) e/o l’ipertensione arteriosa. La prevalenza aumenta con l’età e, se non trattati, i pazienti con insufficienza cardiaca hanno un elevato rischio di mortalità. La diagnosi e la differenziazione da altre malattie è impegnativa perché i sintomi sono spesso aspecifici. I pazienti con dispnea, ridotta tolleranza all’esercizio e ritenzione di liquidi devono essere valutati per una possibile insufficienza cardiaca. Per la classificazione sono disponibili i criteri NYHA* e la classificazione secondo l’American College of Cardiology e l’American Heart Association (AHA), tra gli altri [1]. La categorizzazione dell’insufficienza cardiaca in base alla fisiopatologia funzionale non è cambiata in modo significativo nella linea guida recentemente aggiornata della Società Europea di Cardiologia (ESC), che si basa ancora sulla frazione di eiezione ventricolare sinistra (LVEF) [2,3]: L’HFrEF è presente nel ≤40%, l’HFmrEF nel 41-49% e l’HFpEF nel ≥50%. Anche l’obiettivo generale del trattamento è rimasto in gran parte invariato: migliorare le condizioni cliniche dei pazienti, contribuendo così a ridurre il rischio di ospedalizzazione e mortalità, e migliorare la qualità di vita delle persone colpite.
* NYHA = New York Heart Association
HFrEF: algoritmo terapeutico semplificato e inclusione dei fenotipi
Per l’insufficienza cardiaca con frazione di eiezione ridotta (HFrEF), il regime di trattamento è stato modificato in modo significativo. Gli autori della linea guida si sono allontanati dallo schema di stadiazione convenzionale e hanno optato per una semplificazione dell’algoritmo. I punti chiave più importanti in sintesi [2,3]:
Questi quattro farmaci chiave sono essenziali: ogni paziente con HFrEF dovrebbe ricevere un ACE-inibitore (ACE-i) o un inibitore della neprilisina del recettore dell’angiotensina (ARNI), un beta-bloccante, un antagonista del recettore mineralcorticoide e un inibitore SGLT-2 (dapagliflozin o empagliflozin). Tutte e quattro le sostanze hanno una raccomandazione di Classe IA.
Nessuna specificazione della sequenza terapeutica: la decisione su quale dei quattro principi attivi elencati debba essere prescritto per primo è lasciata al medico. Le linee guida aggiornate nel 2021, pertanto, non specificano più una sequenza terapeutica. La porta è stata lasciata aperta in questo caso, ha detto la presidente della linea guida, Prof. Theresa McDonagh, MD, King’s College Hospital, Londra (GB).
Considerare il fenotipo dell’insufficienza cardiaca: Il trattamento al di là di questa terapia standard deve essere adattato al particolare fenotipo di insufficienza cardiaca, a seconda della gravità del blocco di branca del fascio sinistro (LBBB), dell’eziologia (ischemica o non ischemica), della frequenza cardiaca e delle malattie concomitanti.
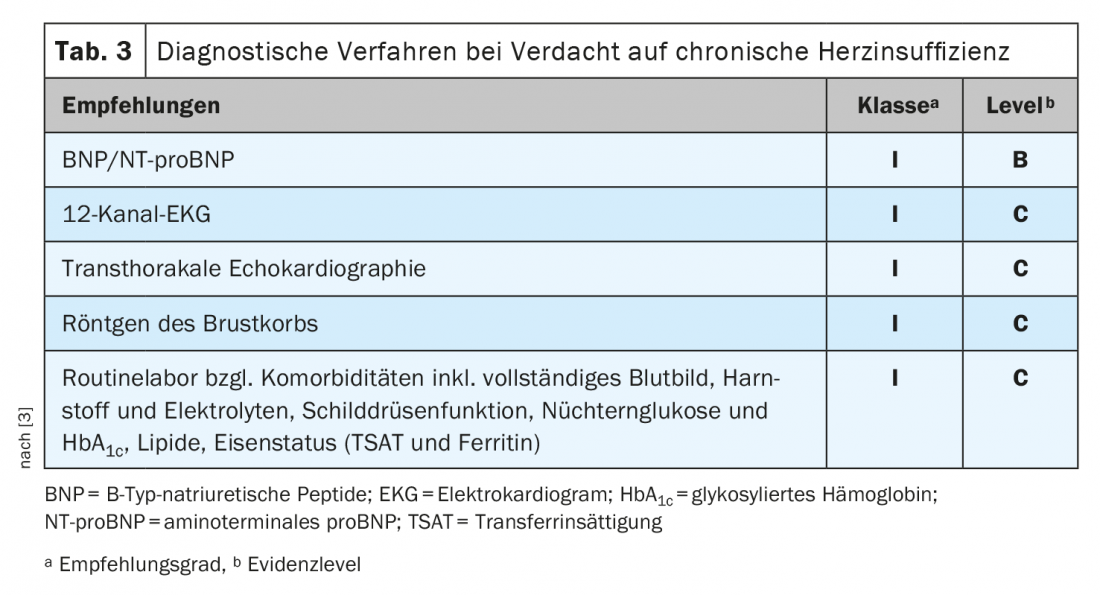
Altri aspetti importanti relativi al trattamento dei pazienti con HFrEF si possono vedere nelletabelle 1 e 2 .
HFpEF: algoritmo diagnostico adattato
I tre criteri essenziali dell’algoritmo diagnostico semplificato e più pragmatico per i pazienti con frazione di eiezione conservata (HFpEF) sono i seguenti [2,3]:
- Sintomi e segni di insufficienza cardiaca
- LVEF ≥50%
- Evidenza oggettiva di anomalie cardiache strutturali e/o funzionali coerenti con la disfunzione diastolica del ventricolo sinistro e l’aumento delle pressioni di riempimento LV, compresi i peptidi natriuretici elevati.
Per quanto riguarda il trattamento dell’HFpEF, la linea guida aggiornata è ancora allo stesso livello di cinque anni fa: A causa della mancanza di prove, attualmente non viene raccomandato alcun farmaco per migliorare la prognosi. Tuttavia, le cose si stanno muovendo e dobbiamo attendere i risultati degli studi sull’HFpEF in corso. Di particolare interesse è lo studio EMPEROR-Preserved, presentato al Congresso ESC poco dopo la pubblicazione della linea guida. Questo dimostra che empagliflozin può ridurre efficacemente il rischio di ricovero ospedaliero legato all’insufficienza cardiaca nei pazienti con HFpEF.
HFmrEF: innovazione nella terminologia
Secondo la nuova versione della linea guida, l’abbreviazione HFmrEF non sta più per “insufficienza cardiaca con frazione di eiezione media”, ma per “insufficienza cardiaca con frazione di eiezione lievemente ridotta” [2,3]. La ragione di questo cambiamento è stata la crescente evidenza che i pazienti con HFmrEF sembrano beneficiare dei trattamenti HFrEF in misura simile ai pazienti HFrEF stessi. Questo si riflette anche nelle raccomandazioni terapeutiche per questi pazienti. Questi differiscono poco da quelli per l’HFrEF, tranne che per il fatto che gli inibitori del SGLT-2 non sono affatto elencati e tutti gli altri agenti, a parte i diuretici, sono elencati solo con una raccomandazione di classe IIb C.
Inoltre: nuove raccomandazioni per le malattie concomitanti
Esistono raccomandazioni di trattamento separate per i pazienti HFrEF che soffrono delle seguenti comorbilità [2,3]: fibrillazione atriale, instabilità emodinamica, sindrome coronarica cronica, malattia valvolare. Sono stati sviluppati anche algoritmi di trattamento specifici per i pazienti con insufficienza cardiaca e cancro, gravidanza, miocardite acuta o amiloidosi cardiaca. Un’importante novità riguarda anche la raccomandazione di un monitoraggio regolare per un’eventuale carenza di ferro o anemia e le relative conseguenze terapeutiche**: d’ora in poi, per i pazienti sintomatici (LVEF <50%) con carenza di ferro e recente ricovero in ospedale per insufficienza cardiaca, il ferro carbossimaltosio somministrato per via endovenosa è raccomandato per ridurre il rischio di un ulteriore ricovero, piuttosto che per migliorare la capacità di esercizio e la qualità della vita.
** Ferritina sierica <100 ng/ml, o ferritina sierica 100-299 ng/ml con saturazione della transferrina <20%.
Letteratura:
- “Insufficienza cardiaca cronica: la linea guida raccomanda gli inibitori SGLT-2”, www.pharmazeutische-zeitung.de/leitlinie-empfiehlt-sglt-2-hemmer-127991, ultimo accesso 03.01.2022
- “Linea guida sull’insufficienza cardiaca 2021 – cosa c’è di nuovo, cosa è cambiato”, 29.08.2021, www.kardiologie.org/esc-kongress-2021/akute-herzinsuffizienz-und-lungenoedem/neue-herzinsuffizienz-leitlinie—das-ist-neu–das-hat-sich-geae/19609474, ultimo accesso 03.01.2022.
- McDonagh TA, et al: ESC Scientific Document Group: 2021 Linee guida ESC per la diagnosi e il trattamento dell’insufficienza cardiaca acuta e cronica. Eur Heart J. 2021 Sep 21;42(36): 3599-3726.
PRATICA GP 2022; 17(1): 26-27