Nei Paesi con screening regolari, il cancro del colon-retto sta diventando sempre più raro. La colonscopia può ridurre il tasso di mortalità e prevenire molti carcinomi. Tuttavia, i nuovi test immunologici quantitativi sulle feci sono meglio accettati dalla popolazione.
Negli Stati Uniti, dove lo screening del cancro del colon-retto è stato praticato in modo intensivo per anni, il numero di nuovi carcinomi del colon nelle persone di età superiore ai 55 anni si è all’incirca dimezzato negli ultimi 40 anni [1]. In Svizzera, finora è percepibile solo una tendenza alla diminuzione del cancro del colon-retto (NICER 2016). Ogni anno, 4100 persone in Svizzera sviluppano il cancro del colon-retto e 1600 ne muoiono. Un buon 5% degli svizzeri va incontro a questo destino. Poiché il tasso di malattia aumenta con l’età, il cancro del colon-retto e la sua prevenzione stanno diventando sempre più importanti nella nostra società che invecchia. Il trattamento del cancro all’intestino è oneroso e costoso. Tuttavia, se il cancro del colon-retto viene individuato precocemente, prima che i linfonodi siano interessati o che si verifichino metastasi a distanza, può essere curato senza chemioterapia in oltre il 90% dei casi. Senza lo screening, meno del 20% dei carcinomi rilevati sono in uno stadio precoce curabile, ma con lo screening, circa il 70% lo sono [2].
Il cancro del colon-retto è uno dei pochi tumori per i quali sono state stabilite opzioni di screening efficaci. Studi controllati randomizzati [3–5] hanno dimostrato che la mortalità per cancro del colon-retto può essere ridotta con l’analisi delle feci per la ricerca di sangue nascosto. L’emocoltura non specifica è stata poi sostituita da test immunologici specifici sulle feci. Il beneficio dello screening endoscopico è stato dimostrato anche in studi prospettici randomizzati sulla popolazione, utilizzando la sigmoidoscopia. I risultati di tali studi con la colonscopia non sono ancora disponibili. Tuttavia, numerosi studi di coorte sottolineano che il beneficio della colonscopia è probabilmente ancora maggiore. Nel 2013, l’UFSP ha dichiarato obbligatorio lo screening del cancro del colon-retto tramite esame delle feci per la ricerca di sangue occulto e colonscopia per le persone di età compresa tra i 50 e i 69 anni. Questi metodi preventivi saranno discussi qui.
I nuovi test delle feci sono migliori?
In Svizzera vengono offerti numerosi test immunologici delle feci. A differenza dell’Haemoccult, questi sono stati per lo più poco o per nulla convalidati nella popolazione idonea allo screening del cancro colorettale. Hundt [4] ha dimostrato che la sensibilità di questi test varia enormemente, indipendentemente dalla sensibilità dichiarata al sangue. In alcuni casi, quasi ogni secondo test è positivo (spesso falsamente) e solo alcuni hanno una specificità accettabile.
Al contrario, i test immunologici quantitativi sulle feci (qFIT), OC Sensor e il test GOLD, sono stati ben convalidati nell’ambito dello screening. [6–8] (il sensore OC è sempre più disponibile in vari laboratori in Svizzera, attualmente, per quanto ne so, nei Laboratoires Clinique de La Source de Lausanne, nel laboratorio del Kantonsspital Luzern, nello ZetLab AG di Zurigo, nel labormedizinisches Zentrum Risch di Berna – inoltre, il test può essere ottenuto direttamente dall’azienda MAST in Germania). Sono stati anche più efficienti dei test qualitativi in un confronto diretto. Con un solo campione di feci, qFIT è in grado di rilevare il cancro del colon-retto in circa l’80%; il 70% di questi è in fase iniziale I [8,9], la maggior parte dei quali è curabile. Con un “cut off” di 100 ng di sangue/ml di tampone, meno del 5% erano falsi positivi – cioè non è stato trovato un carcinoma o un adenoma significativo per via endoscopica. Meno del 5% di falsi positivi significa anche che un test positivo deve essere chiarito endoscopicamente! Il rilevamento di adenomi di grandi dimensioni potrebbe essere migliorato da limiti di “cut off” più bassi. Il beneficio dello screening con qFIT ripetitivo nell’arco di dieci anni non è attualmente chiaro. Nello studio di sei anni in Olanda (“cut off” 50 ng Hb/ml = 10 ug Hb/g feci) [3], estrapolato a 10.000 persone, si sono verificati 86 carcinomi (52% stadio I, 3% IV con metastasi a distanza) durante questo periodo con il qFIT, ma 109 carcinomi (16% stadio I, 21% IV con metastasi a distanza) senza screening. Le persone sottoposte a screening sono sopravvissute significativamente più spesso di quelle senza screening (79/86 [93%] vs. 44/109 [40%]).
Cosa viene assicurato durante la colonscopia?
La colonscopia raramente manca il cancro del colon-retto (meglio di qFIT). Pertanto, i disturbi sospetti di tumore (panoramica 1) devono essere chiariti anche endoscopicamente.

La prognosi del cancro del colon-retto dipende principalmente dallo stadio del tumore al momento della diagnosi. Mediante la colonscopia di screening nelle persone senza sintomi di età superiore ai 50 anni, il cancro del colon-retto viene individuato in fase precoce nel 70% dei casi.
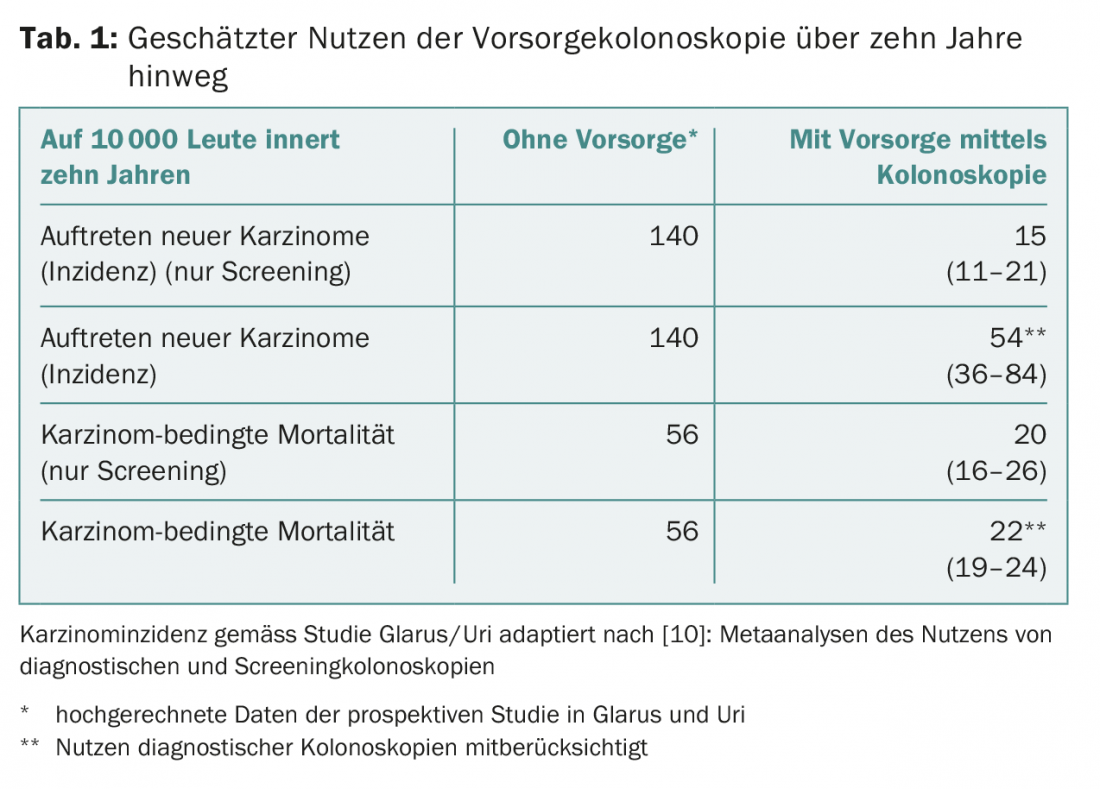
Esistono studi di popolazione controllati e randomizzati solo per la sigmoidoscopia [5]. Tuttavia, almeno un terzo dei tumori del colon-retto si sviluppa nel colon prossimale. Il potenziale beneficio aggiuntivo dello screening con la colonscopia deve essere stimato dai numerosi studi di coorte. La Tabella 1 mostra una stima basata su una meta-analisi [10] con un totale di 1.499.521 persone. In parte, sono state incluse le colonscopie diagnostiche. I risultati sono in linea con il nostro studio di screening prospettico. Nello studio di coorte di Glarona e Uri [2], 22.818 persone sono state seguite in modo prospettico. 1912 hanno fatto una colonscopia di screening. Questi avevano il 70% in meno di tumori del colon-retto dopo sei anni (odds ratio 0,31, 95% CI 0,16-0,59; p<0,001) e la mortalità legata al cancro del colon-retto è stata ridotta di oltre l’80% (odds ratio 0,12, 95% CI 0,01-0,93; p<0,04). I dati dopo 15 anni sottolineano questi risultati positivi (pubblicazione in preparazione).

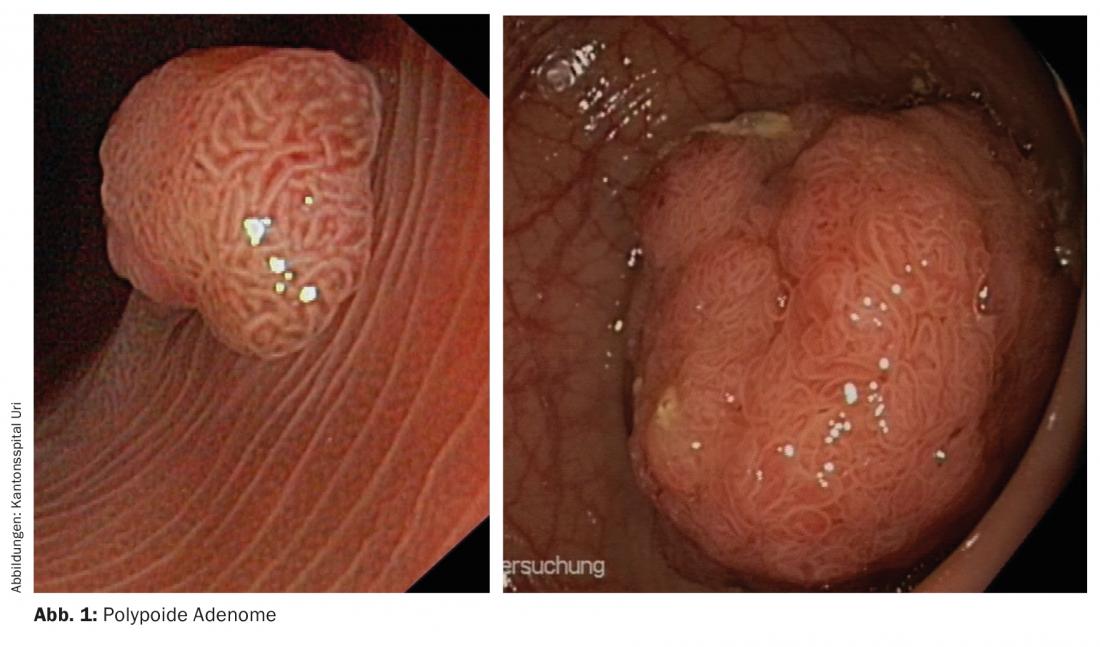
Nonostante questi dati incoraggianti, sappiamo che anche lo screening con la colonscopia ogni dieci anni non può sempre prevenire il cancro all’intestino. Il 5-10% delle persone con cancro del colon-retto ha fatto una colonscopia negli ultimi dieci anni (i cosiddetti carcinomi di intervallo) [11,12]. Il 2,5% potrebbe addirittura non essere stato notato durante la colonscopia. Le possibili ragioni sono una pulizia insufficiente dell’intestino o una cura insufficiente durante l’endoscopia [11]. Più adenomi vengono trovati durante l’endoscopia, più rari sono i carcinomi di intervallo che si verificano in seguito. Ciò richiede attenzione e un tempo di esame sufficientemente lungo. Sempre più spesso viene richiesto di documentare la qualità dell’esame (panoramica 2) . Inoltre, non tutti gli adenomi hanno la stessa genetica e crescono a ritmi diversi [13]. I classici adenomi in crescita simili a funghi (Fig. 1) degenerano non prima di 10-20 anni.
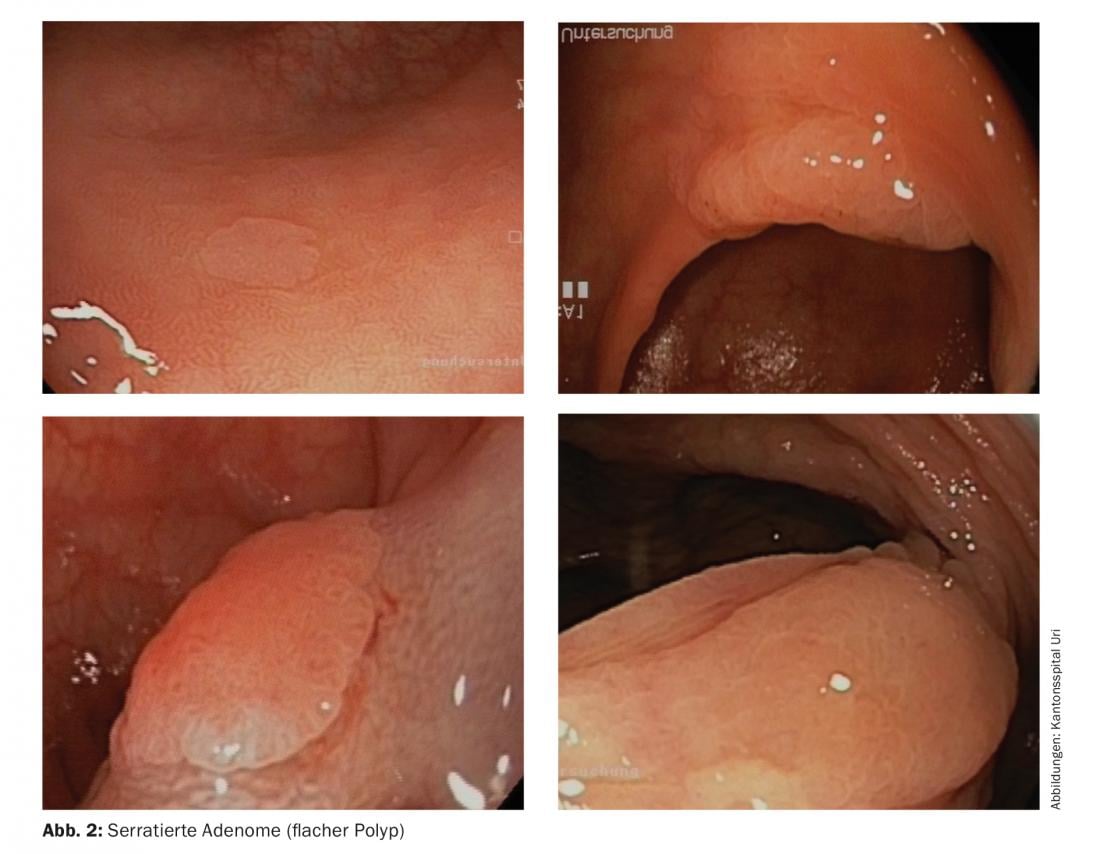
Gli adenomi dentellati piatti, invece (Fig. 2), a volte richiedono solo da uno a cinque anni. Questi adenomi dentellati insidiosi sono raggruppati in un carico tumorale familiare. Si verificano soprattutto nella parte prossimale del colon, dove spesso vengono trascurati. Questo è un motivo fondamentale per cui la colonscopia è meno protettiva nel colon prossimale. Un altro motivo è che le persone non vengono seguite dopo la scoperta degli adenomi. Tuttavia, in queste persone spesso crescono nuovi adenomi, che poi possono anche degenerare. I controlli necessari variano in base ai fattori di rischio, al numero di adenomi trovati e all’istologia (vedere le linee guida della Società Svizzera di Gastroenterologia su www.sggssg.ch).
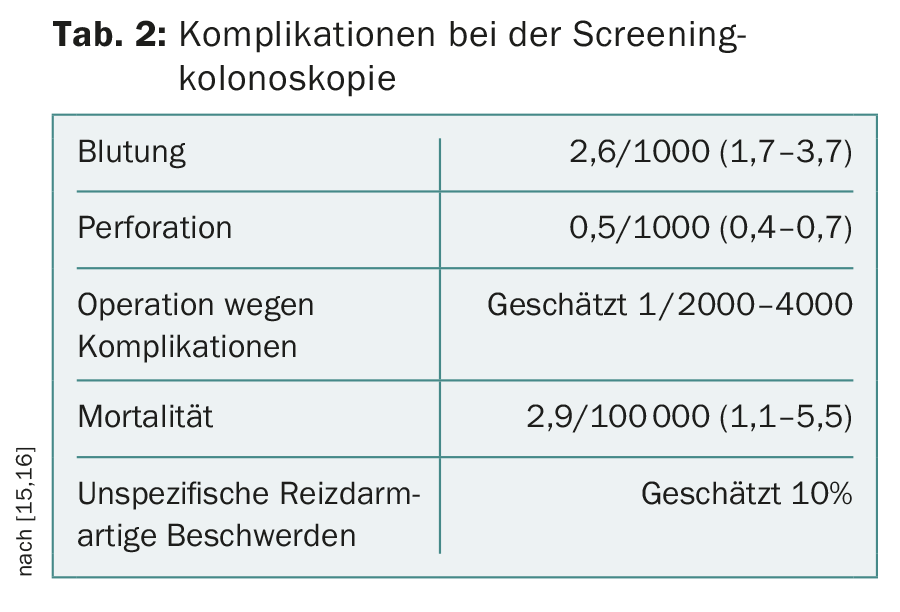
La colonscopia è un esame invasivo in cui, sebbene sia raro, possono verificarsi delle complicazioni, soprattutto quando vengono rimossi dei polipi (tab. 2). Grazie ai farmaci sedativi, l’esame stesso può essere eseguito con poco dolore. Ma la preparazione è noiosa. Per una preparazione ottimale, una parte del lassativo deve essere bevuta il giorno prima e una parte il giorno dell’esame.
Lo screening del cancro alla prostata e al seno rileva anche carcinomi che non avrebbero mai provocato sintomi (“pregiudizio del tempo di latenza”). Questo è raro nel cancro del colon-retto. Secondo uno studio condotto in Germania [5], un carcinoma “non importante” viene scoperto in una colonscopia su 1089, soprattutto nelle persone di età superiore ai 75 anni. D’altra parte, però, vengono rimossi inutilmente numerosi adenomi che non sarebbero mai degenerati in tumori maligni.
qFIT o la colonscopia: a chi è consigliabile?
Poiché il cancro del colon-retto si manifesta principalmente a partire dai 50 anni, lo screening del cancro del colon-retto è raccomandato da quel momento in poi. Dati recenti suggeriscono che il cancro del colon-retto si sta verificando sempre più spesso nelle persone più giovani, per cui questa raccomandazione potrebbe dover essere corretta.
Il qFIT e la colonscopia sono metodi di screening del cancro colorettale ormai consolidati. Tuttavia, qualsiasi precauzione è utile solo se le persone partecipano. I principali vantaggi di qFIT sono la facilità d’uso e la migliore accettazione. In Olanda, il 73% ha partecipato allo screening con qFIT [3]. Nel sud della Spagna, a causa di una migliore accettazione, sono stati trovati più carcinomi nel gruppo con qFIT rispetto al gruppo con colonscopia già al primo screening [9]. Affinché le persone partecipino regolarmente a qFIT, devono essere invitate personalmente. Il materiale di prova deve essere consegnato immediatamente [3,6]. In questo modo, si può raggiungere un’aderenza fino a oltre l’80%. Il secondo vantaggio di qFIT è il risparmio di manodopera. Con un qFIT positivo, sono necessarie solo 18 colonscopie [9] per trovare un carcinoma, mentre per lo screening con la colonscopia ne servono 190.
Una migliore individuazione degli adenomi, i potenziali precursori del cancro intestinale, è il principale vantaggio della colonscopia. Ecco perché la colonscopia è più indicata per la prevenzione del cancro all’intestino. La colonscopia individua un numero di adenomi più che doppio rispetto a un singolo qFIT [9]. Tuttavia, non sapremo come sarà la situazione dopo dieci anni con qFIT ripetuto ogni due anni e quale metodo porterà in definitiva a un minor numero di decessi per cancro del colon-retto fino a circa il 2022, quando saranno disponibili i risultati degli studi di screening randomizzati in corso.
La scelta del metodo di screening dipende dal rischio di cancro all’intestino?
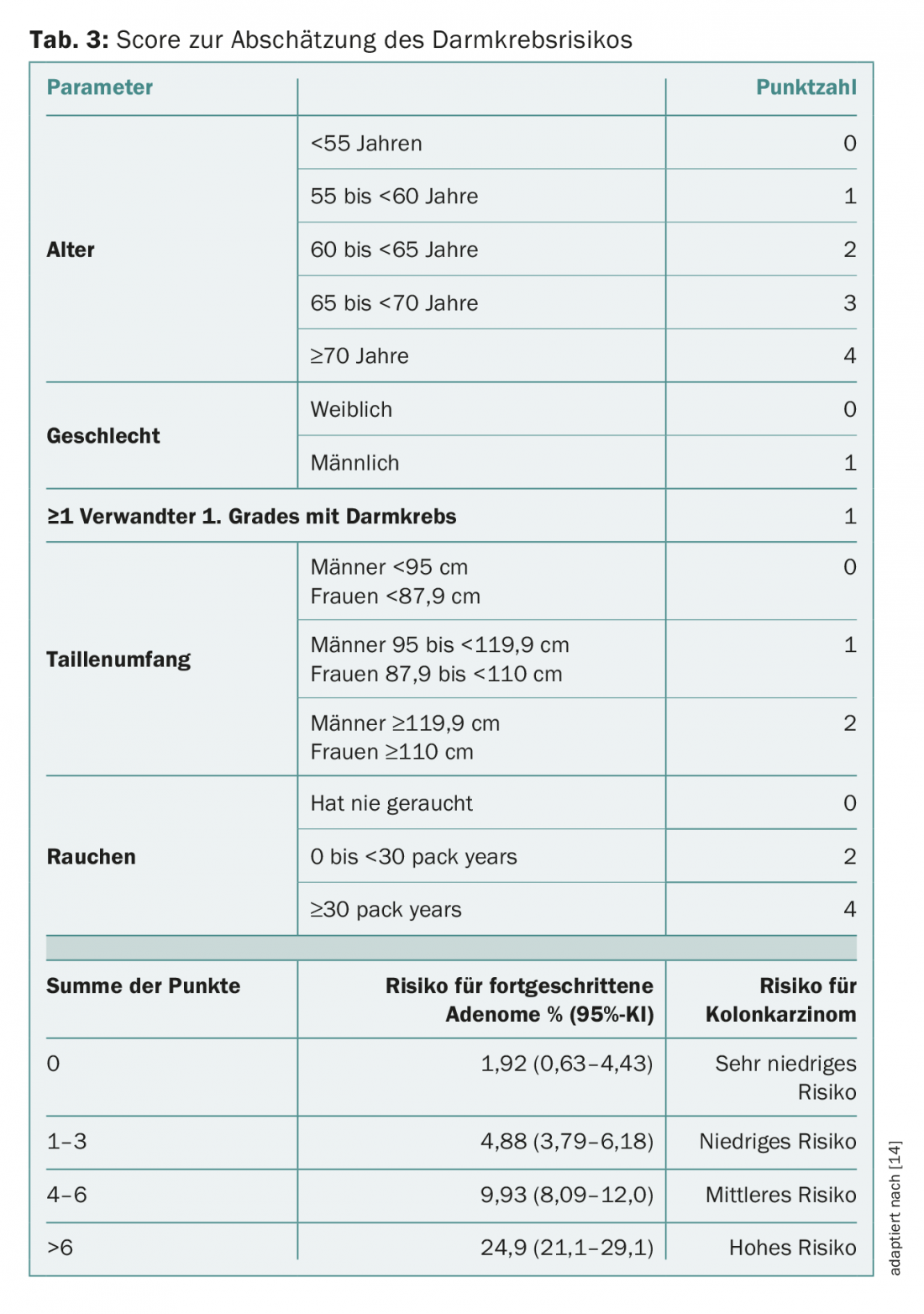
Il costo di un programma di screening dipende in larga misura dall’incidenza del cancro del colon-retto e dei suoi precursori. Ci sono persone che hanno un rischio molto basso di avere un adenoma o un carcinoma di grandi dimensioni. Con queste, ci vogliono più di 500 endoscopie per trovare un carcinoma, e probabilmente più di 2000 colonscopie per trovare un carcinoma che non verrebbe notato con il qFIT. Questo costa. L’endoscopia è molto più efficace nelle persone che presentano fattori di rischio come il fumo, l’obesità massiccia o una storia familiare di tumori. Con questi, bastano pochi esami per scoprire una scoperta importante [14]. Imperiale ha sviluppato un punteggio di rischio convalidato per questo (Tab. 3). Soprattutto le persone con un rischio elevato di cancro al colon-retto traggono beneficio dallo screening endoscopico, mentre quelle con un rischio molto basso potrebbero scegliere qFIT come misura preventiva. Questo punteggio è stato anche utilizzato di recente in un’app (Bowel Check) per aiutare a decidere se e quali cure preventive hanno senso.
Infine, c’è un piccolo gruppo di persone (<5%) che hanno un rischio molto elevato di cancro all’intestino. Queste includono le sindromi tumorali familiari, come la sindrome della poliposi familiare del colon (FAP) e la sindrome del cancro al colon ereditario non poliposico (HNPCC). Anche le cure preventive le proteggono, ma devono iniziare molto prima ed essere eseguite più frequentemente. La cura preventiva ottimale deve essere discussa in questo caso con il medico di famiglia e lo specialista. Anche le malattie infiammatorie croniche dell’intestino, come il morbo di Crohn e la colite ulcerosa, necessitano di un programma di screening speciale.
Cosa ci riserva il futuro?
Significativamente più sensibile del qFIT e quasi altrettanto della colonscopia è l’esame delle feci per un pannello di marcatori genetici di tumore insieme al qFIT [9]. Questo test è approvato dalla FDA negli Stati Uniti, ma non è ancora disponibile in Svizzera. Al momento, questo test è ancora molto costoso e spesso falso positivo, il che comporta colonscopie non necessarie. Inoltre, è difficilmente praticabile, poiché è necessario inviare intere porzioni di feci. Tuttavia, questi test genetici sulle feci sono molto promettenti per il futuro. Gli esami del sangue per i marcatori tumorali sono già offerti in Svizzera. Tuttavia, questi test non sono ancora sufficientemente validati nella popolazione di screening. Nei pochi studi di screening, non sono risultati migliori dei vecchi test qualitativi delle feci. Anche la costosa endoscopia a capsula non è ancora sufficientemente validata. L’esame intestinale mediante tomografia computerizzata non è un’opzione per lo screening della popolazione, semplicemente a causa dell’esposizione alle radiazioni e della scarsa sensibilità per gli adenomi piatti.
Si stima che il trattamento del cancro del colon-retto costi oggi 100.000 franchi svizzeri. Le nuove immunoterapie renderanno il trattamento ancora più costoso. Grazie allo screening del cancro del colon-retto, non solo oggi è possibile curare un maggior numero di pazienti ed evitare la chemioterapia e le radiazioni, ma sempre più spesso è possibile risparmiare anche sui costi. È gratificante che sempre più cantoni stiano pianificando programmi di screening del cancro colorettale con colonscopia e/o qFIT.
Messaggi da portare a casa
- Lo screening del cancro colorettale è ormai consolidato ed efficiente. Nei Paesi con screening regolari, il cancro del colon-retto sta diventando sempre più raro.
- La colonscopia può ridurre in modo massiccio la mortalità per cancro del colon-retto e prevenire la formazione di molti carcinomi.
- I nuovi test immunologici quantitativi sulle feci sono molto meglio accettati dalla popolazione e rilevano molti carcinomi in una fase iniziale potenzialmente curabile.
- Per le persone con un rischio maggiore di cancro all’intestino, si raccomanda lo screening mediante colonscopia.
- I reclami devono essere chiariti correttamente. Un test delle feci non è sufficiente in questo caso.
Letteratura:
- Siegel RL, et al: Incidenza del cancro colorettale CRC negli Stati Uniti 1974-2013. J Natl Cancer Instit 2017; 109: djw322.
- Manser CN, et al: Lo screening con colonscopia riduce notevolmente l’insorgenza di carcinomi del colon e di decessi correlati al carcinoma: uno studio di coorte chiuso. Endoscopia gastrointest 2012; 76: 110-117.
- Van der Vlugt M, et al: L’incidenza del cancro colorettale nell’intervallo tra i soggetti che si sottopongono a più cicli di test immunochimici fecali. Gastroenterologia 2017; 153: 439-447.
- Hundt S, Haug U, Brenner H: Valutazione comparativa dei test immunochimici del sangue occulto fecale per il rilevamento dell’adenoma colorettale. Annals Intern Med 2009; 150: 162-169.
- Brenner H, et al.: Prevenzione, diagnosi precoce e sovradiagnosi del cancro colorettale entro 10 anni dalla colonscopia di screening in Germania. Clinical Gastroenterol Hepatol 2015; 13: 717-723.
- Jensen CD, et al: Prestazioni del programma di test immunochimici fecali in 4 cicli di screening annuale. Uno studio di coorte retrospettivo. Ann Intern Med 2016; 164(7): 456-463.
- Lee JK, et al: Accuratezza dei test immunochimici fecali per il cancro colorettale: revisione sistematica e meta-analisi. Ann Intern Med 2014; 160: 171.
- Imperiale TF, et al: Test multitarget del DNA delle feci per lo screening del cancro colorettale: New Engl J Med 2014; 370: 1287-1297.
- Quintero E, et al: Colonscopia rispetto al test immunochimico fecale nello screening del cancro colorettale. New Engl J Med 2012; 366: 697-706.
- Pan J, et al: La colonscopia riduce l’incidenza del cancro del colon-retto e la mortalità nei pazienti con risultati non maligni: una meta-analisi. Am J Gastroenterol 2016; 111(3): 355-365.
- Corley DA, et al: Tasso di rilevamento dell’adenoma e rischio di cancro colorettale e di morte. New Engl J Med 2014; 370: 1298-1306.
- Samadder NJ, et al: Caratteristiche del cancro colorettale mancato o di intervallo e sopravvivenza dei pazienti: uno studio basato sulla popolazione. Gastroenterologia 2014; 146: 950-960.
- Carethers JM, Jung BH: Genetica e biomarcatori genetici nel cancro colorettale sporadico. Gastroenterologia 2015; 149: 1177-1190.
- Imperiale TF, et al: Derivazione e validazione di un sistema di punteggio per stratificare il rischio di neoplasia colorettale avanzata in adulti asintomatici. Ann Intern Med 2015; 163: 339-346.
- Reumkens A, et al: Complicanze post-colonscopia: revisione sistematica, tendenze temporali e meta-analisi di studi basati sulla popolazione. Am J Gastroenterol 2016; 111(8): 1092-1101.
- Lin JS, et al: Screening for Colorectal Cancer: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2016; 315: 2576-2594.
InFo ONcOLOGIA & EMATOLOGIA 2018; 6(2): 6-10.