Esistono diverse connessioni fisiopatologiche e clinicamente rilevanti tra le malattie neurovascolari e l’emicrania. Da questo punto di vista, rappresentano due facce della stessa medaglia, ed entrambe dovrebbero essere riconosciute e prese in considerazione nella diagnosi e nel trattamento dei pazienti con emicrania.
Esistono diverse connessioni fisiopatologiche e clinicamente rilevanti tra le malattie neurovascolari e l’emicrania. Da questo punto di vista, rappresentano due facce della stessa medaglia, ed entrambe dovrebbero essere riconosciute e prese in considerazione nella diagnosi e nel trattamento dei pazienti con emicrania. Di seguito, vorremmo fornire una panoramica delle interrelazioni rilevanti e delle loro implicazioni cliniche.
Il mal di testa in generale e l’emicrania in particolare sono tra i disturbi neurologici più comuni, con una prevalenza nell’arco della vita di circa il 15% per l’emicrania [1]. Esiste una complessa associazione dell’emicrania con le malattie neurovascolari [2,3]. Questo vale anche, in particolare, per il danno microvascolare nel senso di microangiopatia cerebrale. La malattia dei piccoli vasi cerebrali (SVD) è clinicamente rilevante nel contesto della malattia neurovascolare per una serie di motivi: è una causa comune di ictus ischemico e di emorragia intracerebrale a causa della sua associazione con l’ipertensione arteriosa. È anche la base più comune dei disturbi cognitivi vascolari, compreso lo sviluppo della demenza vascolare. L’evidenza di cambiamenti microvascolari si trova anche nell’emicrania.
Cambiamenti microvascolari
La conoscenza di questo aspetto deriva non da ultimo dalla malattia ereditaria monogenica dell’ictus CADASIL (Arteriopatia Cerebrale Autosomica Dominante con Infarti Sottocorticali e Leucencefalopatia). Questo non è solo associato a ictus microangiopatici, ma anche all’emicrania in più di un terzo dei pazienti, soprattutto in giovane età [4,5]; l’emicrania, di solito con aura, è spesso il primo sintomo della malattia, con sintomi di aura atipici o isolati che sono caratteristici. Le tipiche lesioni microangiopatiche ischemiche midollari (“iperintensità della materia bianca”/WMH) sono riscontrabili nella diagnostica per immagini di questa malattia, che è la forma ereditaria più comune di ictus [6].
Tuttavia, la presenza di lesioni ischemiche midollari non si riscontra solo nell’emicrania nel contesto di questa microangiopatia ereditaria. Gli studi hanno ripetutamente dimostrato che anche nella comune emicrania sporadica, talvolta si riscontrano lesioni midollari nel senso di WMH, anche se prevalentemente in forma molto meno pronunciata [7–9].
Questo è stato dimostrato in particolare nel cosiddetto studio CAMERA [7,8], in cui è stata riscontrata una presenza associata all’emicrania di WMH profondi nei pazienti affetti da emicrania. Come ulteriore collegamento tra il danno neurovascolare e l’emicrania, nell’emicrania sono state riscontrate anche lesioni T2 di aspetto ischemico, in particolare nell’area di alimentazione vertebrobasilare, che vengono definite “lesioni simil-infartuali”. Questi sono stati riscontrati – soprattutto nell’emicrania con aura – con una frequenza più che quintuplicata rispetto ai controlli sani e, cosa interessante, sono stati associati a una maggiore frequenza degli attacchi. Dal punto di vista fisiopatologico, vengono discussi i cambiamenti microvascolari ed emodinamici associati all’emicrania. I dati longitudinali degli studi di follow-up CAMERA, raccolti circa 9 anni dopo lo studio originale [9], hanno indicato che queste lesioni midollari profonde possono essere soggette a progressione nell’emicrania, più che nei soggetti di controllo senza emicrania. Sullo sfondo della suddetta relazione della microangiopatia con i disturbi cognitivi vascolari, si pone la questione delle implicazioni cliniche di queste lesioni midollari – a volte progressive – sulle funzioni cognitive, tra l’altro: tuttavia, non è stata ancora dimostrata alcuna chiara associazione a questo proposito nell’emicrania sporadica, il che è forse da vedere anche nel contesto dell’espressione e del carico di lesioni, che, come detto, è significativamente inferiore nell’emicrania sporadica rispetto, ad esempio, alla microangiopatia ereditaria. Interessante in questo contesto: un recente lavoro [10] non ha riscontrato un aumento del rischio di demenza nei pazienti con emicrania, indipendentemente dalla questione dell’importanza delle lesioni midollari.
Un altro marcatore di imaging per una microangiopatia sono i cosiddetti microbleeds cerebrali (CMB). Questi si trovano in vari gradi e distribuzione nelle sequenze di risonanza magnetica sensibili al sangue (come la sequenza SWI: imaging con pesatura della suscettibilità) in circa il 30% dei pazienti con microangiopatia cerebrale. È interessante notare che esiste anche un’evidenza di associazione con l’emicrania per questo marcatore di danno microvascolare: le microemorragie infratentoriali sono state riscontrate più frequentemente nei pazienti anziani con una storia di emicrania, in questo caso più probabilmente nell’emicrania senza aura. Inoltre, la co-occorrenza di microemorragie e ictus è stata riscontrata più frequentemente nei pazienti con emicrania [11].
Fisiopatologia
Esistono diverse spiegazioni potenziali per la fisiopatologia dei disturbi microvascolari nell’emicrania sporadica: Gli studi spettroscopici di risonanza magnetica delle lesioni midollari, per esempio, indicano un danno assonale gliale e disturbi nel metabolismo energetico cellulare [12]. Nel complesso, la patogenesi non è stata chiarita in modo definitivo ed è presumibilmente complessa: sono state discusse diverse basi fisiopatologiche delle lesioni vascolari-impressive nell’emicrania, tra cui disturbi microvascolari (ipoperfusione cerebrale, vasoreattività disturbata, danni all’endotelio vascolare), meccanismi tromboembolici e un disturbo della barriera emato-encefalica. In definitiva, questi diversi meccanismi potrebbero in futuro fornire indizi per altri marcatori di malattia – non basati sulla risonanza magnetica – nell’emicrania, come i biomarcatori basati sul sangue, come già suggerito in alcuni studi [13,14]. Sarebbe auspicabile disporre di biomarcatori affidabili come marcatori della diagnosi differenziale, dell’attività della malattia o anche della valutazione prognostica o del rischio di ictus nell’emicrania, anche perché la diagnosi di emicrania si basa ancora esclusivamente sulla storia clinica secondo i criteri diagnostici della Società Internazionale delle Cefalee (IHS) [15].
Aumento del rischio di ulteriori malattie vascolari
Oltre al legame tra emicrania e disturbi microvascolari, esistono molti altri collegamenti, ad esempio in termini epidemiologici, clinici o addirittura genetico-fisiologici. Tre grandi meta-analisi, tra le altre, hanno studiato la relazione tra emicrania e ictus ischemico [16–18] e sono state in grado di mostrare un robusto aumento del rischio di ictus nell’emicrania, soprattutto nell’emicrania con aura. Inoltre, uno studio [19] mostra un legame tra l’emicrania e altri fenotipi vascolari (infarto miocardico e malattia arteriosa periferica). Inoltre, gli attacchi di emicrania con aura possono portare direttamente a un ictus, che viene definito infarto emicranico [15], un’entità piuttosto rara e anche controversa.
Clinicamente significativo è che gli attacchi gravi di emicrania con aura (ad esempio con sintomi motori o altri sintomi di aura gravi), soprattutto nella prima manifestazione, possono simulare la presenza di un ictus (ictus mimico). Al contrario, l’ischemia cerebrale può sia simulare un attacco di emicrania che scatenare attacchi di emicrania sintomatici, in particolare se esiste una suscettibilità all’emicrania sottostante [20]. Pertanto, si consiglia particolare cautela nei pazienti con emicrania nota e sintomi sconosciuti o nuovi deficit neurologici focali. A parte questo, secondo dati recenti, la cefalea in generale sembra essere un sintomo piuttosto sottovalutato nel contesto dell’ischemia cerebrale acuta [21].
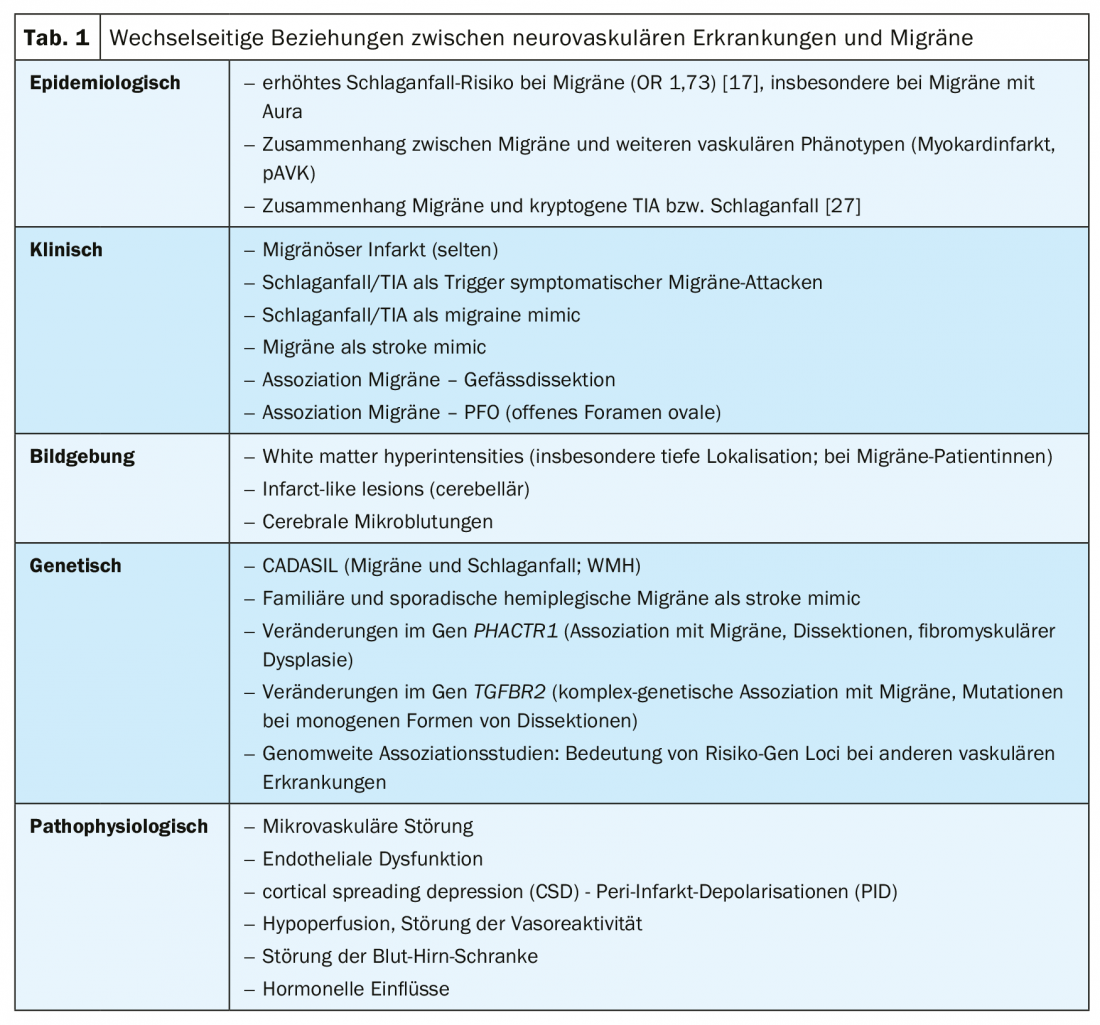
Infine, in questo contesto va menzionata la connessione tra emicrania (soprattutto senza aura) e dissezione vascolare [22,23]. Sullo sfondo degli attuali studi genetici – l’associazione di un’alterazione genetica nel gene PHACTR1 con l’emicrania [24] da un lato, ma anche con le dissezioni [25] e altri fenotipi vascolari (ad esempio, infarto del miocardio o displasia fibromuscolare) – questo ha anche un significato fisiopatologico. Esistono prove di disfunzione endoteliale [26]. Un elenco delle complesse interrelazioni tra le malattie neurovascolari e l’emicrania a diversi livelli si trova nella tabella 1.
Messaggi da portare a casa
- Esiste un’interrelazione sfaccettata tra l’emicrania e i disturbi neurovascolari, soprattutto microvascolari, che gioca un ruolo nella gestione clinica dei pazienti emicranici.
- L’emicrania (soprattutto con aura) è un sintomo precoce tipico della microangiopatia ereditaria CADASIL. Questo dovrebbe essere considerato come diagnosi differenziale se sono presenti sintomi atipici di aura, se ci sono alterazioni midollari marcate (WMH) o se c’è un’anamnesi familiare positiva di emicrania, ictus o demenza.
- Una maggiore prevalenza di WMH si riscontra nell’emicrania sporadica, soprattutto nelle donne. A volte questi si manifestano in modo progressivo nel tempo. La conoscenza di questo aspetto è importante per la diagnosi differenziale dei cambiamenti infiammatori, ad esempio nel contesto della SM nei pazienti più giovani.
- La rilevanza clinica della WMH nell’emicrania non è ancora stata chiarita in modo definitivo, e chi ne soffre non dovrebbe essere inutilmente turbato.
- Oltre alla WMH, le lesioni ischemiche cerebellari a.e. si trovano frequentemente nell’emicrania (in particolare con aura), il che può essere correlato alla fisiopatologia e alla presenza particolarmente occipitale delle auree emicraniche (nel senso di auree visive).
- In quanto malattia clinicamente episodica, l’emicrania presenta quindi anche caratteristiche “croniche”.
- L’emicrania – soprattutto quella con aura – è associata a un aumento del rischio di ictus.
- I veri infarti da emicrania sono probabilmente rari. L’ictus può scatenare l’aura di emicrania.
- Esiste un legame epidemiologico, genetico e fisiopatologico tra l’emicrania e le dissezioni dei vasi cerebrali.
Letteratura:
- Stovner Lj, Hagen K, Jensen R, et al: L’onere globale della cefalea: una documentazione della prevalenza della cefalea e della disabilità a livello mondiale. Cefalalgia. 2007; 27: 193-210.
- Freilinger C, Schubert V, Auffenberg E, Freilinger T: Emicrania e malattie vascolari. Il Neurologo & Psichiatra 2016; 17: 38-46.
- Malik R, Winsvold B, Auffenberg E, et al: La connessione emicrania – malattia vascolare: una prospettiva genetica. Cefalalgia 2016; 36: 658-668
- Vahedi K, Chabriat H, Levy C, et al. Emicrania con aura e anomalie della risonanza magnetica cerebrale nei pazienti con CADASIL. Arch Neurol 2004; 61: 1237-1240.
- Guey S, Mawet J, Hervé D, et al: Prevalenza e caratteristiche dell’emicrania in CADASIL. Cefalalgia 2016; 36: 1038-1047
- Chabriat H, Joutel A, Dichgans M, et al: CADASIL. Lancet Neurol 2009; 8: 643-653.
- Kruit MC, van Buchem MA, Hofman PA, et al: L’emicrania come fattore di rischio per le lesioni cerebrali subcliniche. Jama 2004; 291: 427-434.
- Kruit MC, Launer LJ, Ferrari MD, et al.: Infarti nel territorio del circolo posteriore nell’emicrania. Lo studio MRI CAMERA basato sulla popolazione. Brain 2005; 128: 2068-2077.
- Palm-Meinders IH, Koppen H, Terwindt GM, et al: Cambiamenti strutturali del cervello nell’emicrania. JAMA. 2012; 308: 1889-1897.
- George KM, Folsom AR, Sharrett AR, et al: Emicrania e rischio di demenza nell’Atherosclerosis Risk in Communities Neurocognitive Study. Cefalea 2020 maggio; 60 (5): 946-53
- Arkink EB, Terwindt GM, de Craen AJ, et al: Gruppo di studio PROSPER. Microemorragie infratentoriali: un altro segno di microangiopatia nell’emicrania. Ictus. 2015; 46: 1987-1989.
- Erdélyi-Bótor S1, Aradi M, Kamson DO, et al: Cambiamenti delle iperintensità della materia bianca legate all’emicrania dopo 3 anni: uno studio longitudinale di risonanza magnetica. Mal di testa. 2015; 55: 55-70.
- Liman TG, Bachelier-Walenta K, Neeb L, et al: (2015). Microparticelle endoteliali circolanti nelle donne con emicrania con aura. Cefalalgia : rivista internazionale di cefalea, 35(2), 88-94.
- Pescini F, Donnini I, Cesari F, et al: (2017). Biomarcatori circolanti nei pazienti affetti da Arteriopatia Autosomica Dominante Cerebrale con Infarti Sottocorticali e Leucoencefalopatia. Journal of stroke and cerebrovascular diseases: the official journal of National Stroke Association, 26(4), 823-833.
- Comitato di classificazione delle cefalee della Società internazionale delle cefalee (IHS) (2013). La Classificazione Internazionale dei Disturbi da Cefalea, 3ª edizione (versione beta). Cefalalgia : rivista internazionale di cefalea, 33(9), 629-808.
- Etminan M, Takkouche B, Isorna FC e altri. Rischio di ictus ischemico nelle persone con emicrania: revisione sistematica e meta-analisi di studi osservazionali. Bmj 2005; 330: 63
- Schurks M, Rist PM, Bigal ME, et al: Emicrania e malattie cardiovascolari: revisione sistematica e meta-analisi. Bmj 2009; 339: b3914.
- Spector JT, Kahn SR, Jones MR e altri. Emicrania e rischio di ictus ischemico: una meta-analisi aggiornata. Am J Med 2010;123: 612-624.
- Bigal ME, Kurth T, Santanello N, et al.: Migrazione e malattie cardiovascolari: uno studio basato sulla popolazione. Neurologia 2010; 74: 628- 635
- Olesen J, Friberg L, Olsen TS, et al: (1993). Gli attacchi di emicrania indotti dall’ischemia (sintomatici) possono essere più frequenti degli insulti ischemici indotti dall’emicrania. Brain: a journal of neurology, 116 (Pt 1), 187-202.
- Harriott KA (2020): Cefalea dopo un ictus ischemico. Neurologia 94 (1) e75-e86;
- Rist PM, Diener HC, Kurth T, et al.: Emicrania, aura emicranica e dissecazione dell’arteria cervicale: revisione sistematica e meta-analisi. Cefalalgia 2011; 31(8): 886-896.
- Metso TM, Tatlisumak T, Debette S, et al: Mi- graina nei pazienti con dissezione dell’arteria cervicale e ictus ischemico. Neurologia 2012; 78(16): 1221-1228. Dissezioni
- Freilinger T, Anttila V, de Vries B, et al: International Headache Genetics Consortium (2012). L’analisi di associazione genome-wide identifica i loci di suscettibilità per l’emicrania senza aura. Genetica della natura, 44(7), 777-782.
- Debette S, Kamatani Y, Metso TM, et al: Una variazione comune in PHACTR1 è associata alla predisposizione alla dissezione dell’arteria cervicale. Nat Genet. 2015;47(1):78–83. doi:10.1038/ng.3154
- Gupta RM, Hadaya J, Trehan A, et al: (2017). Una variante genetica associata a cinque malattie vascolari è un regolatore distale dell’espressione genica dell’Endotelina-1. Cellula, 170(3), 522-533.e15.
- Li L, Schulz UG, Kuker W, et al: Oxford Vascular Study (2015). Associazione età-specifica dell’emicrania con TIA criptogenetico e ictus: studio basato sulla popolazione. Neurologia, 85(17), 1444-1451.
InFo NEUROLOGIA & PSICHIATRIA 2020; 18(4): 6-9.











