Una ricerca su Internet restituisce circa 57 milioni di risultati per il termine “burnout”. La resa di conoscenza che i partecipanti al 1° Simposio sul burnout a Pfäffikon hanno potuto portare via è molto migliore. Ciò che gli esperti di burnout e l’Istituto di Medicina del Lavoro ifa considerano lo stato dell’arte per la profilassi, la terapia e la riabilitazione è molto più utile per trattare professionalmente con le persone “bruciate” che non cercare su Google un’infinità di volte.
Il motto della prima Conferenza sul burnout dell’Istituto di Medicina del Lavoro ifa a Baden, sotto la direzione scientifica del Dr. Claude Sidler, è stato “Burnout, la via del ritorno”. Il reinserimento di pazienti con malattie mentali e psichiatriche sta diventando sempre più importante; queste malattie sono aumentate di 8 volte rispetto alle malattie somatiche negli ultimi 25 anni nelle statistiche di pensionamento dell’AI. Tuttavia, la prevalenza dei disturbi mentali di per sé non sta aumentando, come ha sottolineato il dottor Niklas Baer dell’IV di Liestal. È piuttosto la crescente consapevolezza e la maggiore attenzione ai problemi di salute mentale, nonché la mutata valutazione della capacità lavorativa, ad aver contribuito a questo aumento. La consulenza e il sostegno alle persone colpite dovrebbero quindi essere coordinati di conseguenza con il datore di lavoro, quando possibile.
Torna nella tana del leone
Secondo il diritto del lavoro, un dipendente che si ammala è obbligato a richiedere il massimo delle cure. Ma cosa succede quando un paziente in burnout, che si è sottoposto alla terapia, torna nella tana del leone senza che nulla sia cambiato? “La prognosi è pessima senza cambiamenti sul posto di lavoro”, ha sottolineato il dottor Sidler. La reintegrazione non è facile, ma vale la pena provarci. Circa il 15-20% delle persone colpite da burnout grave torna in seguito a lavorare al massimo, secondo i modesti risultati ottenuti finora. Dal punto di vista degli esperti, è quindi troppo poco lungimirante “trattare” un dipendente stressato nello studio medico in modo tale che le condizioni di lavoro avverse vengano sopportate per un altro periodo senza eliminare le cause. Un ruolo chiave in questo senso è svolto dai medici aziendali con la loro conoscenza delle strutture lavorative e delle procedure operative, ha sottolineato il dottor Sidler.
La grande domanda è se la situazione sul posto di lavoro sia davvero così grave o se il problema principale sia la paura percepita. I pazienti che si ammalano mentalmente a causa della situazione lavorativa spesso non sono più molto produttivi e disturbano l’atmosfera lavorativa. I datori di lavoro hanno difficoltà a gestire le persone mentalmente instabili. Secondo un sondaggio, sono più disposti a sostenere i lavoratori con malattie fisiche e dolori somatoformi che le persone con disturbi della personalità o depressione, ha riferito il dottor Baer. Anche i pazienti con problemi di salute mentale sono in fondo alla lista dei nuovi assunti. Le qualità più richieste dai lavoratori sono l’affidabilità e la salute. Tuttavia, gli stigmi non sono un problema solo dal lato dei dipendenti, anche le stesse persone con problemi mentali difficilmente si danno la possibilità di trovare un lavoro. “Le paure sono un tema generale da entrambe le parti”, ha sottolineato il dottor Baer. “Dovrebbero sicuramente essere affrontati. Un buon contatto con il capo e un feedback positivo sono estremamente importanti”.
In uno studio sui dipendenti difficili, le persone che negano gli errori e si comportano in modo lunatico sono state considerate le più problematiche per i capi. Secondo questa ricerca, i leader possono essere classificati in quattro tipi: Attivisti (15%), manutentori (24%), richiedenti prestazioni (47%) e coloro che richiedono un aiuto professionale (14%). Sono state chieste anche le reazioni nei team: più si accumula la rabbia, più diminuisce la simpatia per il collega malato e prima si arriva al licenziamento. “Ci sono molte ragioni per coinvolgere un medico all’inizio, prima che la compassione scenda a zero”, ha detto il dottor Baer. I capi dovrebbero rispondere mostrando apprezzamento, dando indicazioni chiare sulle aspettative e chiedendo al dipendente problematico di andare dal medico. E prima di prima! Il tempo medio per separarsi da un dipendente difficile è di circa 2,8 anni, un lungo periodo di sofferenza per entrambe le parti.
Ecco come lo fanno le FFS
Le FFS hanno già reagito al problema del burnout nei ranghi dei suoi 29.000 dipendenti, come ha riferito il responsabile del personale Markus Jordi. “La salute deve essere un problema di gestione, poiché le assenze per malattia sono costate all’azienda 120 milioni di franchi svizzeri all’anno fino ad oggi”, ha detto, descrivendo il lato commerciale. L’assunto di base è che una migliore leadership significa anche meno giorni di assenza. Ai primi segnali di riduzione delle prestazioni, l’obiettivo primario è ripristinare la capacità di lavorare. Sull’Intranet FFS, ogni collaboratore può trovare la definizione di burnout e la richiesta di contattare il servizio medico per una consulenza collegiale, se ci sono indicazioni di esserne affetti. I requisiti e la ricompensa devono essere giusti per la soddisfazione lavorativa dell’individuo, secondo un’altra regola di gestione delle FFS. Questo è importante anche durante la reintegrazione, ha detto Jordi.
Le conseguenze della frustrazione sul lavoro possono essere fisiche e psicologiche. Dieter Kissling, MD, Baden, si occupa da molti anni di promozione della salute sul posto di lavoro, ha fondato l’ifa e fornisce consulenza a grandi aziende in Svizzera. Per lui, il burnout è una malattia d’ansia. “Dobbiamo infiltrarci nei boss con i fioretti”, è la sua esperienza. Il primo riflesso maschile dei leader quando un dipendente è colpito è la difesa: “Non ha niente a che fare con me”. Se la sensibilizzazione ha successo, il comportamento di leadership migliora. La richiesta di costante accessibilità e lo squilibrio tra lavoro e tempo libero non possono essere risolti dall’individuo; in questo caso, i manager devono imparare a riconoscere le persone a rischio e ad agire. La libertà d’azione e il potere decisionale sono esigenze importanti dei dipendenti.
Inventario del burnout di Maslach
La dottoressa Beate Schulze di Zurigo è una sociologa e psicologa che studia i fattori di rischio e di resilienza per il burnout, nonché i prerequisiti per l’impegno e la motivazione in un mondo del lavoro globalizzato. Insieme agli esperti, ha fondato la Rete di esperti svizzeri sul burnout. Per loro, il burnout è più che esaurimento, ma non ancora depressione. Il documento di posizione sul burnout della Società Tedesca di Psichiatria, Psicoterapia e Neurologia (DGPPN) del marzo 2012 riassume molto bene il problema della codifica, sottolineano(Fig. 1) [1, 2]. Una sovrapposizione tra burnout grave e depressione porta a una confusione di termini tra il concetto di burnout della psicologia del lavoro e la diagnosi medica di episodio depressivo.
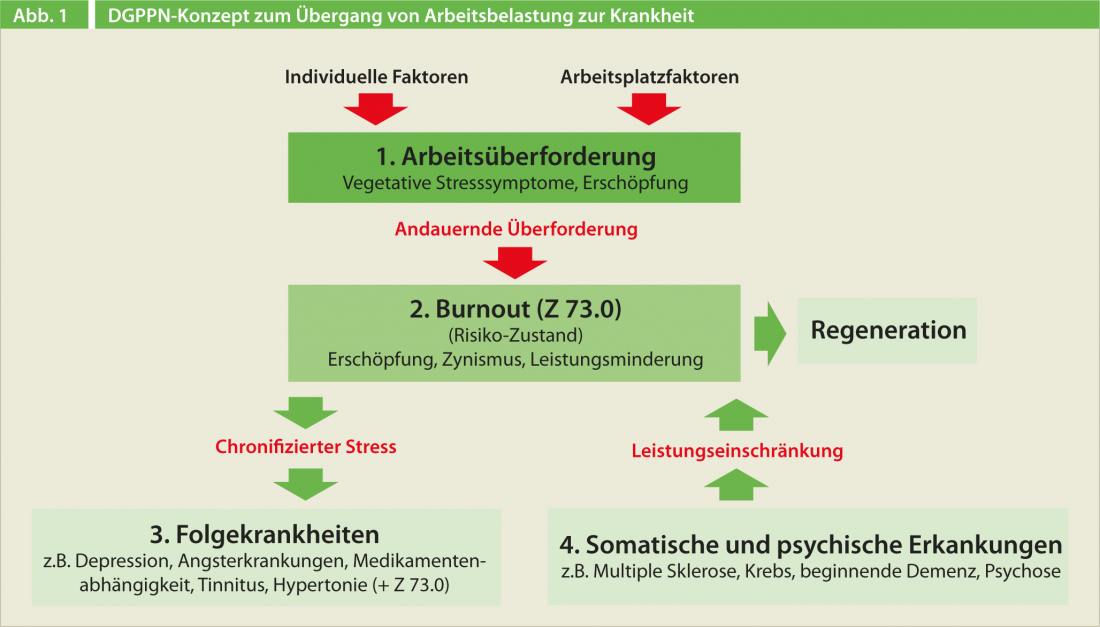
I test psicologici occupazionali consolidati sono adatti a registrare la sindrome del burnout nella pratica clinica quotidiana. Il meglio convalidato è il Maslach Burnout Inventory (MBI). Il burnout si sviluppa come una risposta di stress prolungato a carichi di lavoro cronici, con tre sintomi principali:
- L’esaurimento si riferisce alla sensazione di essere svuotati sia emotivamente che fisicamente.
- Il cinismo descrive un atteggiamento distaccato e indifferente nei confronti del lavoro.
- L’inefficacia descrive la sensazione di fallimento professionale e la perdita di fiducia nelle proprie capacità.
Inoltre, ci sono altri due criteri:
- Il burnout è generalmente legato al lavoro.
- Le aspettative inadeguate e le elevate richieste emotive giocano un ruolo importante.
In uno studio prospettico finlandese, che ha esaminato il legame tra burnout e depressione per un periodo di sette anni, si è potuto dimostrare che il burnout può specificare lo sviluppo di sintomi depressivi e, successivamente, di insoddisfazione nei confronti della vita. Al contrario, non ci sono prove che i sintomi depressivi aumentino inversamente il rischio di burnout. Sul lato positivo, il benessere e l’impegno legati al lavoro sono stati associati a un’elevata soddisfazione e non alla depressione. Ciò rende chiaro che l’esperienza della situazione lavorativa influenza la salute generale e la soddisfazione della vita [3].
Ricoverato o ambulatoriale?
La Dr. med. Barbara Hochstrasser, primario della Clinica Privata Hasliberg, valuta la necessità di un soggiorno con i pazienti affetti da burnout come primo passo, in cui vengono già chiariti i sintomi (nevrastenia DD, depressione, stanchezza cronica), l’ambiente sociale e ciò che il paziente spera di ottenere da un soggiorno. L’80-90% dei pazienti ricoverati soffre di depressione grave. Di conseguenza, la terapia è multimodale, ma c’è sempre un focus, a seconda delle esigenze e dei deficit. “Non facciamo un po’ di tutto, ma insegniamo al paziente le strategie che può utilizzare in modo sostenibile”. La depressione di solito migliora più rapidamente dell’esaurimento; è importante non sottoporre nuovamente i pazienti a stress troppo presto. Il soggiorno ad Hasliberg dura dalle otto alle dodici settimane.
Milan Kalabic, MD, primario della Clinica Teufen, ha dimostrato che il burnout può essere trattato molto bene a livello ambulatoriale. Ma per evitare che i pazienti si esauriscano in primo luogo, sono necessari medici di base sensibili, spera. Un sintomo d’allarme potrebbe essere, ad esempio, il fatto che una persona continua ad essere eccessivamente stressata anche durante il tempo libero o che si ricorre all’alcol per rilassarsi. L’attivismo di fuga e i disturbi del sonno sono quasi “bandiere rosse”. “L’anima ha bisogno di riposo per essere sentita”, dice lo psichiatra. La terapia ambulatoriale di quattro settimane a Teufen comprende la psicoterapia e una formazione medica moderata e regolare. Il tasso di successo è molto buono; dopo un anno, l’82% delle persone trattate è pienamente in grado di lavorare.
Farmaci in base al sintomo target
Il dottor Hanspeter Flury di Rheinfelden ha sottolineato che i farmaci per il burnout sono indispensabili nelle forme molto gravi. La psicofarmacologia è parte integrante del piano di trattamento complessivo che elabora con il paziente. I farmaci vengono utilizzati in base alla diagnosi e al sintomo target secondo lo stato dell’arte, in modo precoce e intensivo. Un punto di ingresso sui disturbi del sonno, sul dolore o sul nervosismo potrebbe aprire la strada. “Recuperare, orientare, cambiare” sono i guardrail. Bisogna fare attenzione a non sottovalutare il fattore tempo. Non è necessario avere fretta, bisogna prendersi del tempo per il dosaggio del farmaco. La sensazione del paziente di avere il controllo lo aiuta. Le gocce Trittico®, Remeron® e Surmontil® si sono dimostrate efficaci per i disturbi del sonno. Efexor® e Remeron® possono essere combinati molto bene. I farmaci per i casi di burnout grave dovrebbero essere inseriti in un piano di trattamento globale multimetodo e multifase che includa anche la psicoterapia, i colloqui con la famiglia, gli interventi incentrati sul corpo e sul luogo di lavoro, ha sottolineato il dottor Flury.
Fonte: Simposio “Burnout – La via del ritorno” il 6 dicembre 2012 a Pfäffikon.
Letteratura:
- Il documento di posizione della DGPPN sul burnout può essere scaricato dal sito www.dgppn.de.
- Maslach C, Jackson SE: La misurazione del burnout sperimentato. J Occupat Behav 1981; 2: 99-113.
- Hakanen JJ, Schaufeli WB: Il burnout e l’impegno lavorativo predicono i sintomi depressivi e la soddisfazione di vita? Uno studio prospettico a tre ondate di sette anni. J Affect Disord 2012; 141(2-3): 415-424.











