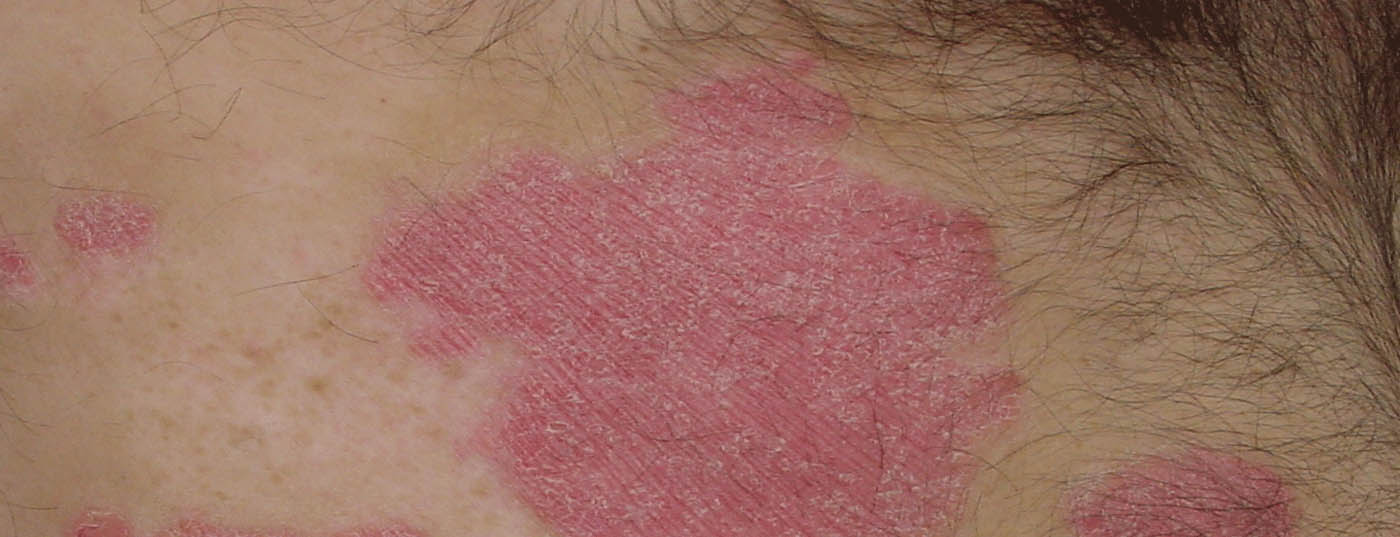
Alla luce della crescente varietà di opzioni di trattamento, si pone la questione dei criteri per una terapia della psoriasi specificamente adattata alle caratteristiche del paziente. Un gruppo di esperti belga ha emesso delle raccomandazioni per la terapia sistemica della psoriasi, in relazione alle comorbidità e ai sottotipi di psoriasi. Questi sono stati pubblicati nel Journal of EADV di quest’anno.
L’arsenale terapeutico per il trattamento della psoriasi si è moltiplicato in un tempo relativamente breve e oggi è il più vasto di tutte le malattie infiammatorie della pelle. Se da un lato questo apre nuove prospettive per i pazienti, dall’altro ha reso molto impegnativo per il medico curante scegliere la terapia più adatta alle caratteristiche cliniche individuali. Le caratteristiche del paziente, come l’età, il peso o le comorbidità, possono avere un impatto sull’efficacia della terapia e/o sul rischio di effetti collaterali indesiderati. Tuttavia, vista l’immensa marea di pubblicazioni, è difficile avere una panoramica di tutti gli attuali risultati degli studi clinicamente rilevanti.
“Consigli di trattamento belgi basati sull’evidenza nella psoriasi”.
In questo contesto, la Società Reale Belga di Dermatologia e Venerologia ha lanciato il progetto BETA-PSO (“Belgian Evidence-based Treatment Advice in Psoriasis”), i cui risultati sono stati recentemente pubblicati nel Journal of the European Academy of Dermatology and Venerology (JEADV) [1]. L’obiettivo primario del lavoro era quello di stabilire una base di prove per le linee guida pratiche sul trattamento sistemico della psoriasi. Le raccomandazioni basate sulle prove sono state sviluppate utilizzando il metodo Quasi-Delphi. La procedura comprendeva la formulazione di domande cliniche sul trattamento della psoriasi e una ricerca sistematica della letteratura. Le raccomandazioni specifiche sono state poi generate da un gruppo di 8 esperti di psoriasi, sulla base di una valutazione dei dati. I risultati sono destinati ad essere un aiuto decisionale per la pratica clinica quotidiana nella scelta della terapia adeguata per la psoriasi. Secondo gli autori, i risultati dello studio offrono ai dermatologi di tutto il mondo un orientamento prezioso per il trattamento contemporaneo della psoriasi.
Sono inclusi gli antagonisti dell’interleuchina
|
Consenso degli esperti secondo la metodologia quasi-Delphi
Durante una riunione faccia a faccia durata un giorno, il gruppo di esperti ha identificato un elenco di 38 domande su situazioni di vita reale che i medici spesso affrontano quando trattano i pazienti con psoriasi nelle loro cliniche. A ciascun esperto è stato assegnato il proprio argomento da riassumere sulla base di una ricerca sistematica della letteratura in PubMed. Sono stati inclusi gli articoli pubblicati negli ultimi 5 anni su studi controllati randomizzati, studi caso-controllo, studi osservazionali, revisioni sistematiche, meta-analisi e case report sulla terapia sistemica della psoriasi (convenzionale, sintetica e biologica). Sono stati inclusi dati che hanno fornito informazioni sui seguenti aspetti:
- Influenza delle comorbidità metaboliche sulla terapia o viceversa.
- Effetti del trattamento su forme specifiche di psoriasi (psoriasi ungueale, psoriasi eritrodermica, psoriasi pustolosa)
- Il paziente è già stato trattato con biologici in passato o è naïve ai biologici?
- Influenza dell’età sui risultati della terapia e sull’uso di determinati farmaci
- Effetti del trattamento sulla salute mentale
I risultati in sintesi
Sono stati presi in considerazione i seguenti principi attivi utilizzati per il trattamento sistemico della psoriasi:
- Antipsoriatici convenzionali: Acitretina, ciclosporina, dimetil fumarato, metotressato
- farmaci sintetici: Apremilast
- Biologici: Adalimumab, certolizumab pegol, etanercept, infliximab, ustekinumab, guselkumab, risankizumab, tildrakizumab, brodalumab, ixekizumab, secukinumab
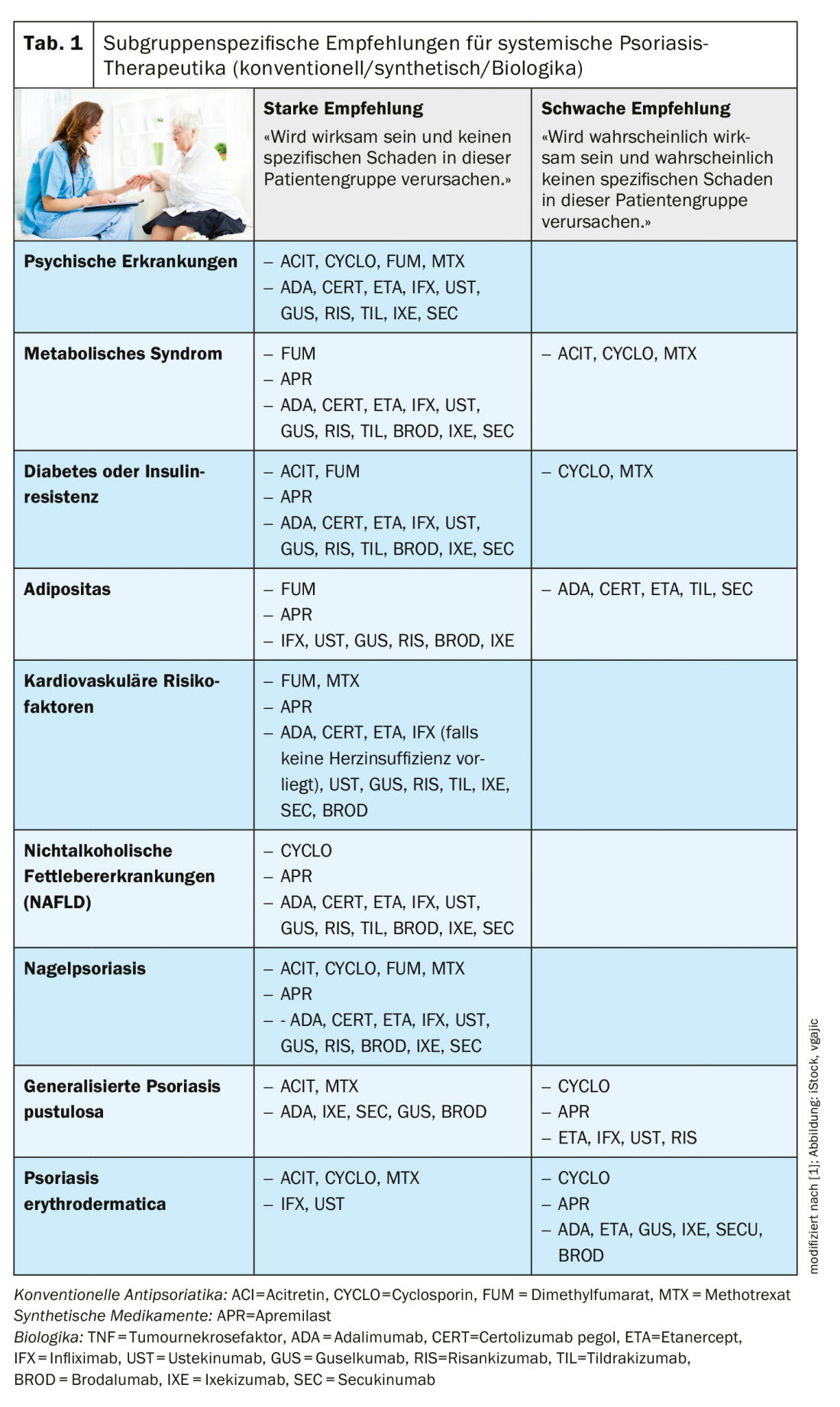
La Tabella 1 mostra quali agenti sono raccomandati per quali dei cinque gruppi di caratteristiche del paziente sopra citati. Di seguito sono riportate alcune note aggiuntive su alcuni dei criteri:
- Influenza delle comorbidità metaboliche sulla terapia o viceversa: nei pazienti affetti da psoriasi con sindrome metabolica, si raccomanda un attento monitoraggio e follow-up, compreso il controllo del peso, della pressione sanguigna, dei trigliceridi, del colesterolo HDL e dei livelli di glucosio. Attualmente esiste un dibattito sugli effetti dei diversi agenti sulle manifestazioni cliniche della sindrome metabolica. Nei pazienti obesi affetti da psoriasi trattati con biologici, il fattore dieta/controllo del peso deve essere affrontato in quanto può influenzare l’efficacia della terapia biologica [2]. Se si utilizzano terapie sistemiche convenzionali con un regime di dosaggio basato sul peso, occorre prestare attenzione al metotrexato e alla ciclosporina, a causa di un aumento del rischio di tossicità renale o epatica correlato alla dose. Per gli psoriasici con diabete di tipo 2 e/o resistenza all’insulina, gli autori sottolineano che le raccomandazioni cliniche significative sono difficili a causa della mancanza di studi comparativi. Possono essere utilizzati ciclosporina e metotrexato, ma occorre prestare particolare attenzione quando si utilizzano questi agenti. Nei pazienti a rischio cardiovascolare, va notato che la ciclosporina e l’acitretina sono associate a un aumento del rischio di ipertensione e dislipidemia, anche se non vi è alcuna controindicazione se questi possibili effetti collaterali vengono trattati adeguatamente.
- Se il paziente ha una storia di terapia biologica o è biologicamente naïve: ci sono dati che indicano che i pazienti che hanno avuto almeno una terapia biologica precedente mostrano una migliore sopravvivenza al farmaco quando passano da una classe di biologici all’altra, rispetto al passaggio all’interno della stessa classe [3]. Tuttavia, questo dato viene messo in prospettiva quando si prendono in considerazione i fattori di efficacia, effetti collaterali e comorbilità. A questo proposito, ci sono prove che anche il passaggio all’interno della stessa classe di biologici può essere una buona opzione, se può aumentare l’efficacia [4]. Secondo i dati attuali, per i rappresentanti più recenti dei biologici è meno importante che un precedente tentativo di terapia con un altro biologico non abbia avuto successo [5].
- Effetti del trattamento sulla salute mentale: i pazienti con psoriasi sono più colpiti da depressione, disturbi d’ansia, suicidalità, perdita di fiducia, disturbi del sonno e riduzione della qualità di vita, ed è noto che questi sintomi possono essere ridotti da un trattamento efficace [6]. Il gruppo di esperti consiglia quindi di iniziare un trattamento adeguato ed efficace il prima possibile. Per esempio, in un ampio studio, la terapia biologica è stata associata a una riduzione dell’uso di antidepressivi [7,8].
Letteratura:
- Lambert JLW, et al: Raccomandazioni pratiche per il trattamento sistemico della psoriasi in base all’età, alla gravidanza, alla sindrome metabolica, alla salute mentale, al sottotipo di psoriasi e all’anamnesi di trattamento (BETA-PSO: Belgian Evidence-based Treatment Advice in Psoriasis; parte 1). JEADV 2020; 34(8): 1654-1665.
- Al-Mutairi N, Nour T: L’effetto della riduzione del peso sui risultati del trattamento nei pazienti obesi con psoriasi in terapia biologica: uno studio prospettico controllato e randomizzato. Expert Opin Biol Ther 2014; 14: 749-756.
- Cozzani E, et al: Terapie biologiche seriali nei pazienti affetti da psoriasi: uno studio osservazionale retrospettivo, monocentrico, durato 12 anni. J Am Acad Dermatol 2019; 82: 37-44.
- Kimmel G, et al: Brodalumab nel trattamento della psoriasi da moderata a grave nei pazienti in cui le precedenti terapie anti-interleuchina 17A hanno fallito. J Am Acad Dermatol 2019; 81: 857-859.
- Wang TS, Tsai TF: Switch di biologici nella psoriasi. Immunoterapia 2019; 11: 531-541.
- Gordon KB, et al: Ansia e depressione nei pazienti con psoriasi da moderata a grave e confronto del cambiamento rispetto al basale dopo il trattamento con guselkumab vs. adalimumab: risultati dello studio di fase 3 VOYAGE 2. JEADV 2018; 32: 1940-1949.
- Wu CY, et al: Depressione e insonnia nei pazienti con psoriasi e artrite psoriasica che assumono antagonisti del fattore di necrosi tumorale. Medicina (Baltimora) 2016; 95: e3816.
- Strober B, et al: Sintomi depressivi, depressione ed effetto della terapia biologica tra i pazienti del Psoriasis Longitudinal Assessment and Registry (PSOLAR). J Am Acad Dermatol 2018; 78: 70-80.
PRATICA DERMATOLOGICA 2020; 30(4): 20-22