Il campo delle malattie infiammatorie della pelle è in costante evoluzione. Gli aggiornamenti sugli attuali trattamenti standard, sulle opzioni terapeutiche innovative e sull’intelligenza artificiale sono stati presentati nel corso di due webinar live accreditati intitolati “Nuovi orizzonti in dermatologia” nel giugno 2024. Di seguito troverà una sintesi dei concetti più importanti presentati.
Due webinar in diretta dal titolo “Nuovi orizzonti in dermatologia” hanno avuto luogo il 13 giugno 2024 (per gli ascoltatori della Svizzera francese) e il 27 giugno 2024 (per gli ascoltatori della Svizzera tedesca). I due corsi di formazione interdisciplinari si sono concentrati su diverse malattie infiammatorie della pelle. Il Prof. Nikhil Yawalkar (Inselspital Bern) e il Prof. Curdin Conrad (CHUV Lausanne) si sono occupati di psoriasi (PsO), il Prof. Dr med. et. Dr. Phil. nat. Christoph Schlapbach (Inselspital Bern) e il dottor Basile Darbellay (Orsières) con la dermatite atopica (AD) e il Prof. Dr. Falk Bechara (Ruhr University Bochum) con l’hidradenitis suppurativa (HS). Infine, i webinar sono stati completati da un’escursione sull’intelligenza artificiale (AI) e sul suo significato per la dermatologia del futuro da parte del Dr. Ludovic Amruthalingam (Università di Scienze Applicate e Arti di Lucerna).
Non solo la pelle: gestione olistica della PsO
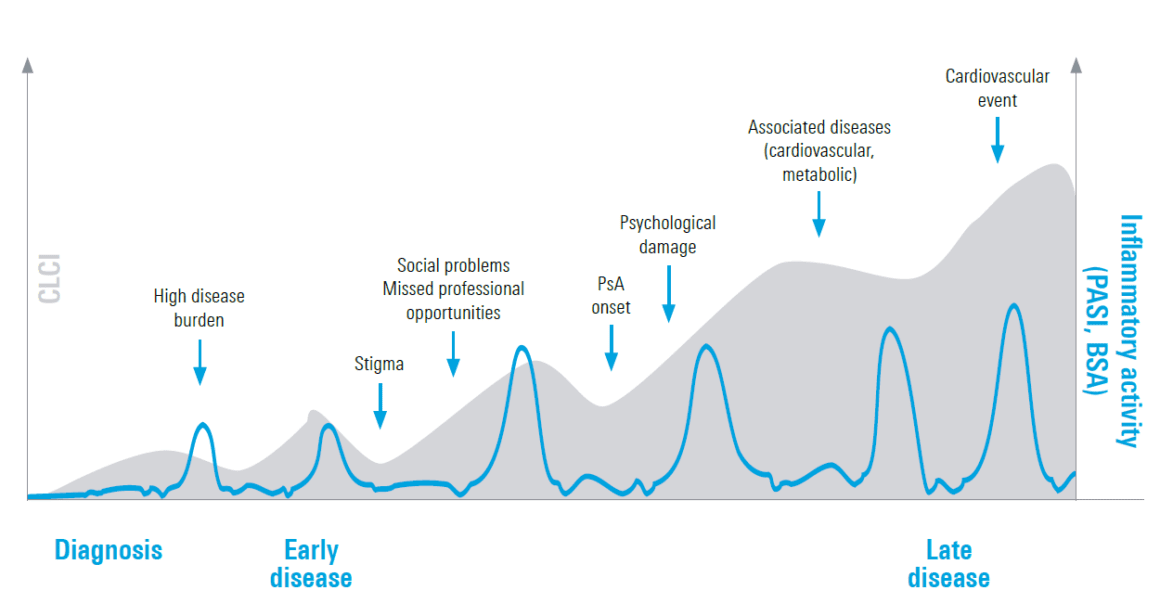
La PsO è una malattia eterogenea con diverse manifestazioni [1]. Inoltre, anche la PsO da moderata a grave è caratterizzata da un’elevata compromissione della qualità di vita, in parte perché il carico della malattia può essere esacerbato da altre comorbidità, secondo i relatori di entrambi gli eventi [1]. L’onere della malattia può accumularsi nel corso della vita – questo viene anche definito comemenomazione cumulativa del corso della vita (CLCI) [2, 3]. In questo concetto, il peso delle comorbidità fisiche e psicologiche si somma nel tempo e causa una compromissione per tutta la vita (Fig. 1) [2, 3]. Un trattamento precoce e adeguato potrebbe quindi essere di grande importanza, hanno detto i due relatori.>Diversi studi indicano anche che i pazienti con una breve durata della malattia (≤2 anni) rispondono meglio al trattamento sistemico rispetto ai pazienti con una lunga durata della malattia ( 2 anni) [4, 5]. Gli attuali dati reali con SKYRIZI® (risankizumab) mostrano che i pazienti con una breve durata della malattia hanno maggiori probabilità di raggiungere un PASI 100 (80,4 % dopo un anno, 93,3 % dopo tre anni) rispetto ai pazienti con una durata della malattia più lunga (61,7 % dopo un anno, 67,5 % dopo tre anni) [5]. Secondo i relatori, questo dimostra che la malattia deve essere trattata in modo ottimale nella giusta ‘finestra di opportunità’ e potrebbe potenzialmente mitigare o addirittura prevenire l’ulteriore decorso della malattia e/o delle comorbidità.
La sfida dell’AD: obiettivi terapeutici e opzioni di trattamento
L’AD è anche una malattia complessa. All’inizio della sua presentazione, il dottor Basile Darbellay ha riassunto le fasi più importanti della patogenesi dell’AD: Penetrazione della pelle sana, attivazione del sistema immunitario innato e successiva produzione di citochine da parte delle cellule Th2 [6]. Le citochine come l’interleuchina (IL)-4, IL-5, IL-13, IL-31 e IL-33 svolgono un ruolo centrale nella patogenesi [6]. Le opzioni terapeutiche per l’AD spaziano oggi dai trattamenti topici a quelli sistemici, con gli inibitori della Janus chinasi (JAK) in particolare che hanno il potenziale di inibire una serie di vie di segnalazione essenziali per l’AD [6]. I dati di un’ampia meta-analisi di rete (NMA) con 11 studi e oltre 6.000 pazienti mostrano che il JAKi RINVOQ® (upadacitinib) a 15 mg/die può raggiungere un alto grado di pulizia della pelle e di sollievo dal prurito nell’AD da moderato a grave ed è una delle terapie sistemiche più efficaci per l’AD per 12-16 settimane [7]. Nel corso del webinar, il Prof. Schlapbach ha discusso le attuali raccomandazioni AHEAD e ha sottolineato l’importanza del processo decisionale condiviso e del concetto di attività minima della malattia (MDA) [8]. I dati degli studi Measure Up 1 e 2 mostrano che quasi la metà dei pazienti trattati con RINVOQ® raggiunge la MDA dopo 16 settimane e può mantenerla fino a 52 settimane, rispetto al 6% dei pazienti trattati con placebo [9].
Gestione dell’HS: Quo vadis?
“L’HS sta vivendo un vero e proprio hype”, ha detto il Prof. Falk Bechara all’inizio della sua conferenza. [10-13] La malattia ha un impatto enorme sugli aspetti fisici, sociali ed economici dei pazienti. L’HS è una malattia recidivante-remittente, ma a differenza della PsO, si accumulano non solo le comorbidità e le limitazioni della qualità di vita, ma anche la trasformazione irreversibile degli ascessi in danni ai tessuti, secondo il Prof. Bechara. [14] Questo rende ancora più importante trovare la giusta ‘finestra di opportunità’ per il trattamento, cioè iniziare il trattamento nella fase iniziale dell’HS. [15] Le linee guida tedesche aggiornate distinguono inoltre per la prima volta tra HS attivo e non attivo. [15] Per esempio, l’infiammazione nell’HS attivo viene ora misurata con il metodo IHS, al contrario della classificazione Hurley nell’HS non attivo. [15] Nell’HS attiva, gli inibitori del TNF-α come HUMIRA® (adalimumab) e gli anti-IL-17 continuano a ricevere la massima raccomandazione. [16] Inoltre, sono attualmente in corso molti studi clinici sugli inibitori della JAK e sui biologici, con l’obiettivo di migliorare ulteriormente la qualità di vita dei pazienti.
La dermatologia del futuro: il potenziale dell’AI
Al termine delle due sessioni di formazione, il dottor Ludovic Amruthalingam ha concluso il programma con una panoramica sul potenziale dell’AI in dermatologia. Ha spiegato le basi e i metodi dell’AI, dell’apprendimento automatico (ML) e dell’apprendimento profondo (DL), e ha sottolineato i vantaggi di usare il termine“intelligenza aumentata” invece di“intelligenza artificiale“. Secondo il dottor Amruthalingam, i modelli DL in particolare possono essere utilizzati durante l’intero percorso del paziente, dall’esame e dalla diagnosi alla selezione del trattamento, fornendo un supporto oggettivo e preciso. Ad esempio, il conteggio preciso delle lesioni nella PsO pustolosa può migliorare significativamente la granularità e l’obiettività della valutazione della gravità. [17] Mentre il conteggio manuale è difficilmente realizzabile nella pratica clinica quotidiana, i modelli DL possono svolgere questo compito in pochi secondi. [18] Inoltre, esistono già i primi approcci all’utilizzo di modelli linguistici di grandi dimensioni, come Meditron, per il supporto decisionale clinico e la comunicazione con il paziente. Infine, il dottor Amruthalingam conclude: “L’AI non sostituirà i dermatologi, ma certamente tutti i dermatologi utilizzeranno presto l’AI come strumento aggiuntivo”.
Conclusione
L’area terapeutica delle malattie infiammatorie della pelle è in costante evoluzione. Le malattie hanno spesso effetti di vasta portata sulla vita delle persone colpite, che possono andare ben oltre la pelle. L’infiammazione di base è fondamentale – un trattamento efficace e precoce può quindi avere un impatto positivo nel ridurre il peso delle co-morbilità e migliorare la qualità della vita.
Letteratura
1 Griffiths, C.E.M., et al, Psoriasi. Lancet, 2021. 397(10281): p. 1301-1315.
2 Linder, M.D., et al, Psoriasi – L’approccio al corso della vita. Acta Derm Venereol, 2016. 96(217): p. 102-8.
3 Warren, R.B., C.E. Kleyn e W.P. Gulliver, Cumulative life course impairment in psoriasis: percezione da parte del paziente della compromissione legata alla malattia nel corso della vita. Br J Dermatol, 2011. 164 Suppl 1: p. 1-14.
4 Schakel, K., et al, L’intervento precoce sulla malattia con guselkumab nella psoriasi porta a un tasso più elevato di eliminazione cutanea completa stabile (‘super risposta clinica’): Risultati alla settimana 28 dello studio di fase IIIb in corso, randomizzato, in doppio cieco, a gruppi paralleli, GUIDE. J Eur Acad Dermatol Venereol, 2023. 37(10): p. 2016-2027.
5 Gargiulo, L., et al, Un profilo di super responder al risankizumab identificato dall’osservazione a lungo termine della vita reale-IL PSO (ITALIAN LANDSCAPE PSORIASIS). J Eur Acad Dermatol Venereol, 2024. 38(1): p. e113-e116.
6 Weidinger, S., et al, Dermatite atopica. Nat Rev Dis Primers, 2018. 4(1): p. 1.
7 Silverberg, J.I., et al, Efficacia comparativa delle terapie sistemiche mirate per la dermatite atopica da moderata a grave senza corticosteroidi topici: revisione sistematica e meta-analisi di rete. Dermatol Ther (Heidelberg), 2022. 12(5): p. 1181-1196.
8 Silverberg, J., et al. Combinando i principi del trattamento mirato e del processo decisionale condiviso: raccomandazioni internazionali basate sul consenso degli esperti con un concetto nuovo per i criteri di attività minima della malattia nella dermatite atopica. J Eur Acad Dermatol Venereol, 2024. Pubblicato prima della stampa.
9 Silverberg J, et al. Il trattamento con Upadacitinib aumenta il raggiungimento dell’attività minima della malattia nei pazienti con dermatite atopica da moderata a grave: risultati degli studi di fase 3 (Measure Up 1 e Measure Up 2). Presentato all’AAD, San Diego, 8-12 marzo 2024. 53959.
10 Dufour, D.N., L. Emtestam e G.B. Jemec, Hidradenitis suppurativa: una malattia infiammatoria della pelle comune e pesante, ma poco riconosciuta. Postgrad Med J, 2014. 90(1062): p. 216-21; quiz 220.
11 Matusiak, L., A. Bieniek e J.C. Szepietowski, L’idradenite suppurativa riduce notevolmente la qualità della vita e l’attività professionale. J Am Acad Dermatol, 2010. 62(4): p. 706-8, 708 e1.
12 Abu Rached, N. et al. La remissione del diabete associata al trattamento ottimizzato dell’hidradenitis suppurativa. J Dtsch Dermatol Ges, 2024. Online prima della stampa.
13 Abu Rached N., et al. Una revisione sistematica all’avanguardia del cancro nell’hidradenitis suppurativa. Ann Med. 2024 Dic;56(1):2382372.
14 Marzano, A.V., et al, Evidenza di una ‘finestra di opportunità’ nell’hidradenitis suppurativa trattata con adalimumab: uno studio di coorte multicentrico retrospettivo e reale. Br J Dermatol, 2021. 184(1): p. 133-140.
15 Zouboulis, C.C., et al, Linea guida S2k per il trattamento dell’hidradenitis suppurativa / acne inversa – Versione breve. J Dtsch Dermatol Ges, 2024. 22(6): p. 868-889.
16. studi clinici attuali sull’hidradenitis suppurativa su www.clinicaltrials.gov.
17 Amruthalingam, L., et al, Quantificazione delle efflorescenze nella psoriasi pustolosa utilizzando il Deep Learning. Healthc Inform Res, 2022. 28(3): p. 222-230.
18 Chen Z, et al. MEDITRON: Modelli di fondazione medica aperta adattati alla pratica clinica. 2024. preprint disponibile a: 10.21203/rs.3.rs-4139743/v1. .
19 Kimball, A.B., et al, Psoriasi: la compromissione della vita del paziente è cumulativa? J Eur Acad Dermatol Venereol, 2010. 24(9): p. 989-1004.
20 Ros, S., L. Puig, and J.M. Carrascosa, Cumulative life course impairment: the imprint of psoriasis on the life of the patient. Actas Dermosifiliogr, 2014. 105(2): p. 128-34.
21 Pariente, B., et al. Sviluppo del punteggio di danno digestivo della malattia di Crohn, il punteggio Lémann. Inflamm Bowel Dis, 2011.17:p.1415-22.
Le referenze possono essere richieste dagli specialisti all’indirizzo medinfo.ch@abbvie.com.
Rapporto: Dr sc. nat. Stefanie Jovanovic
Questo articolo è stato realizzato con il sostegno finanziario di AbbVie AG, Alte Steinhauserstrasse 14, 6330 Cham.
CH-ABBV-240083 08/2024
Questo articolo è stato pubblicato in tedesco.











