Il metilfenidato è un farmaco efficace e sicuro nel trattamento dell’ADHD. Tuttavia, il trattamento deve sempre essere effettuato nell’ambito di un piano terapeutico multimodale.
La prevalenza del disturbo da deficit di attenzione e iperattività (ADHD) nell’infanzia e nell’adolescenza è comparabile a livello internazionale e si aggira da decenni intorno al 3,5-5% [1,2]. Questo fa sì che sia uno dei disturbi più comuni nella psichiatria infantile e adolescenziale e un argomento regolare nelle consultazioni dei medici di famiglia e dei pediatri. I sintomi e le conseguenze dell’ADHD influenzano lo sviluppo scolastico, l’interazione sociale e anche l’intera vita familiare. Non è sempre facile per i medici curanti decidere quando è indicato il trattamento. Nell’ambito delle linee guida, che prevedono un trattamento multimodale, viene presentata l’indicazione delle diverse fasi di trattamento. La conoscenza dei sintomi e della diagnosi è fondamentale per la potenziale terapia farmacologica dell’ADHD.
Quadro clinico
I sintomi principali dell’ADHD sono la disattenzione, l’iperattività e l’impulsività. A seconda del sistema di classificazione, i sintomi si presentano tutti insieme (ICD-10; [3]) o come una presentazione di sintomi centrali predominanti, ad esempio la predominanza dei sintomi di disattenzione o iperattività-impulsività (DSM-5; [4]). Decisivi per la diagnosi sono la difficoltà di affrontare la vita quotidiana e la sofferenza causata dai sintomi.
La sintomatologia spesso porta a discutere se si tratta ancora di un comportamento “vivace” adatto all’età. Il chiarimento deve sempre prendere in considerazione diversi aspetti. Questo include una valutazione esterna da parte di genitori e insegnanti, un’autovalutazione e test neuropsicologici. I sintomi devono essere comparsi prima dei sette anni (ICD-10) o prima dei dodici anni (DSM-5) e in situazioni diverse (scuola, tempo libero, famiglia) e devono esistere da almeno sei mesi. L’intelligenza e lo sviluppo generale devono essere esaminati per escludere un rendimento insufficiente o eccessivo. Devono essere escluse le cause somatiche, come la disfunzione tiroidea, i disturbi dell’udito e della vista. Il processo diagnostico comprende anche un’indagine sulle condizioni ambientali. I sintomi sono aggravati da litigi cronici in famiglia o dal bullismo a scuola? Tali fattori devono essere ridotti prima di decidere una terapia intensiva con farmaci [5]. I disturbi comuni in comorbilità o secondari, come i disturbi d’ansia, le fasi depressive e il disturbo del comportamento sociale, nonché i disturbi parziali delle prestazioni (ad esempio la dislessia), devono essere registrati per creare un piano di trattamento individuale. La presenza di disturbi in comorbilità è la regola e non l’eccezione.
Quando vengono utilizzati i farmaci?
Dopo la diagnosi, il bambino e i genitori devono essere informati in dettaglio sul disturbo e sul trattamento multimodale (panoramica 1) – in base all’età. Devono essere discussi i vantaggi e gli svantaggi di tutti i trattamenti non farmacologici e farmacologici. I genitori e il bambino devono avere il tempo di capire e valutare le informazioni. Se questa consulenza dettagliata viene attesa troppo a lungo e viene avviata solo quando la “pressione del sistema” è troppo forte, i genitori hanno spesso la sensazione di non essere più liberi di decidere, perché, ad esempio, la scuola o il doposcuola erano minacciosi.

I farmaci vengono somministrati solo se i sintomi dell’ADHD sono gravi e le altre misure non sono state in grado di sostenere sufficientemente il bambino. Ciò può significare che il bambino non può più frequentare la scuola tradizionale senza trattamento o che non raggiunge gli obiettivi della classe nonostante sia dotato di talento. Può significare che i comportamenti dirompenti sono così pronunciati che il bambino non è socialmente integrabile. Il trattamento si basa sempre sulle linee guida attuali [6,7].
Opzioni per i farmaci in un piano di trattamento multimodale
Se i sintomi sono meno pronunciati, ma il bambino non è in grado di fare i compiti in un tempo ragionevole nonostante le buone condizioni di lavoro, ad esempio, si dovrebbero utilizzare prima i metodi di terapia comportamentale (formazione all’autoistruzione, piani di rinforzo). Quando il comportamento iperattivo si manifesta insieme a disturbi comportamentali oppositivi e aggressivi in classe, si deve cercare una combinazione di interventi scolastici da parte dell’insegnante, tecniche di autogestione (soprattutto nei bambini e negli adolescenti più grandi) e farmacoterapia complementare. Se questi disturbi comportamentali esternalizzanti si manifestano anche all’interno della famiglia, occorre aggiungere interventi incentrati sulla famiglia. Se le difficoltà si verificano esclusivamente nel contesto familiare, si può presumere che siano perpetuate dalle condizioni familiari. In questo caso, le misure educative e psicologiche ed eventualmente il supporto professionale all’interno della famiglia dovrebbero precedere o essere combinate con la farmacoterapia. Nei casi di grave compromissione, la terapia farmacologica è un modo efficace per ridurre in modo rapido e duraturo la pressione della sofferenza e per consentire ulteriori misure educative e terapeutiche – e soprattutto uno sviluppo educativo e sociale positivo del bambino.
Scelta dei farmaci per l’ADHD
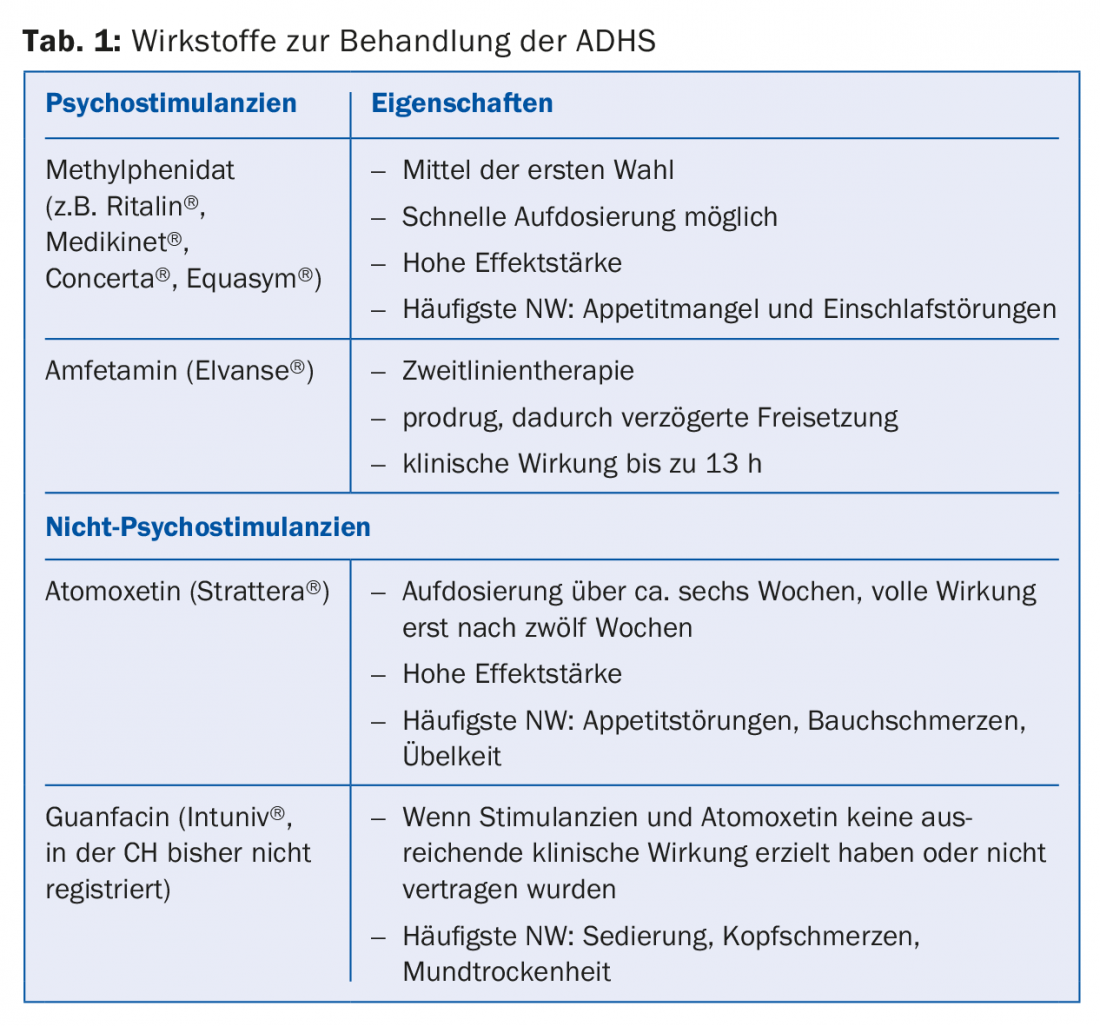
Il farmaco di prima scelta è lo stimolante metilfenidato (MPH), noto soprattutto come Ritalin® (approvato per il trattamento dell’ADHD a partire dall’età di sei anni).
I farmaci di seconda linea sono la lisdexamfetamina, l’atomoxetina o la guanfacina, se l’MPH non è sufficientemente efficace o gli effetti collaterali richiedono un cambio di farmaco. Gli stimolanti, come l’atomoxetina e la lisdexamfetamina, hanno un livello di evidenza I per il trattamento dell’ADHD [8].
L’MPH a breve durata d’azione (durata d’azione di circa quattro ore) viene dosato entro una o due settimane e raggiunge l’effetto desiderato in circa l’80% dei pazienti [9,10]. Dopo aver regolato il dosaggio individuale (0,5-1 mg/kg/KG), il paziente deve solitamente passare a un preparato ritardante. A seconda del prodotto, è possibile un effetto da otto a dodici ore.
La seconda scelta è l’atomoxetina non-BTM, un inibitore della ricaptazione della noradrenalina che ottiene un effetto duraturo di 24 ore. Dopo una fase di dosaggio più lunga, l’effetto completo si manifesta dopo circa dodici settimane. Anche la lisdexamfetamina è soggetta a BTM ed è stata approvata in Svizzera dal marzo 2014 per il trattamento dell’ADHD nei bambini e negli adolescenti. Si tratta di un cosiddetto prodrug che viene idrolizzato al principio attivo solo nell’organismo. Ciò comporta un significativo ritardo temporale della concentrazione massima del farmaco e una durata d’azione clinica fino a 13 ore.
Effetto e effetti collaterali dell’MPH
L’attuale analisi Cochrane [11] conferma sostanzialmente l’ottima efficacia dell’MPH. I disturbi dell’appetito e del sonno sono comuni, ma gli effetti collaterali sono considerati poco pericolosi nel complesso. La qualità degli studi e delle meta-analisi disponibili è criticata, soprattutto per quanto riguarda il loro disegno di studio. Da parte sua, però, l’analisi Cochrane ha suscitato molte critiche.
Gerlach et al. [10] indicano che il trattamento con MPH non solo ha dimostrato di essere clinicamente efficace per un lungo periodo di tempo, ma è stato anche in grado di ridurre i disturbi in comorbilità (ad esempio, depressione, disturbi da dipendenza, sequele di traumi). Inoltre, le opzioni di trattamento non farmacologico non sono state sufficientemente efficaci nella maggior parte dei casi. Il peso, la crescita, il polso e la pressione sanguigna devono essere controllati regolarmente durante la terapia. Gli effetti avversi si manifestano per lo più in modo dipendente dalla dose. Anche l’inappetenza si attenua con l’esaurirsi dell’effetto e di solito i bambini hanno di nuovo appetito nel pomeriggio. Se i genitori si adattano a questo con uno spuntino appropriato, di solito il peso può essere mantenuto stabile. In caso di nuova insorgenza di difficoltà ad addormentarsi, è consigliabile controllare l’orario di assunzione ed eventualmente anticiparlo.
Nuove strategie
Relativamente nuovo è il trattamento con guanfacina a lento rilascio. L’Agenzia Europea dei Medicinali lo ha approvato nel settembre 2015 per il trattamento dell’ADHD nei bambini a partire dai sei anni. La guanfacina non è uno stimolante. È stato sviluppato come antipertensivo e ha un effetto di abbassamento della pressione sanguigna. Il trattamento può essere somministrato se la terapia con stimolanti (metilfenidato, amfetamina) non è un’opzione, era intollerabile o si è dimostrata inefficace. Il trattamento con guanfacina può essere preso in considerazione anche per i disturbi da tic in comorbidità. Oltre all’abbassamento della pressione sanguigna, gli effetti collaterali sono principalmente la sedazione e la secchezza delle fauci.
Quali sono i limiti del trattamento farmacologico?
Condizioni scolastiche e psicosociali sfavorevoli nella famiglia, che difficilmente possono essere modificate, influenzano il successo della terapia farmacologica. Tuttavia, non dovrebbero scoraggiarlo. Il bambino non deve essere privato dell’opportunità di uno sviluppo positivo. Se le reazioni avverse al farmaco persistono (ad esempio, mancanza di appetito, difficoltà ad addormentarsi, mal di testa, pressione alta), la dose deve essere controllata e regolata, la preparazione cambiata se necessario e si deve provare a cambiare il principio attivo nella fase successiva. Gli effetti collaterali gravi che impediscono il trattamento farmacologico sono molto rari. Un disturbo da tic preesistente non è una controindicazione; molto raramente può essere aggravato dagli psicostimolanti e può anche essere migliorato, soprattutto con l’atomoxetina e la guanfacina.
Se gli adolescenti e/o i genitori o le persone che vivono nel nucleo familiare hanno un abuso di sostanze noto o sospetto, gli stimolanti che richiedono BTM non devono essere prescritti per evitare il rischio di abuso. Per i genitori che soffrono essi stessi di ADHD o di altri disturbi mentali non trattati, è necessario verificare coscienziosamente anche la conformità.
La Tabella 1 riassume i principi attivi per il trattamento dell’ADHD.
Messaggi da portare a casa
- Il metilfenidato è un farmaco efficace e sicuro nel trattamento dei sintomi principali dell’ADHD.
- Il trattamento deve essere effettuato solo come parte di un piano terapeutico multimodale.
- La diagnosi di ADHD e di disturbi in comorbilità deve essere fatta o verificata da uno psichiatra o pediatra esperto in bambini e adolescenti.
- Si dovrebbero evitare i “farmaci di prova” per verificare la diagnosi.
Letteratura:
- Polanczyk GV, et al: Annual Reaseach Review: Una meta-analisi della prevalenza mondiale dei disturbi mentali nei bambini e negli adolescenti. J Child Psychol Psychiatry 2015; 56(3): 345-365.
- Polanczyk GV, et al: Stime di prevalenza dell’ADHD in tre decenni: una revisione sistematica aggiornata e un’analisi di meta-regressione. Int J Epidemiol 2014; 43(2): 434-442.
- Dilling H, et al. (Eds.): Classificazione internazionale dei disturbi mentali; ICD-10 Capitolo V (F) – Linee guida diagnostiche cliniche. Berna: Huber 2016.
- American Psychiatric Association: DSM-5 Manuale diagnostico e statistico dei disturbi mentali;4a edizione. Washington DC: American Psychiatric Press 2013.
- Walitza S: ADHD nei bambini. Diagnosi e terapia. InFo Neurologia & Psichiatria 2012; 10(3): 14-17.
- Società tedesca di psichiatria infantile e adolescenziale: Linee guida sulla diagnosi e la terapia dei disturbi mentali nell’infanzia, nella fanciullezza e nell’adolescenza: ADHD nei bambini, negli adolescenti e negli adulti. 2007. rivisto nel 2014. Nuova versione prevista nel 2017. www.dgpjp.de
- National Institute for Health and Clinical Excellenc (NICE): Metilfenidato, atomoxetina e dexamfetamina per il disturbo da deficit di attenzione e iperattività (ADHD) nei bambini e negli adolescenti. Guida alla valutazione tecnologica [TA98]. Londra: NICE 2006. www.nice.org.uk
- Walitza S, Berger G: (Nuovi) farmaci per l’ADHD. Pediatri Svizzera 2016; (1): 22-23.
- Walitza S, et al.: Psicostimolanti e altri farmaci utilizzati per il trattamento del disturbo da deficit di attenzione/iperattività (ADHD). In: Gerlach M, et al. (eds.): Neuro-/Psychopharmaka im Kindes- und Jugendalter. 3ª ed. Berlino: Springer 2016; 289-331.
- Gerlach M, et al: Quali sono i benefici del metilfenidato come trattamento per bambini e adolescenti con disturbo da deficit di attenzione/iperattività? ADHD Atten Def Hyp Disord 2017; 9: 1-3.
- Storebø OJ, et al: Metilfenidato per il disturbo da deficit di attenzione/iperattività nei bambini e negli adolescenti: revisione sistematica Cochrane con meta-analisi e analisi sequenziali di studi clinici randomizzati. BMJ 2015; 351: h5203.
PRATICA GP 2017; 12(8): 15-18