Attualmente non ci sono prove sufficienti per la sostituzione del calcio nella popolazione generale sana per la prevenzione primaria dell’osteoporosi. Sebbene sia stato misurato densitometricamente un piccolo aumento della densità ossea, probabilmente non è possibile ricavarne un effetto clinicamente rilevante nella popolazione generale [1]. D’altra parte, la raccomandazione di un apporto sufficiente di calcio e vitamina D (Tab. 1) come base per qualsiasi terapia dell’osteoporosi e come profilassi primaria dell’osteoporosi nei gruppi a rischio (Tab. 2) indiscusso. Anche in questo caso, l’assunzione di calcio dovrebbe provenire principalmente dall’alimentazione.
Il calcio e la vitamina D sono essenziali per le ossa. Senza di esse, non è possibile costruire e mantenere la struttura ossea. Molti anni fa è stato dimostrato che l’integrazione di calcio (1,2 g/d) e vitamina D (800 UI/d) può ridurre significativamente la probabilità di fratture dell’anca, vertebrali e di altro tipo nelle donne anziane, istituzionalizzate e in postmenopausa [2].

Vitamina D
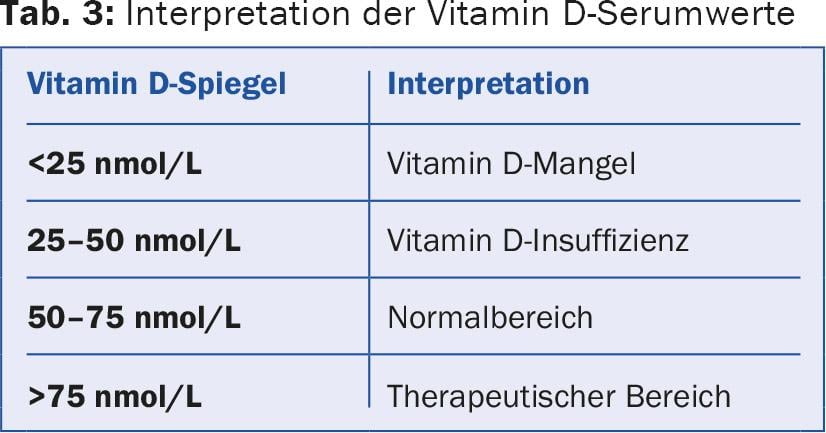
Da un lato, la vitamina D si forma nella pelle sotto l’effetto dei raggi UV, dall’altro, viene anche assorbita con vari alimenti come il pesce, la carne e i latticini. A livello internazionale, un livello sierico di >50 nmol/L è considerato sufficiente e un livello sierico di <20 nmol/L è considerato carente (Tab. 3) [3]. Una grave carenza di vitamina D porta alla perdita di struttura ossea attraverso l’iperparatiroidismo secondario, che a sua volta comporta una maggiore tendenza alle fratture.
Molte persone di età superiore ai 65 anni possono dimostrare di avere una carenza di vitamina D attraverso esami di laboratorio. La capacità di sintesi di vitamina D della pelle che invecchia diminuisce, perché la concentrazione cutanea di 7-deidrocolesterolo di un 70enne è solo il 25% di quella di un 20enne. Anche nei giovani, la sintesi di vitamina D alle nostre latitudini è in realtà sufficiente solo nei mesi estivi soleggiati, e solo con la pelle chiara senza protezione solare.
È stato dimostrato che la sostituzione della vitamina D riduce le fratture dell’anca e non vertebrali. Tuttavia, questo ha raggiunto la significatività statistica solo nei gruppi ad alto dosaggio (>800 UI/d) [4].
Il livello deve essere determinato prima di iniziare la sostituzione della vitamina D e durante il corso (Tab. 4) [3]. La sostituzione della vitamina D è generalmente considerata sicura e oggi viene eseguita principalmente per via perorale, con dosi in gocce giornaliere, settimanali o mensili. La tossicità è prevedibile solo a un livello sierico >150 nmol/L. I sintomi di sovradosaggio sono nausea, vomito, costipazione, disturbi sensoriali, perdita di peso e calcoli renali o depositi di calcio in altri organi.

Calcio
Le raccomandazioni per l’assunzione giornaliera di calcio sono attualmente in evoluzione. Attualmente, l’Associazione Svizzera contro l’Osteoporosi (SVGO) raccomanda un apporto giornaliero di 1000-1200 mg di calcio. Idealmente, il calcio dovrebbe essere assunto con il cibo, in quanto ciò garantisce un apporto costante nel corso della giornata. Il calcio si trova nel latte e nei prodotti caseari, ma anche nelle verdure, nei cereali e nell’acqua minerale. Sono disponibili online diverse tabelle di calcolo per calcolare l’apporto giornaliero di calcio con gli alimenti (ad esempio, il calcolatore di calcio su www.rheumaliga.ch).
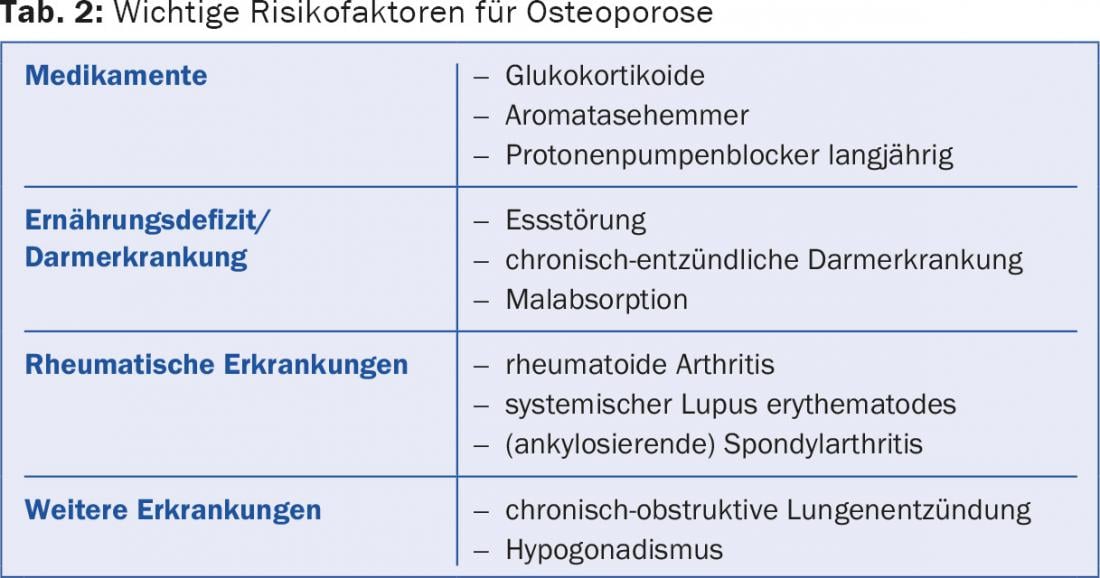
In diverse circostanze e con diverse patologie, l’assorbimento enterale di calcio e vitamina D è ridotto. In questi casi, la diagnosi della malattia di base (ad esempio, l’enteropatia) deve essere fatta prima. Inoltre, i fattori di rischio devono essere eliminati, se possibile (Tabella 2) . Una menzione particolare merita l’uso degli inibitori della pompa protonica (PPI). L’acido gastrico è fondamentale per l’omeostasi del calcio. La terapia a lungo termine con PPI non solo riduce la densità minerale ossea, ma ha dimostrato di aumentare il rischio di fratture.
L’organismo compensa la scarsa assunzione di calcio a lungo termine con l’iperparatiroidismo secondario, che è anche il processo patogenetico dell’assunzione di IPP. Questo porta al riassorbimento del calcio dalle ossa, di conseguenza a una diminuzione della densità ossea e infine a un aumento della probabilità di fratture. Questi gruppi di persone traggono beneficio dalla sostituzione regolare del calcio, così come le persone in terapia con glucocorticoidi.
Il calcio alimentare non aumenta il rischio cardiovascolare [5]. Alcuni studi hanno addirittura descritto un effetto protettivo minimo. Al contrario, i risultati relativi alla sostituzione del calcio non sono coerenti, il che è probabilmente dovuto al diverso disegno dello studio, alle diverse popolazioni di studio e alle loro abitudini alimentari regionali. In generale, le popolazioni con un basso apporto di calcio nella dieta e bassi livelli di vitamina D traggono i maggiori benefici. Al contrario, i gruppi di pazienti con integrazione di calcio hanno maggiori probabilità di avere un aumento del rischio cardiovascolare, mentre questo non è stato dimostrato per il calcio dietetico elevato.
Un potenziale effetto collaterale è la nefrocalcinosi. Come endpoint primario, questo non è stato studiato finora, e la maggior parte degli studi non menziona i calcoli renali. Un singolo articolo riporta un’incidenza del 2,3% nel gruppo calcio rispetto all’1,9% nel gruppo placebo [6]. Anche i disturbi gastrointestinali vengono valutati in modo diverso. Si va dalla stitichezza lieve alle coliche acute che possono portare al ricovero in ospedale. Anche in questo caso, non ci sono quasi dati sull’incidenza.
Benefici per la popolazione generale
È ancora indiscusso che un’assunzione sufficiente di calcio in combinazione con la vitamina D può ridurre l’incidenza di fratture nelle persone anziane e istituzionalizzate. Questo effetto è tanto più forte quanto maggiore è la carenza di vitamina D o l’assunzione di calcio. È molto meno pronunciato nella popolazione generale sana. Sei grandi studi randomizzati hanno mostrato al massimo un leggero aumento della densità ossea (senza significatività statistica). Gli autori concludono che il piccolo effetto benefico non giustifica i costi e i possibili effetti collaterali [7].
Letteratura:
- Tai V, et al: Assunzione di calcio e densità minerale ossea: revisione sistematica e meta-analisi. BMJ 2015; 351: h4183.
- Chapuy M, et al: Vitamina D3 e calcio per prevenire le fratture dell’anca nelle donne anziane. N Engl J Med 1992; 327: 1637-1642.
- Rizzoli R, et al: L’integrazione di vitamina D nelle donne anziane o in postmenopausa: un aggiornamento del 2013 delle raccomandazioni del 2008 della Società Europea per gli Aspetti Clinici ed Economici dell’Osteoporosi e dell’Osteoartrite (ESCEO). Curr Med Res Opin 2013; 29(4): 305-313.
- Bischoff-Ferrari HA, et al: Un’analisi congiunta dei requisiti della dose di vitamina D per la prevenzione delle fratture. N Engl J Med 2012; 367: 40-49.
- Waldmann T, et al: Calcio e malattie cardiovascolari: una revisione. Am J Lifestyle Med 2015: 9(4): 298-307.
- Jackson R, et al: L’integrazione di calcio e vitamina D sul rischio di fratture. N Engl J Med 2006; 354:669-683.
- Bolland MJ, et al: Assunzione di calcio e rischio di frattura: revisione sistematica. BMJ 2015; 351: h4580.
PRATICA GP 2015; 10(12): 15-17