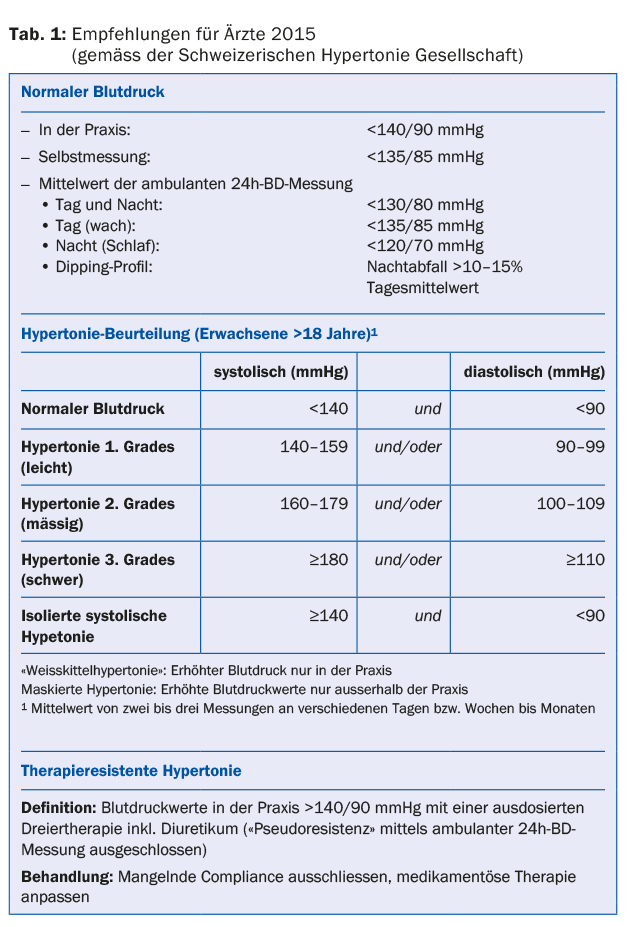
La definizione di ipertensione refrattaria è molto precisa (Tab. 1): La pressione arteriosa nello studio medico è >140/90 mmHg nonostante la tripla terapia combinata con un dosaggio appropriato (compreso un diuretico). Nel caso di un paziente a cui è stata diagnosticata l’ipertensione e che presenta valori pressori elevati durante i controlli successivi, nonostante la prescrizione di antipertensivi, è meglio parlare di “ipertensione difficile da controllare” o “ipertensione pseudoresistente”. Sono necessari alcuni controlli per escludere la “pseudoresistenza”: “effetto pillola bianca”, mancanza di compliance, dosaggio inadeguato, altri fattori come farmaci concomitanti, consumo eccessivo di alcol, apnea del sonno. Deve essere esclusa anche la cosiddetta ipertensione secondaria. Solo dopo aver escluso tutti i fattori di influenza sopra citati, la condizione del paziente può essere definita “ipertensione arteriosa resistente alla terapia” e si possono prendere in considerazione strategie terapeutiche speciali, che sono esclusivamente nelle mani dello specialista.
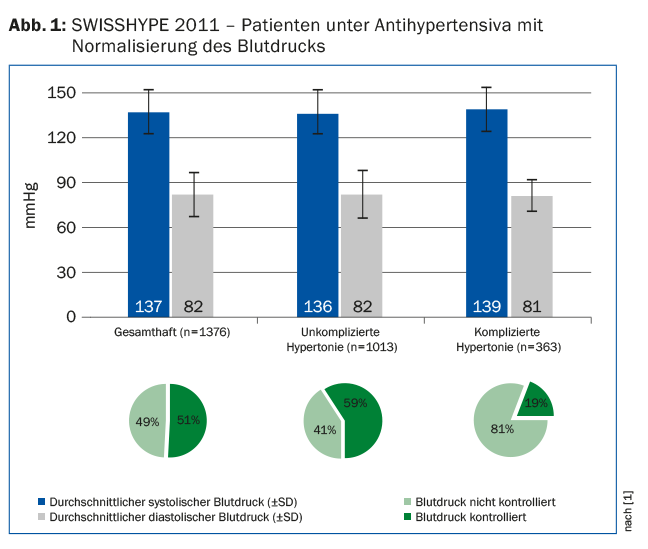
Considerando che l’ipertensione è uno dei principali fattori di rischio per la morbilità e la mortalità cardiovascolare, l’obiettivo terapeutico è logicamente quello di ridurre la pressione sanguigna elevata a livelli normali. Lo studio SWISSHYPE (Fig. 1) [1] mostra che i valori della pressione sanguigna misurati nello studio medico erano <140/90 mmHg solo nel 49% dei pazienti ipertesi trattati. Di conseguenza, circa la metà degli adulti trattati per l’ipertensione con farmaci non raggiunge i livelli di pressione sanguigna raccomandati dalle linee guida nazionali ed europee.
Carlo C., maschio, 48 anni
Carlo, fumatore, è cassiere in un supermercato, BMI 29. Ha misurato la sua pressione sanguigna in farmacia: 150/96 mmHg. Nello studio medico di base, le letture della pressione sanguigna erano 165/105, 160/102, 155/100 mmHg quando misurate tre volte. Il medico suggerisce di iniziare una terapia farmacologica (monoterapia). Controllo dopo quattro settimane: RR 168/104, 160/102, 158/100. Perché i valori della pressione sanguigna di Carlo non si sono normalizzati?
Ipertensione: approccio metodologico
La misurazione della pressione arteriosa è la procedura medica di routine più frequente in ogni studio medico di base. La tecnica di misurazione richiede una nota: se si vuole confermare o escludere valori elevati e quindi l’ipertensione, è indispensabile seguire le linee guida per una corretta misurazione della pressione arteriosa elencate nelle linee guida (Tab.2). Questi valgono sia nello studio medico che in qualsiasi altro luogo (a casa, in un altro ambiente non medico).

La misurazione mediante auscultazione con uno stetoscopio è oggi preferita alla misurazione oscillometrica con apparecchiature automatiche convalidate. Tra l’altro, questi hanno il vantaggio di poter essere dati al paziente per portarli a casa.
Conclusione: i valori elevati della pressione sanguigna misurati durante una visita medica devono essere controllati. Solo dopo una corretta misurazione della pressione arteriosa e un numero sufficiente di misurazioni si può confermare o escludere che i valori del paziente siano elevati. Circa il 15-30% dei pazienti con un valore elevato durante una visita medica presenta in realtà valori pressori assolutamente normali durante i controlli successivi in condizioni adeguate (“effetto camice bianco”).
Automisurazione e misurazione ambulatoriale (24h) della BP
Grazie ai moderni dispositivi oscillometrici automatizzati per la misurazione della pressione sanguigna, chiunque lo desideri può misurare facilmente la pressione sanguigna da solo. Tuttavia, è fondamentale seguire le istruzioni per una corretta automisurazione (Fig. 2). Per verificare se i propri valori di pressione arteriosa sono normali o elevati, si consiglia di effettuare una misurazione al mattino e alla sera per una settimana e poi visitare il medico di famiglia.

La misurazione ambulatoriale della BP è un complemento importante e indispensabile all’automisurazione da parte del paziente. Consente di registrare le fluttuazioni della pressione sanguigna durante il giorno e soprattutto il comportamento della pressione sanguigna durante il riposo notturno (Fig. 3). Si tratta di uno strumento diagnostico molto importante, indicato sia per diagnosticare l’ipertensione che per verificare l’efficacia della terapia antipertensiva.
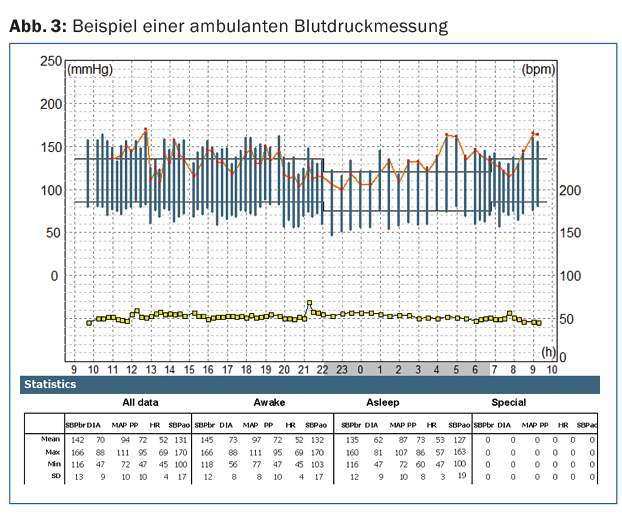
Conclusione: per confermare la diagnosi di ipertensione, è necessario disporre di un numero sufficiente di misurazioni della pressione arteriosa corrette e conformi alle linee guida nell’arco di alcune settimane, nonché di una misurazione ambulatoriale della pressione arteriosa 24 ore su 24, in quanto ciò consente di registrare le fluttuazioni della pressione arteriosa durante il giorno e durante il riposo notturno, nonché di verificare l’efficacia della terapia antipertensiva.
Il caso di Carlo C.
Premesso che Carlo C. è stato sottoposto ai controlli necessari per confermare la diagnosi di ipertensione, bisogna chiedersi: Carlo ha davvero livelli di pressione sanguigna elevati nonostante la terapia? È noto che anche i pazienti in trattamento farmacologico per l’ipertensione possono manifestare la cosiddetta “reazione da camice bianco”. Questo fenomeno si verifica nel 15-30% della popolazione generale non ipertesa. Un piccolo studio che ha utilizzato la misurazione ambulatoriale della BP nelle 24 ore ha dimostrato che un paziente antipertensivo su tre, la cui BP è elevata nello studio del medico, ha in realtà valori normali nell’arco delle 24 ore [2].
Conclusione: i pazienti che continuano ad avere valori elevati di pressione arteriosa quando vengono misurati nello studio del medico di famiglia mentre assumono farmaci antipertensivi, devono eseguire un’altra settimana di automisurazione a casa, secondo le linee guida. Inoltre, si raccomanda di eseguire una misurazione ambulatoriale della BP 24 ore su 24 per verificare la variabilità della BP e soprattutto il normale calo notturno della BP (valore prognostico per il “dipping” notturno).
La terapia farmacologica di Carlo è sufficiente a normalizzare i valori della pressione sanguigna? È corretto parlare di “ipertensione difficile da controllare” quando i valori della pressione arteriosa non si normalizzano con una terapia combinata con tre diverse classi di sostanze antipertensive. L'”ipertensione resistente alla terapia” è definita come la pressione arteriosa che, nonostante la tripla terapia combinata a un dosaggio appropriato (compreso un diuretico e dopo l’esclusione della pseudoterapia resistente mediante misurazione ambulatoriale della pressione arteriosa nelle 24 ore), è >140/90 mmHg nello studio medico.
Conclusione: la normalizzazione dei valori pressori raramente si ottiene con un solo farmaco. Grazie a sostanze ben tollerate e combinabili, oggi disponiamo di farmaci combinati che semplificano il dosaggio giornaliero (una compressa – due o tre sostanze attive). Le linee guida specificano quando e come questa strategia deve essere applicata. Se non è possibile normalizzare i valori della pressione arteriosa con un’adeguata combinazione di tre farmaci, è necessario chiedere il parere di uno specialista della pressione arteriosa.
Carlo sta effettivamente assumendo i farmaci prescritti? Questo è certamente l’aspetto più importante: senza farmaci, nessun effetto. Un metodo infallibile (ma costoso!) per dimostrare se il paziente ha davvero assunto il farmaco è quello di rilevare la sostanza nelle urine. In una clinica per l’ipertensione dall’altra parte dell’Atlantico, questo trucco è riuscito a dimostrare che la metà dei pazienti consultati per l’ipertensione refrattaria non aveva assunto tutti o parte dei farmaci prescritti [3]. È importante convincere i pazienti dei benefici che si otterranno senza dubbio normalizzando la pressione sanguigna: Solo l’uso regolare del farmaco assicura una buona prognosi cardiovascolare. Lo studio clinico condotto per circa sei anni su circa 250.000 pazienti in Lombardia [4] ha dimostrato che i pazienti ipertesi con una buona aderenza al trattamento riducono il rischio di complicazioni cardiovascolari del 37%.
Conclusione: in pratica, l’efficacia di un antipertensivo può essere facilmente determinata somministrandolo direttamente al paziente e verificando l’effetto nelle ore successive mediante una misurazione ambulatoriale della BP a breve termine (da quattro a sei ore). L’aderenza al trattamento può essere verificata anche con l’aiuto del farmacista: Quante confezioni del farmaco prescritto sono state raccolte nel corso dei tre-sei mesi successivi alla prescrizione del medico?
Carlo sta forse assumendo altre sostanze che interferiscono con gli antipertensivi? Molte sostanze di uso comune (farmacologiche e non), spesso distribuite da banco, possono interferire con gli antipertensivi e ridurne l’efficacia. Particolarmente insidiose sono le sostanze innocue come i rimedi per il raffreddore (gocce per il naso, bevande contro l’influenza) o le pillole dimagranti “naturali”. I FANS sono un classico esempio di farmaci con un significativo effetto “ipertensivo”. Anche gli antidepressivi possono causare un effetto simile.
Conclusione: è importante chiedere regolarmente ai pazienti quante e quali sostanze con proprietà farmacologiche ingeriscono spontaneamente. Le riviste e internet sono fonti inesauribili di (presunti) consigli e trucchi per la salute. Se possibile, dovrebbero farsi riportare la confezione originale acquistata. Il regime terapeutico e le interazioni del paziente devono essere riviste regolarmente.
…e se Carlo avesse un’ipertensione secondaria? Nei pazienti adeguatamente trattati, la cui pressione arteriosa è difficile da regolare con controlli ripetuti, si dovrebbe pensare di chiarire l’ipertensione secondaria. Talvolta, si tratta di condizioni che si aggiungono all’ipertensione primaria. Bisogna pensare a tre possibili cause.
- Malattia renale cronica: si chiarisce facilmente con esami di laboratorio appropriati.
- Apnea del sonno: viene sempre più spesso diagnosticata in pazienti non adiposi. L’anamnesi è molto importante in questo contesto, per avviare una visita specialistica appropriata.
- Eccesso di aldosterone (iperaldosteronismo primario). Questa causa è più comune di quanto si pensasse in passato.
Conclusione: se esiste un ragionevole sospetto di ipertensione secondaria, il paziente dovrebbe essere indirizzato direttamente a uno specialista dell’ipertensione, al fine di utilizzare il tempo e le risorse per il miglior trattamento possibile del paziente.
Letteratura:
- Brenner R, Waeber B, Allemann Y: Trattamento medico dell’ipertensione in Svizzera. Indagine sull’ipertensione in Svizzera del 2009 (SWISSHYPE). Swiss Med Wkly 2011 Mar 4; 141: w13169.
- Tschudi P, Martina B: False mancate risposte nel trattamento dell’ipertensione nella medicina generale. PRAXIS 2008; 97: 543-547.
- Weber M: IL MIO APPROCCIO al paziente con ipertensione difficile da controllare. L’opinione dell’esperto/Il mio approccio 2015 gennaio 06.
- Mancia G, et al: Una migliore compliance ai farmaci antipertensivi riduce il rischio cardiovascolare. Journal of Hypertension 2011; 29: 610-618.
PRATICA GP 2016, 11(3): 20-23