I medici di base si trovano sempre più spesso di fronte a reperti incidentali di tumori epatici benigni, grazie alla moderna diagnostica per immagini. In molti casi, è necessario rivolgersi a un team specializzato. Oggi, le operazioni possono essere eseguite in genere per via laparoscopica.
Nei pazienti con disturbi addominali, un reperto nel fegato viene spesso diagnosticato per caso con la diagnostica per immagini. Nella maggior parte dei casi, si tratta di cisti o emangiomi, lesioni epatiche benigne. È importante sapere quando sono necessari ulteriori chiarimenti. A causa delle dimensioni o della crescita di queste lesioni, alcuni tumori possono portare a un’emorragia o addirittura a una degenerazione maligna.
Se c’è un dolore nell’addome superiore destro, è necessario esaminare la cistifellea e i dotti biliari ed escludere un tumore maligno con un’ecografia. Nel caso di cisti semplici ed emangiomi, la diagnosi può essere fatta con l’ecografia. L’iperplasia nodulare focale (FNH), gli adenomi o le cisti complesse richiedono ulteriori immagini, oggi direttamente con la risonanza magnetica (la TAC non è più necessaria). Nella risonanza magnetica, la somministrazione di un mezzo di contrasto specifico per il fegato è importante, in quanto consente di fare una diagnosi affidabile anche senza una biopsia. Le indicazioni per l’intervento chirurgico sono i sintomi, le complicazioni come l’emorragia o una trasformazione maligna e, in rari casi, l’incertezza diagnostica.
Emangiomi: Facile da diagnosticare, raramente si verificano problemi
Gli emangiomi sono i tumori benigni più comuni del fegato (70%) e si verificano in un terzo della popolazione, più frequentemente nelle donne che negli uomini (5:1). Sono per lo più solitari. Fino al 40% dei pazienti presenta emangiomi multipli, spesso nello stesso segmento epatico. L’emangioma è circondato da una pseudocapsula. Nasce dalle cellule endoteliali ed è un tumore vascolare. Gli emangiomi possono cambiare di dimensione. Più grande è l’emangioma, più spesso presenta trombosi, aree necrotiche o calcificazioni. Gli emangiomi >10 cm sono emangiomi giganti.
Nella maggior parte dei casi, gli emangiomi rimangono asintomatici. I sintomi si verificano quando le dimensioni aumentano in modo da spostare o comprimere lo stomaco (ad esempio, sensazione di pressione nella parte superiore dell’addome e anoressia dovuta alla compressione dello stomaco). All’interno del fegato, possono causare colestasi o ostruzione vascolare. La rottura spontanea è estremamente rara e improbabile se le dimensioni sono normali. In realtà si verifica solo negli emangiomi esofitici di grandi dimensioni (casi individuali rari).
L’ecografia è sufficiente per la diagnosi nella maggior parte dei casi. Si vede una massa iperecogena con una perfusione specifica dall’esterno verso l’interno. Nei reperti più grandi, sono visibili calcificazioni o trombosi. Nei casi poco chiari, gli specialisti possono utilizzare l’ecografia con contrasto per confermare la diagnosi. Una biopsia o una puntura dovrebbero essere evitate a causa del rischio di sanguinamento.
Nel caso di reperti piccoli (<5 cm) e di pazienti asintomatici, non sono necessari il follow-up e la terapia. In caso di reperti esofitici >5 cm, senza indicazione all’intervento chirurgico, è indicato un attento monitoraggio dopo sei mesi per essere certi che l’emangioma rimanga stabile nelle dimensioni. Dopodiché, non è necessario un ulteriore controllo. A causa del basso rischio di rottura, non è necessario astenersi dagli sport di contatto o estremi. Anche l’aborto non è giustificato.
I pazienti sintomatici devono essere indirizzati a un chirurgo epatico per chiarire l’indicazione all’intervento. Le embolizzazioni interventistiche radiologiche o le ablazioni con radiofrequenza hanno solo un breve successo. La terapia farmacologica o le radiazioni sono fuori questione. Le procedure chirurgiche sono l’enucleazione a cielo aperto (escissione che include la capsula senza il tessuto epatico) o la resezione anatomica laparoscopica del fegato.
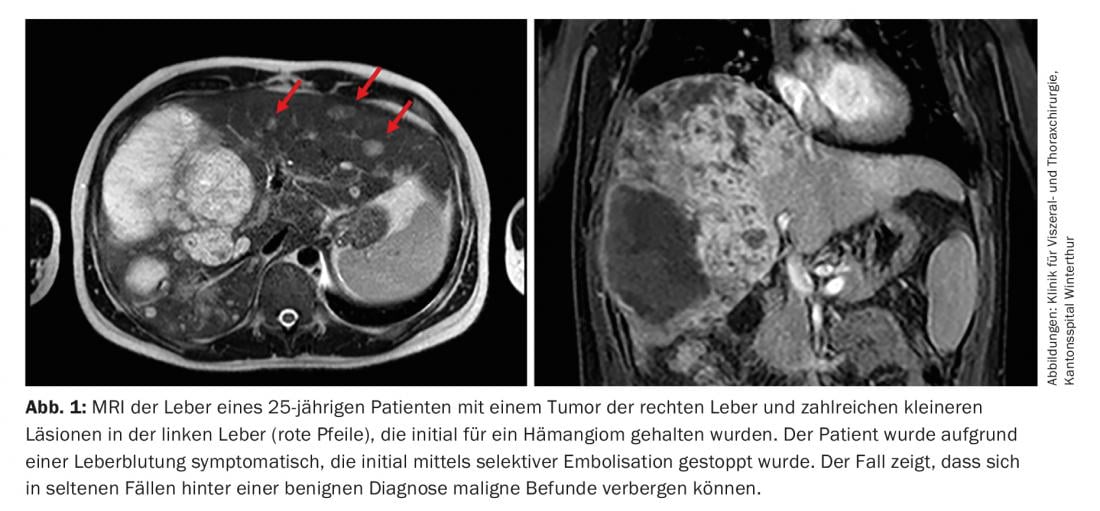
In caso di perdita di peso, dolori alla schiena, crescita rapida, accumulo atipico o calcificazioni, è necessario eseguire ulteriori chiarimenti con la risonanza magnetica e la biopsia per escludere l’emangiosarcoma o l’emangioendotelioma (Fig. 1).
Una forma particolare di emangioma gigante è la sindrome di Kasabach-Merritt, che è associata alla coagulazione intravascolare disseminata e alla trombocitopenia. Gli emangiomi di Kasabach-Merritt devono essere rimossi chirurgicamente.
Iperplasia nodulare focale: il tumore buono
Al 15%, il secondo tumore più comune è il FNH, un tumore lobulato con una cicatrice centrale e setti fibrosi. Non c’è una capsula, ma una netta demarcazione con il parenchima epatico circostante. La diagnostica per immagini rivela un’arteria di alimentazione prominente che emette rami radiali (fenomeno dei raggi della ruota sugli ultrasuoni). Nell’80%, ci sono reperti solitari con diametri fino a 5 cm. I diametri di >10 cm sono descritti al 3%. La FNH si verifica più frequentemente nelle donne di mezza età. Una connessione o un’influenza con i contraccettivi non è certa e non raccomandiamo alle donne di smettere di prendere la pillola. Il rapporto di genere tra donne e uomini è di 8:1.
La FNH è solitamente asintomatica. I sintomi compaiono solo quando c’è un effetto massa delle strutture circostanti. Le rotture spontanee sono ancora meno probabili rispetto agli emangiomi. Non ci sono trasformazioni in degenerazione maligna. L’FNH può essere ben identificato ecograficamente (fenomeno dei raggi della ruota). In caso di incertezza, è necessario eseguire una risonanza magnetica, che è diagnostica in oltre il 95% dei casi. Le biopsie non sono necessarie. Se sono presenti dei sintomi, è consigliabile una resezione (laparoscopica). Altrimenti, come per gli emangiomi, è possibile aspettare ed eseguire solo un follow-up ecografico per garantire la stabilità dei risultati (ad esempio, dopo sei mesi). Non sono necessari ulteriori controlli. Complicazioni come rotture o emorragie sono estremamente rare e sollevano la questione se non si tratti di un adenoma.
Adenoma epatocellulare: un tumore al fegato potenzialmente pericoloso
L’adenoma epatocellulare è una neoplasia benigna molto rara (<5%) del fegato. A causa del rischio di emorragia e degenerazione, questa è l’entità più pericolosa. Sono spesso colpite le giovani donne in età fertile, ma anche i pazienti con malattie da accumulo di glicogeno e gli uomini che assumono steroidi anabolizzanti. Esiste un’associazione consolidata tra l’uso di ormoni sessuali e lo sviluppo di adenomi.
Macroscopicamente, c’è una massa ben circoscritta con una pseudocapsula, senza cellule di Kupffer o cellule epiteliali del dotto biliare. L’80% di tutti gli adenomi sono solitari. Se ci sono diversi adenomi (>10), si parla di adenomatosi. La maggior parte delle persone colpite è asintomatica. I sintomi legati alle dimensioni includono febbre e dolore addominale (parte superiore dell’addome). I tumori di grandi dimensioni (>5 cm) hanno un rischio di rottura del 40%. Anche la gravidanza può rappresentare un rischio di rottura.
Gli adenomi epatocellulari sono una condizione precancerosa, simile ai polipi del colon. Il rischio di degenerazione maligna è del 4-5%. I fattori di rischio sono le dimensioni del tumore di >5 cm, il sesso maschile e l’uso di androgeni.
Una risonanza magnetica con mezzo di contrasto specifico per il fegato è necessaria per confermare la diagnosi. Nel caso di adenomi senza una chiara indicazione all’intervento chirurgico, è indicata una biopsia per confermare il ‘sottotipo’. Alcuni sottotipi hanno un rischio maggiore di degenerazione rispetto ad altri. Tuttavia, le biopsie devono essere eseguite solo nei centri epatici, poiché in caso di emorragia potrebbe essere necessaria un’embolizzazione selettiva immediata.
Tra i sottotipi, l’adenoma infiammatorio (IHCA) è particolarmente degno di nota. Occorre prestare attenzione, poiché è qui che esiste il maggior potenziale di trasformazione in carcinoma epatocellulare (HCC).
In generale, le dimensioni dell’adenoma, il sesso e il sottotipo sono decisivi per trovare una terapia. Pertanto, è necessario rivolgersi al chirurgo. La resezione è generalmente raccomandata per gli uomini a causa del rischio di trasformazione maligna, indipendentemente dalle dimensioni e dal sottotipo.
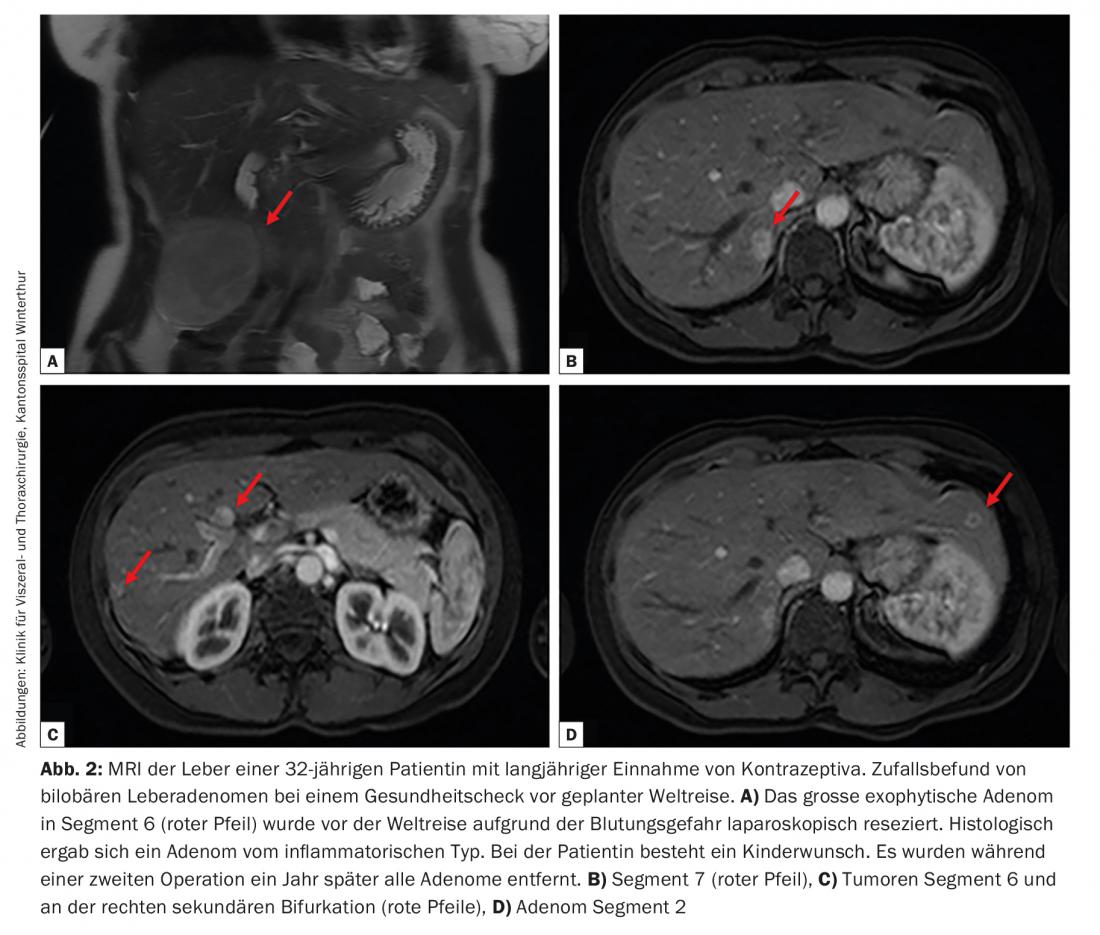
Le donne devono interrompere l’assunzione di contraccettivi. Per gli adenomi piccoli (<5 cm), si può prendere in considerazione un follow-up con risonanza magnetica o una biopsia. In caso di dimensioni di >5 cm, di adenomi infiammatori e nelle donne che desiderano avere figli, è necessario eseguire la resezione, che è quasi sempre possibile per via laparoscopica (Fig. 2) . Nei pazienti che non hanno un’indicazione per l’intervento chirurgico, può essere eseguita l’ablazione con radiofrequenza. Svantaggioso in questo caso: Alla fine, non c’è istologia.
Cisti: per lo più innocue, ad eccezione delle cisti complesse.
Le cisti epatiche hanno una prevalenza del 2-7%. Si dividono in cisti congenite (disontogeniche) e acquisite (traumatiche o parassitarie). Le cisti congenite “semplici” sono le più comuni. Di solito sono asintomatici. Le cisti epatiche vengono diagnosticate più frequentemente nelle donne (9:1) e nel lobo destro del fegato. Il gold standard di classificazione è l’ecografia. Se sono presenti cisti complesse (settate o a camera), si deve sempre eseguire una risonanza magnetica.
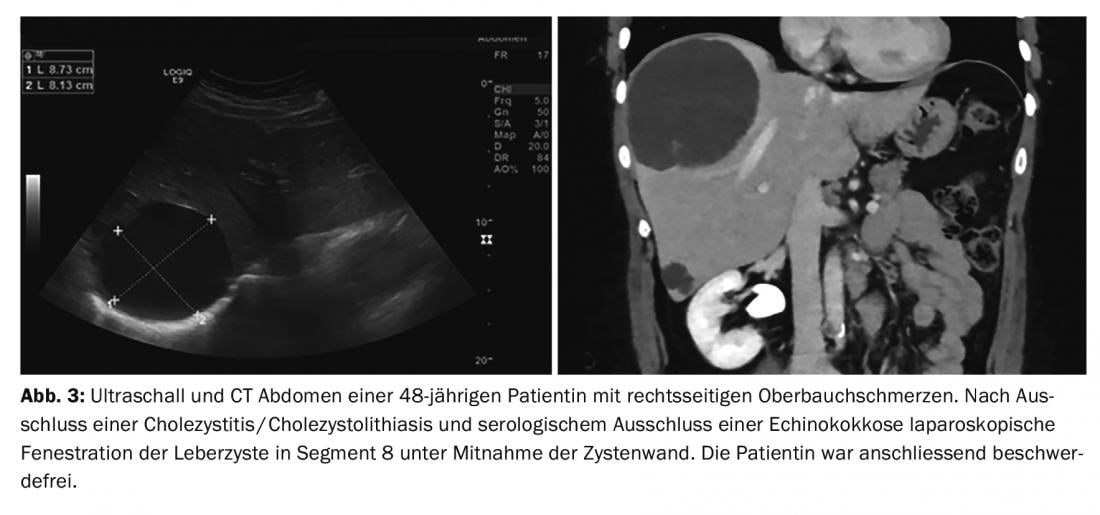
Con l’aumento delle dimensioni, possono comparire dei sintomi (dolore, febbre, ittero). Le cisti sintomatiche o a crescita rapida devono essere fenestrate chirurgicamente, se possibile per via laparoscopica (Fig. 3).
Nella malattia cistica del rene e del fegato, spesso c’è un fegato cistico completamente rimodellato. In rari casi, nel corso della malattia si verificano la rarefazione del parenchima epatico e lo scompenso epatico. Questi pazienti devono essere visitati da un epatologo e valutati per il trapianto in un centro universitario.
La Svizzera è un’area endemica per l’echinococcosi del fegato. Gli agenti patogeni più comuni sono la tenia del cane (Echinococcus granulosus cysticus) e della volpe (Echinococcus multilocularis alveolaris). L’echinococcosi cistica (tenia del cane) colpisce il fegato più spesso di altri organi (due terzi). Gli esseri umani sono ospiti intermedi, l’infezione avviene inosservata, spesso nell’infanzia. La diagnostica per immagini mostra una formazione cistica con struttura interna membranosa, la tipica sabbia idatidea (scolizes) e depositi parzialmente calcarei. La diagnostica per immagini patognomonica deve essere integrata da test sierologici (ELISA). La puntura è proibita a causa delle reazioni anafilattiche e della diffusione degli scolici. I pazienti devono essere indirizzati a un epatologo e a un chirurgo del fegato, se si sospetta il problema. Il trattamento di scelta, dopo un pretrattamento antielmintico con albendazolo, è la resezione anatomica completa, senza aprire la cisti, e l’asportazione in toto. Se non è possibile la rimozione completa, è possibile l’apertura controllata e il lavaggio della cisti con sostanze tossiche echinococciche.
L’echinococcosi alveolare è equiparata alla malattia maligna, poiché senza terapia la maggior parte dei pazienti muore entro dieci anni dalla comparsa dei sintomi. Questi pazienti devono essere trattati perioperatoriamente con albendazolo e resecati anatomicamente. In casi rari, sono necessarie resezioni multiviscerali e polmonari e talvolta anche trapianti di fegato.
Le cisti epatiche semplici possono essere diagnosticate con un’ecografia nello studio del medico di famiglia e seguite fino a quando il reperto è stabile, dopodiché non è più necessario un follow-up. Le cisti complesse richiedono sempre un’ulteriore diagnostica per immagini (risonanza magnetica) e il rinvio a uno specialista.
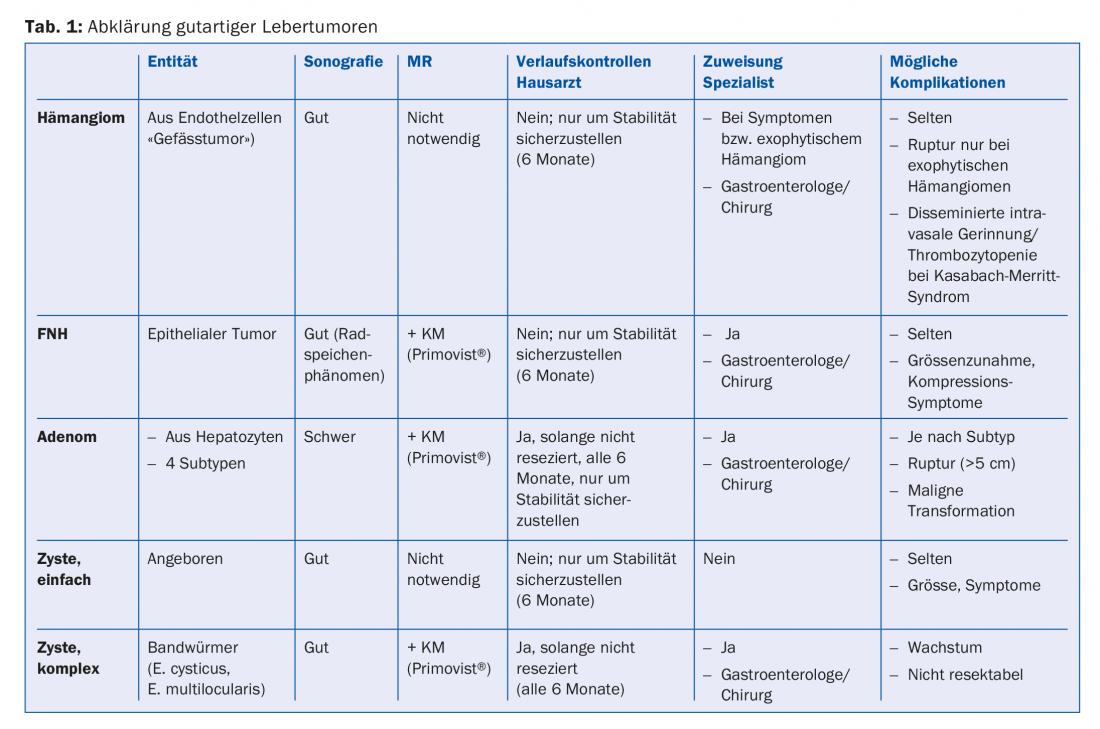
Un riepilogo e una panoramica degli esami per i tumori epatici benigni sono riportati nella tabella 1.
Messaggi da portare a casa
- Grazie alla moderna diagnostica per immagini, i fornitori di cure primarie si trovano sempre più spesso di fronte a reperti incidentali di tumori epatici benigni.
- La diagnosi può essere fatta e controllata ecograficamente per cisti ed emangiomi. Nel caso dell’iperplasia nodulare focale (FNH) e degli adenomi epatocellulari, nonché delle cisti epatiche complesse, per la differenziazione è necessario un esame di risonanza magnetica con mezzo di contrasto specifico per il fegato.
- In seguito, è necessario rivolgersi in ogni caso a un team di specialisti (gastroenterologo e chirurgo), per offrire al paziente un buon concetto di terapia.
- L’intervento chirurgico è indicato nei pazienti sintomatici, in alcuni pazienti con adenomi epatocellulari, nei pazienti con cisti di echinococco alveolare e in quelli in cui vi è incertezza diagnostica. Al giorno d’oggi, le operazioni possono quasi sempre essere eseguite per via laparoscopica.
Ulteriori letture:
- Wanless IR: Tumori epatici benigni. Clin Liver Dis 2002; 6(2): 513-526.
- Belghiti J, et al: Diagnosi e gestione delle lesioni epatiche solide benigne. Nat Rev Gastroenterol Hepatol 2014; 11(12): 737-749.
- Grazioli L, et al: Lesioni epatiche primarie benigne. Eur J Radiol 2017; 95: 378-398.
- Abdelrahman K, et al: Lesioni focali benigne del fegato: una revisione clinica, radiologica e patologica. Rev Med Suisse 2017; 13(572): 1474-1479.
- de Reuver P, et al: Esiti a lungo termine e qualità della vita dopo il trattamento chirurgico o conservativo delle cisti epatiche semplici benigne. Surg Endosc 2017. DOI: 10.1007/s00464-017-5645-3 [Epub ahead of print].
- Toro A, et al.: Cosa sta cambiando nelle indicazioni e nel trattamento degli emangiomi epatici. Una recensione. Ann Hepatol 2014; 13(4): 327-339.
- Hussain SM, et al: Iperplasia nodulare focale: risultati di risonanza magnetica, US, TC e analisi patologica all’avanguardia. Radiographics 2004; 24(1): 3-17; discussione 18-19.
- Stoot JH, et al: Trasformazione maligna degli adenomi epatocellulari in carcinomi epatocellulari: una revisione sistematica che include più di 1600 casi di adenoma. HPB (Oxford) 2010; 12(8): 509-522.
- Ronot M, et al: Adenomi epatocellulari: accuratezza della risonanza magnetica e della biopsia epatica nella classificazione dei sottotipi. Epatologia 2011; 53(4): 1182-1191.
- Kern P, et al: Le Echinococcosi: Diagnosi, Gestione Cinica e Carico di Malattia. Adv Parasiol 2017; 96: 259-269.
PRATICA GP 2018; 13(1): 9-13