È noto che livelli elevati di acidi grassi liberi (FFA) sono fortemente associati alla mortalità per tutte le cause nei pazienti con malattia coronarica (CHD) e allo sviluppo del diabete di tipo 2 (T2DM). Tuttavia, ci sono pochi studi abbastanza grandi per esaminare accuratamente l’associazione tra i livelli di FFA e la mortalità nei pazienti con CHD e T2DM.
Gli acidi grassi liberi (FFA), noti anche come acidi grassi non esterificati (NEFA), vengono rilasciati dal tessuto adiposo attraverso la lipolisi dei trigliceridi [2]. Studi precedenti hanno indicato che livelli elevati di FFA sono dannosi per i cardiomiociti e che i livelli di FFA possono predire in modo indipendente il grado di stenosi delle arterie coronarie [3]. La ricerca ha scoperto che gli FFA sono fortemente associati al diabete, nonché alle malattie cardiovascolari e ai fattori di rischio associati. Concentrazioni elevate di FFA nel plasma sono state osservate in alcune malattie metaboliche associate a un rischio elevato di CHD coronarico, tra cui l’ipertensione, il T2DM, la malattia del fegato grasso e l’obesità [4–7]. Livelli eccessivi di FFA sono associati anche alla prognosi della CHD, compreso l’aumento del rischio di aritmie, infarto miocardico acuto e mortalità per tutte le cause e cardiovascolare [8–10]. Tuttavia, il valore predittivo degli FFA nelle malattie cardiovascolari rimane controverso [11].
L’eccesso di FFA è considerato più dannoso nei pazienti cardiovascolari con diabete mellito. Lo studio AleCardio ha dimostrato che gli FFA al basale erano associati a una prognosi peggiore nei pazienti con T2DM e sindrome coronarica acuta [12]. Ulteriori dati su 7535 pazienti di 20 province in Cina hanno rilevato che la coesistenza di FFA elevati con pre-diabete mellito o diabete mellito moltiplica il rischio di esiti peggiori nei pazienti con CHD [13]. Tuttavia, attualmente mancano dati provenienti da ulteriori coorti più grandi che riportino il ruolo degli FFA nei pazienti con CHD e nei soggetti con diverso stato metabolico del glucosio, e l’effettiva associazione e il meccanismo dei problemi metabolici cardiovascolari con gli FFA non sono ancora chiari. È stato quindi condotto uno studio prospettico per indagare il valore prognostico della concentrazione di FFA al basale nei pazienti con CHD con diverso stato di T2DM.
Studio PRACTICE – ampio studio prospettico di coorte
Lo studio PRACTICE è un ampio studio di coorte prospettico su 15.250 pazienti con CHD ricoverati presso il Primo Ospedale Affiliato della Xinjiang Medical University tra dicembre 2016 e ottobre 2021. La CHD è stata definita come almeno una stenosi coronarica significativa con un diametro luminale ≥70% rilevato dall’angiografia coronarica. I pazienti sono stati esclusi se non avevano dati FFA, se avevano un’infezione acuta, una malattia maligna, una malattia epatobiliare, l’alcolismo, l’emofilia o una grave malattia renale (GFR <45 ml/min come descritto nel sistema di classificazione Kidney Disease Outcomes Quality Initiative (KDOQI )). Inoltre, sono stati esclusi i pazienti con cardiopatia congenita, cardiopatia reumatica, cardiopatia valvolare, cor pulmonale o insufficienza cardiaca grave. L’insufficienza cardiaca grave è stata definita come classe NYHA IV. Infine, 10.395 pazienti con CHD sono stati arruolati prospetticamente in questo studio.
L’endpoint primario era la valutazione della mortalità a lungo termine, compresa la mortalità per tutte le cause e la mortalità cardiaca (CM), definita come morte per malattia coronarica, shock cardiogeno o morte improvvisa. Gli endpoint secondari erano gli eventi cardiovascolari e cerebrovascolari avversi gravi (MACCE), definiti come MACE più ictus, e gli eventi cardiovascolari avversi gravi (MACE), definiti come una combinazione di morte cardiaca, infarto miocardico non fatale e rivascolarizzazione del vaso bersaglio.
Raccolta dati e misurazione degli acidi grassi liberi
L’ipertensione è stata definita come pressione sanguigna sistolica ≥140 mmHg e/o pressione sanguigna diastolica ≥90 mmHg in tre punti temporali in giorni diversi o assunzione di farmaci antipertensivi. Il diabete mellito è stato definito come l’assunzione di farmaci che abbassano la glicemia, un’anamnesi chiara di diabete, una glicemia a digiuno ≥7,1 mmol/L o una glicemia a due ore dall’esercizio fisico ≥11,1 mmol/L. Tutte le definizioni sono state date seguendo uno studio precedente [14].
I campioni di sangue sono stati prelevati dopo che i pazienti avevano digiunato da 12 a un minimo di quattro ore. Gli FFA plasmatici al basale sono stati misurati con il metodo colorimetrico enzimatico standard. L’intervallo di riferimento è 100-900 µmol/L come descritto dal produttore. I pazienti sono stati poi divisi in quattro gruppi in base agli FFA basali: Q1: <310 µmol/L; Q2: 310–420 µmol/L; Q3: 420–580 µmol/L; Q4:>580 µmol/L.
Caratteristiche del paziente
Dei 10.395 pazienti con CHD, quelli del gruppo Q4 tendevano ad avere una combinazione più elevata di ipertensione, diabete, MI, basso eGFR, TG elevato, TC elevato, LDL-C elevato, temperatura corporea basale elevata e uso di farmaci (bloccanti del recettore dell’angiotensina/inibitori dell’enzima di conversione dell’angiotensina), β-bloccanti, bloccanti del canale del calcio e ticagrelor rispetto a quelli con livelli di FFA più bassi. Risultati simili alle caratteristiche basali sono stati riscontrati sia nei pazienti con T2DM che in quelli non diabetici.
Correlazione tra i valori basali di FFA e la mortalità per tutte le cause stabilita
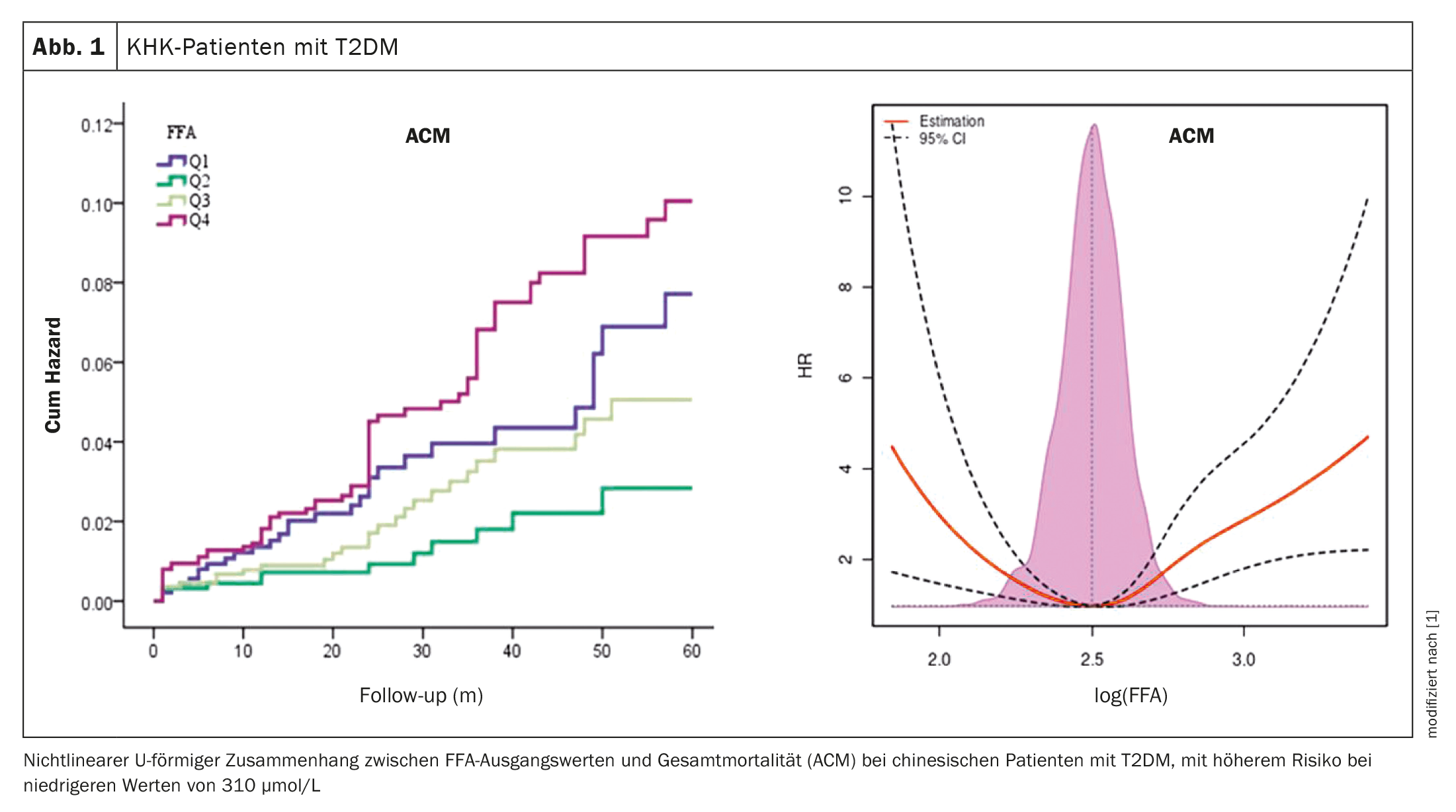
Un totale di 222 ACM, 164 CM, 718 MACE e 803 MACCE sono stati registrati durante un follow-up mediano di 24 mesi. In generale, con l’aumento delle categorie di FFA da <310 a ≥580 µmol/L, si è verificata una curva a U per la mortalità (ACM o CM) e gli eventi ischemici (MACE o MACCE).
Le persone nel Q1 e nel Q4 tendevano ad avere un rischio maggiore di mortalità e di eventi ischemici rispetto al Q2 e al Q3. Utilizzando il Q2 come riferimento, gli individui del Q4 sono risultati a maggior rischio di ACM [hazard ratio (HR) (95% CI): 2,496, p<0,001] e CM [HR (95% CI): 2,540, p<0,001]. Inoltre, gli individui nel Q1 avevano un rischio maggiore di MACE [HR (95% CI): 1,475, p=0,001] e MACCE [HR (95% CI): 1,346, p=0,008] rispetto al Q3. Inoltre, gli individui nel Q4 avevano un rischio maggiore di MACE [HR (95% CI): 1,296, p=0,029] e MACCE [HR (95% CI): 1,250, p=0,045]. Utilizzando il Q2 come riferimento, l’analisi di sottogruppo ha anche mostrato che le persone con T2DM nel Q4 avevano un rischio maggiore di ACM [HR (95% CI): 3,628, p<0,001] e CM [HR (95% CI): 3,039, p=0,003]. Utilizzando il Q3 come riferimento, le persone con T2DM nel Q4 avevano un rischio maggiore di MACE [HR (95% CI): 1,586, p=0,005] e MACCE [HR (95% CI): 1,421, p=0,023]. Gli individui con T2DM nel 1° trimestre avevano anche un rischio più elevato di MACE [HR (95% CI): 1,690, p=0,003] e MACCE [HR (95% CI): 1,515, p=0,013]. Non sono stati trovati risultati simili nei pazienti senza T2DM.
Per stimare l’hazard ratio relativo in tutte le popolazioni, sono state tracciate le spline cubiche vincolate. Questo ha mostrato una relazione non lineare a forma di U tra le concentrazioni di FFA e la mortalità (ACM e CM) o gli eventi ischemici (MACE e MACCE). Inoltre, le concentrazioni di FFA associate al rischio più basso di mortalità e di eventi ischemici erano 310 µmol/L e 500 µmol/L, rispettivamente. Risultati simili sono stati osservati nelle persone con T2DM, ma non in quelle senza T2DM.
Messaggi da portare a casa
- Da dicembre 2016 a ottobre 2021, sono stati arruolati 10 395 pazienti con CHD da uno studio di coorte prospettico in Cina (PRACTICE) e sono stati divisi in quattro gruppi in base ai livelli basali di FFA.
- Livelli di FFA alti e bassi sono stati associati a un rischio maggiore di mortalità e di eventi ischemici nei pazienti con CHD e T2DM.
- Il livello plasmatico di FFA al basale potrebbe essere un biomarcatore potente, efficace e facilmente rilevabile di esiti avversi nei pazienti con CHD e T2DM.
- Con l’aumento del valore FFA, emerge una curva a forma di U per la prognosi a lungo termine negativa.
Letteratura:
- Pan Y, et al.: Decreased free fatty acid levels associated with adverse clinical outcomes in coronary artery disease patients with type 2 diabetes: findings from the PRACTICE study. European Journal of Preventive Cardiology 2023;
doi: https://doi.org/10.1093/eurjpc/zwad073. - Stanley WC, Recchia FA, Lopaschuk GD: Myocardial substrate metabolism in the normal and failing heart. Physiol Rev 2005; 85: 1093–1129.
- Yang R F, et al.: A study on the relationship between waist phenotype, hypertriglyceridemia, coronary artery lesions and serum free fatty acids in adult and elderly patients with coronary diseases. Immun Ageing 2018; 15: 1–6.
- Tabara Y, et al.: Association of serum–free fatty acid level with reduced reflection pressure wave magnitude and central blood pressure: the Nagahama study. Hypertension 2014; 64: 1212–1218.
- Steffen BT, et al.: n-3 Fatty acids attenuate the risk of diabetes associated with elevated serum nonesterified fatty acids: the multi-ethnic study of atherosclerosis. Diabet Care 2015; 38: 575–580.
- Martchenko A, Brubaker PL: Effects of obesogenic feeding and free fatty acids on circadian secretion of metabolic hormones: implications for the development of type 2 diabetes. Cells 2021; 10: 2297.
- Lee MR, Park KI, Ma JY: Leonurus japonicus Houtt attenuates nonalcoholic fatty liver disease in free fatty acid-induced HepG2 cells and mice fed a high-fat diet. Nutrients 2017; 10: 20.
- Oliver MF, Opie LH: Effects of glucose and fatty acids on myocardial ischaemia and arrhythmias. Lancet 1994; 343: 155–158.
- Pilz S, et al.: Free fatty acids are independently associated with all-cause and cardiovascular mortality in subjects with coronary artery disease. J Clin Endocrinol Metab 2006; 91: 2542–2547.
- Roy VK, et al.: Plasma free fatty acid concentrations as a marker for acute myocardial infarction. J Clin Diagn Res 2013; 7: 2432–2434.
- Charles MA, et al.: High plasma nonesterified fatty acids are predictive of cancer mortality but not of coronary heart disease mortality: results from the Paris prospective study. Am J Epidemiol 2001; 153: 292–298.
- Schrieks IC, et al.: Adiponectin, free fatty acids, and cardiovascular outcomes in patients with type 2 diabetes and acute coronary syndrome. Diabet Care 2018; 41: 1792–1800.
- Jin JL, et al.: Impact of free fatty acids on prognosis in coronary artery disease patients under different glucose metabolism status. Cardiovasc Diabetol 2019; 18: 1–9.
- Zheng YY, et al.: Gamma-glutamyl transferase-to-platelet ratio as a novel predictor of long-term adverse outcomes in patients after undergoing percutaneous coronary intervention: a retrospective cohort study. Thromb Haemost 2019; 119: 1021–1030.
CARDIOVASC 2023; 22(3): 52–53