L’unica possibilità di sopravvivenza a lungo termine nel cancro al pancreas è la resezione radicale (R0) con chemioterapia adiuvante. Per ottenere una resezione radicale, si sono affermate operazioni estese con resezione dei vasi venosi porto-mesenterici e degli organi vicini (resezioni multiviscerali) con buoni risultati perioperatori e oncologici. La resezione dei vasi arteriosi non può essere raccomandata in linea di principio, ma è tecnicamente possibile in casi individuali. In caso di inoperabilità locale dovuta all’infiltrazione vascolare arteriosa, viene eseguita la (radio)chemioterapia neoadiuvante. In questo modo si ottiene la resecabilità in un terzo dei pazienti. Le recidive locali isolate possono essere resecate nuovamente in singoli casi con un buon esito.
Il cancro al pancreas è la quarta causa più comune di morte per cancro. La chirurgia radicale seguita dalla chemioterapia adiuvante è l’unica opzione in grado di raggiungere una sopravvivenza a lungo termine del 25-30% e fino al 60% a cinque anni nelle sottopopolazioni con un profilo di rischio favorevole [1,2]. Una stretta collaborazione interdisciplinare è necessaria per ottenere un risultato ottimale per i pazienti affetti da cancro al pancreas che hanno subito un intervento chirurgico. Per valutare la resecabilità con l’obiettivo di una situazione R0, l’estensione del tumore, l’infiltrazione degli organi circostanti, il coinvolgimento di arterie e vene e l’esclusione di metastasi agli organi sono determinanti per il chirurgo. La valutazione corrispondente viene solitamente effettuata in fase preoperatoria sulla base delle immagini della TAC o della risonanza magnetica.
Operabile o non operabile?
L’operabilità locale dipende principalmente dalla misura in cui i grandi vasi sono raggiunti dal tumore: I tumori pancreatici che circondano o infiltrano l’arteria mesenterica superiore, il tronco celiaco o l’arteria epatica per più di 180° (situazione T4) o che raggiungono l’aorta in un’ampia area devono essere valutati come principalmente inoperabili. In caso di coinvolgimento tumorale della vena porta o della vena mesenterica superiore, la possibilità di rianastomosi dopo la resezione deve essere esaminata sulla base delle immagini TC (in particolare la connessione distale alla vena mesenterica superiore); la rianastomosi può essere eseguita come standard se il calibro del vaso è sufficiente.
Se la TAC mostra un’infiltrazione per continuitatem negli organi circostanti, come lo stomaco, il colon, la ghiandola surrenale, il rene o la milza, si possono già pianificare preoperatoriamente le resezioni (parziali) degli organi corrispondenti. Il duodeno e il dotto biliare distale vengono comunque rimossi nella pancreaticoduodenectomia parziale.
La metastasi ai linfonodi locali non è una controindicazione alla procedura di resezione, in quanto la linfoadenectomia viene eseguita di routine come parte della resezione oncologica, secondo le indicazioni della linea guida S3 “Carcinoma pancreatico esocrino”, redatta nel 2007 e aggiornata nel 2013 [3]. Per i tumori della testa del pancreas, ciò significa una linfadenectomia standardizzata peripancreatica e periduodenale, nella legatura. epatoduodenale e sul lato destro dell’asse mesenterico e sul lato destro del tronco celiaco. In caso di tumori nell’area del corpo o della coda, si esegue una linfoadenectomia sul lato sinistro dell’asse mesenterico e una splenectomia.
Inoperabilità locale primaria e terapia neoadiuvante
Nel caso di un tumore pancreatico localmente avanzato con ampio contatto o infiltrazione delle grandi arterie (arteria mesenterica superiore, tronco celiaco e arteria epatica), che quindi deve essere valutato come principalmente inoperabile, è indicata una terapia neoadiuvante (Fig. 1).
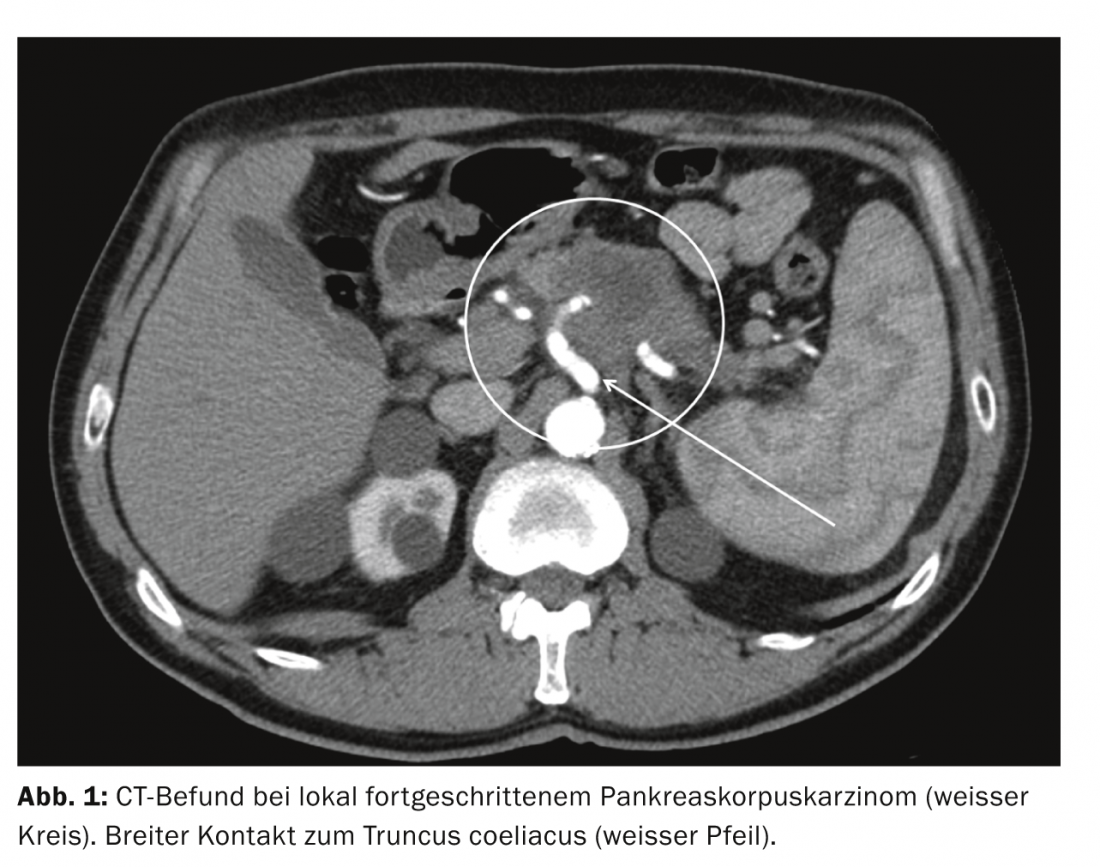
Secondo la maggior parte dei protocolli, vengono somministrate radiazioni giornaliere frazionate fino a una dose totale di circa 50 Gy, accompagnate da chemioterapia con dosi settimanali di gemcitabina. Da quattro a sei settimane dopo il completamento della radioterapia con somministrazione continuata di gemcitabina, l’operabilità deve essere rivalutata con una TC di controllo [4,5]. Nell’ambito dell’esplorazione con l’intento di resecare il tumore, che ha successo in circa il 30% dei pazienti, in alcuni centri esiste anche la possibilità di effettuare la radioterapia intraoperatoria [4].
A seconda del centro, vengono eseguiti protocolli alternativi di terapia neoadiuvante, ad esempio secondo il regime FOLFIRINOX, e nell’ambito di studi. Finora non ci sono dati validi su quanti pazienti raggiungano la resecabilità dopo aver completato questa terapia.
Terapia chirurgica: procedure e opzioni chirurgiche avanzate
La pancreaticoduodenectomia parziale come procedura standard per i tumori della testa del pancreas, la pancreatectomia distale (resezione sinistra) per i tumori del corpo o della coda e la pancreaticoduodenectomia totale per l’interessamento esteso del tumore (senza conservazione di una parte del pancreas) possono essere estese in termini di resezioni vascolari e/o multiviscerali [6]. Queste procedure chirurgiche sono riassunte e classificate come “resezioni estese” secondo la definizione di consenso dell'”International Study Group for Pancreatic Surgery” [7].
Se è coinvolto l’asse della vena porto-mesenterica, si deve tentare la resezione del tumore con il segmento vascolare interessato in blocco, se necessario – in caso di coinvolgimento della vena a lunga distanza – utilizzando un dispositivo di interposizione vascolare [8]. La morbilità perioperatoria dovuta alla resezione venosa non aumenta con un’adeguata esperienza, e la sopravvivenza a lungo termine è paragonabile agli interventi senza la necessità di resezione vascolare, tanto che le raccomandazioni corrispondenti si trovano nelle linee guida interdisciplinari S3 [3].
In caso di infiltrazione tumorale per continuitatem in organi vicini, la resezione in blocco di questi organi (ad esempio, ghiandola surrenale o emicolon sinistro nella resezione sinistra del pancreas) è anch’essa fattibile in modo sicuro, se in questo modo si può ottenere la rimozione completa del tumore. Sebbene vi sia un rischio maggiore di morbilità perioperatoria, la mortalità e l’esito oncologico sono paragonabili ai risultati delle resezioni standard [9].
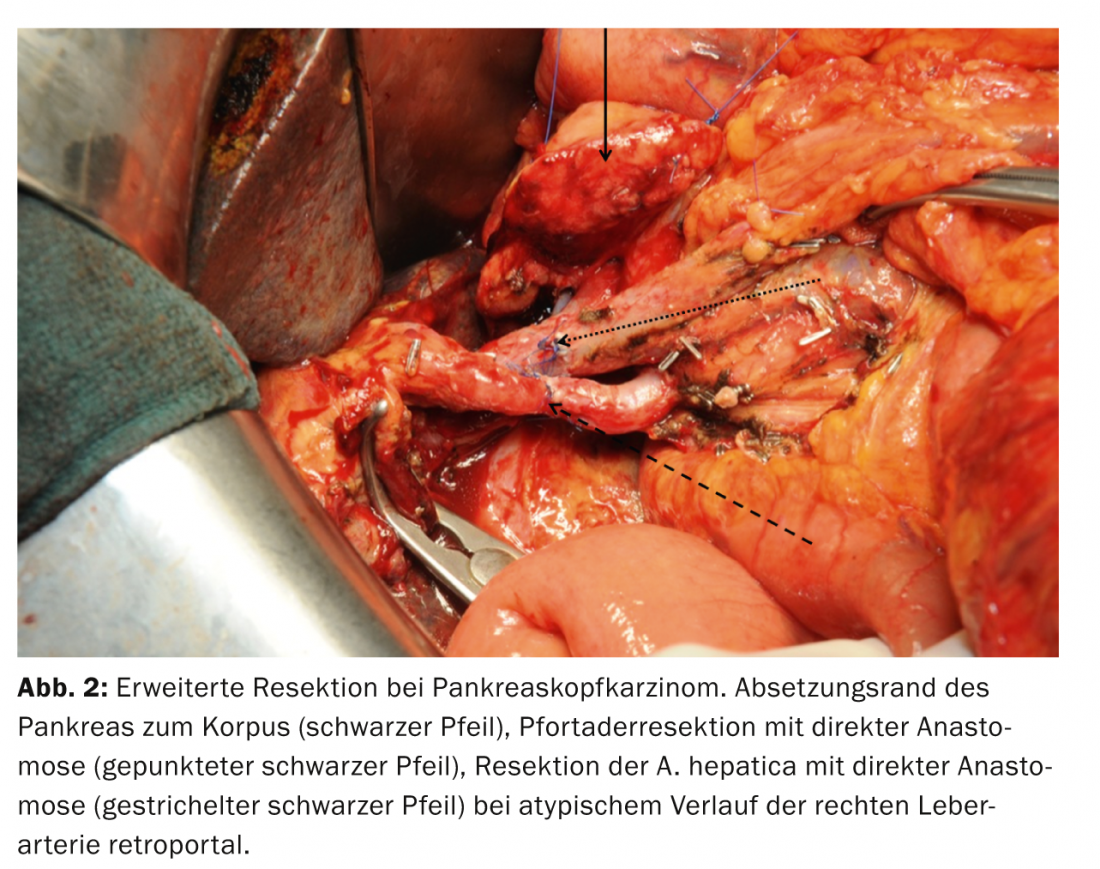
Se le grandi arterie viscerali (arteria mesenterica superiore, tronco celiaco o arteria epatica) sono infiltrate dal tumore pancreatico (situazione T4), la loro resezione e ricostruzione, ad esempio mediante trasposizione dell’arteria lienale, sono tecnicamente fattibili in singoli casi. Tuttavia, queste procedure sono associate a un aumento significativo della morbilità e della mortalità, oltre che a una prognosi oncologica più sfavorevole, e quindi possono essere considerate come un’opzione solo in casi individuali (Fig. 2) . In base alla letteratura e all’esperienza maturata finora, non è possibile ottenere alcun vantaggio terapeutico nemmeno con la resezione delle metastasi. Pertanto, la resezione delle metastasi non è indicata in linea di principio, anche se la loro localizzazione consentirebbe la resezione. L’asportazione chirurgica delle metastasi è quindi riservata alle decisioni sui singoli casi.
Ricorrenze: importanza di una nuova operazione
Dopo la resezione di un carcinoma pancreatico, il tasso di recidiva locale isolata è del 25-35% nei grandi gruppi. Alla TAC, la diagnosi differenziale tra recidiva e reazione aspecifica post-operatoria dei tessuti molli è spesso difficile. I segnali in questo caso sono, se presenti, i valori in aumento dei marcatori tumorali e un risultato positivo nell’esame PET. Si devono escludere ulteriori manifestazioni tumorali per poter prendere in considerazione una nuova terapia chirurgica.
Poiché la recidiva è spesso localizzata nell’area dei grandi vasi arteriosi, è necessario eseguire un’accurata diagnostica per immagini preoperatoria, preferibilmente mediante TAC, per pianificare la resezione. La resezione è possibile fino al 70% dei pazienti; nel senso di un approccio neoadiuvante, questo può essere combinato con la pre-radiazione e possibilmente anche con la radioterapia intraoperatoria [10]. Con una sopravvivenza mediana di 26 mesi, la prognosi dopo la resezione chirurgica di una recidiva locale è significativamente migliore rispetto alla terapia puramente palliativa.
Previsioni
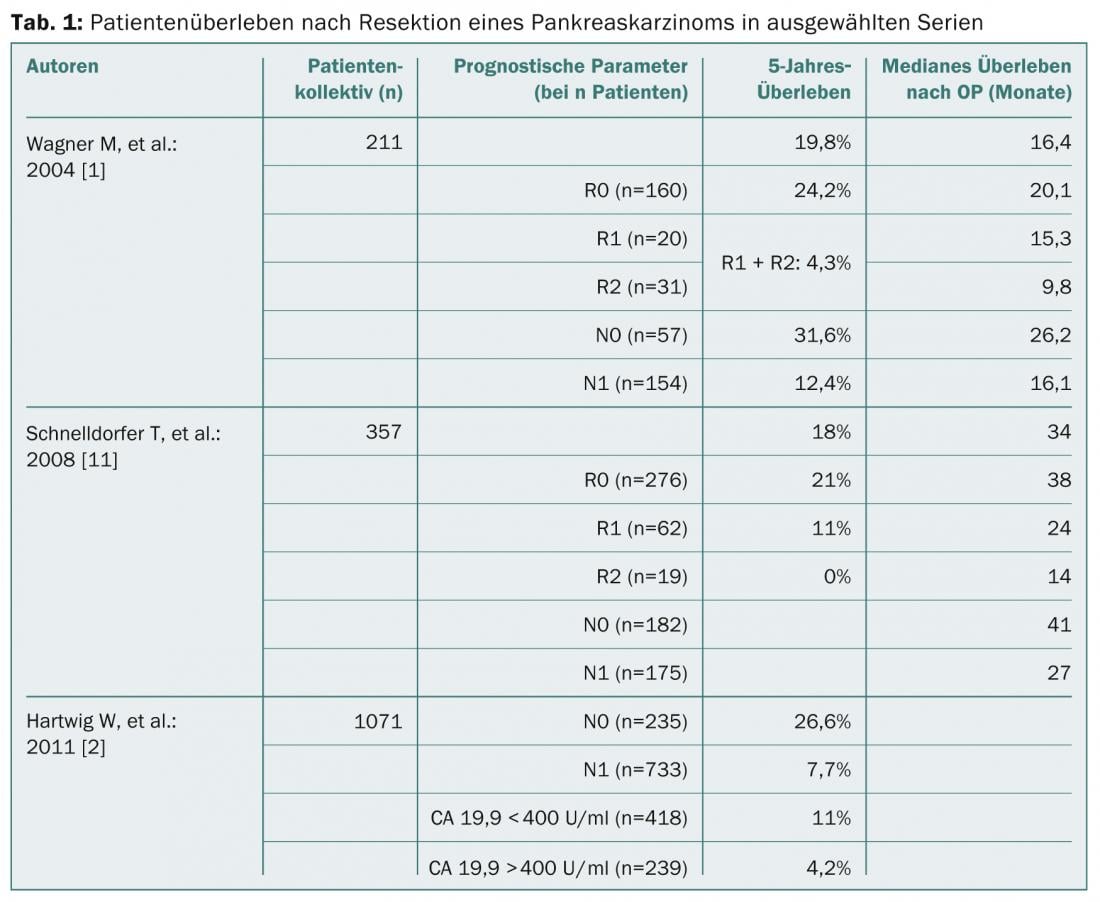
Per ottenere la sopravvivenza a lungo termine nei pazienti con tumore al pancreas, la terapia chirurgica seguita dalla chemioterapia adiuvante è l’unica opzione. La sopravvivenza complessiva a 5 anni è del 25-30% nelle grandi serie (Tab. 1) .
L’asportazione più completa possibile del tumore (situazione R0) è di importanza prognostica decisiva. Nei pazienti che possono essere operati, i seguenti fattori legati al paziente sono associati a prognosi di sopravvivenza più favorevoli [2]:
- Età <70 anni
- Diabete mellito preesistente
- CA 19,9 preoperatorio <400 U/ml
- Rapporto linfonodi >0,2
- Stadio tumorale TiS, T1, T2 e G1.
Nei sottogruppi corrispondenti con stadi tumorali precoci e senza coinvolgimento linfonodale, è stato possibile dimostrare tassi di sopravvivenza a 5 anni fino al 60% in grandi gruppi di pazienti, per cui questi pazienti in particolare beneficiano della terapia chirurgica.
L’individuazione precoce delle costellazioni di rischio è quindi di particolare importanza, soprattutto nella gestione dei pazienti con IPMN (neoplasia mucinosa papillare intraduttale). Le IPMN vengono diagnosticate con un’incidenza crescente e offrono la possibilità di una resezione tempestiva, quando il tumore è ancora pre-maligno o in uno stadio molto precoce, con una prognosi a lungo termine eccellente.
Prof. Dr. med. Thilo Hackert
Prof. Dr. med. Markus W. Büchler
Letteratura:
- Wagner M, et al: La resezione curativa è il fattore più importante che determina l’esito nei pazienti con adenocarcinoma pancreatico. Br J Surg. 2004; 91: 586-594.
- Hartwig W, et al: La chirurgia del cancro al pancreas nel nuovo millennio: una migliore previsione dell’esito. Ann Surg 2011; 254: 311-319.
- Seufferlein T, et al: Linea guida S3 sul cancro pancreatico esocrino. Z Gastroenterol 2013; 51: 1395-1440.
- Combs SE, et al: Impatto prognostico del CA 19-9 sull’esito dopo la chemoradioterapia neoadiuvante nei pazienti con cancro al pancreas localmente avanzato. Ann Surg Oncol 2014; 21: 2801-2807.
- Gillen S, et al: Terapia preoperatoria/neoadiuvante nel carcinoma pancreatico: una revisione sistematica e una meta-analisi delle percentuali di risposta e di resezione. PLoS Med 2010; 7: e1000267.
- Hartwig W, et al: Pancreatectomia totale per le neoplasie pancreatiche primarie: rinascita di un intervento impopolare. Ann Surg 2014 Jun 27 [Epub ahead of print].
- Hartwig W, et al: Pancreatectomia estesa nell’adenocarcinoma duttale del pancreas: definizione e consenso dell’International Study Group for Pancreatic Surgery (ISGPS). Chirurgia 2014; 156:1-14.
- Siriwardana H, Siriwardena A.: Revisione sistematica dei risultati della resezione sincrona della vena porta-superiore mesenterica durante la pancreatectomia per il cancro. Br J Surg 2006; 93: 662-673.
- Hartwig W, et al: Resezione multiviscerale per i tumori maligni del pancreas: analisi dei rischi ed esito a lungo termine. Ann Surg 2009; 250: 81-87.
- Strobel O, et al: La ri-resezione per la recidiva locale isolata del cancro al pancreas è fattibile, sicura e associata a una sopravvivenza incoraggiante. Ann Surg Oncol 2013; 20: 964-972.
- Schnelldorfer T, et al: Sopravvivenza a lungo termine dopo la pancreatoduodenectomia per l’adenocarcinoma pancreatico: la guarigione è possibile? Ann Surg 2008; 247: 456-462.
InFo Oncologia & Ematologia 2014; 2(7): 15-18











