I vantaggi della terapia con statine nella profilassi secondaria non devono essere negati ai pazienti anziani a rischio. Nella profilassi primaria, le statine non hanno attualmente alcun valore in età avanzata. L’indicazione per la riduzione dei lipidi in età avanzata deve essere valutata attentamente, tenendo conto della situazione individuale e degli obiettivi personali del paziente. Si consiglia di iniziare la terapia con un dosaggio basso e di regolare gradualmente la dose osservando i potenziali effetti collaterali. Un’eventuale interruzione della terapia con statine deve essere valutata regolarmente.
L’aspettativa di vita è aumentata in modo significativo negli ultimi decenni e, in particolare, la percentuale di popolazione che vive in età matura sta aumentando in modo sproporzionato. Secondo uno scenario di tendenza dell’Ufficio federale di statistica, il numero di persone over 90 in Svizzera sarà più che raddoppiato in 20 anni. Si presume inoltre che dei bambini attualmente in vita, uno su due raggiungerà l’età di 100 anni. raggiungerà l’età di 18 anni.
Oggi, molte malattie sono trattabili ma non curabili, quindi ci sono sempre più malati cronici. Nella situazione di età molto avanzata, polimorbilità e politerapia, ci si deve giustamente chiedere che cosa debba essere trattato e in che misura. Di solito, qui consultiamo le linee guida basate sull’evidenza. Purtroppo, però, le prove sono estremamente scarse, soprattutto nel segmento delle persone molto anziane, in quanto gli studi su questa popolazione sono ancora troppo pochi. Le linee guida delle rispettive società professionali si basano solitamente su studi che non includono pazienti polimorfi e geriatrici. I chiarimenti e i trattamenti sono quindi di solito molto individuali e adattati agli obiettivi del rispettivo paziente.
Età e stato lipidico
Le malattie cardiovascolari aumentano con l’età e sono la principale causa di morte. L’ipercolesterolemia è uno dei classici fattori di rischio cardiovascolare, insieme a età, ipertensione arteriosa, fumo e diabete. Il metabolismo lipidico cambia con l’età: dalla giovinezza fino ai 50 anni, il livello di colesterolo LDL aumenta continuamente, poi raggiunge una fase di plateau, per poi diminuire di nuovo un po’ in età avanzata.
Negli anziani, l’attività del recettore LDL è ridotta, il trasporto inverso del colesterolo è compromesso e le dimensioni e la funzionalità delle particelle LDL e HDL sono alterate. Nella malnutrizione, che è comune nella terza età, anche il livello di LDL diminuisce. Quindi, in età avanzata, piccole dosi di statine sono sufficienti per ottenere un effetto. Un basso livello di colesterolo HDL è anche associato ad un aumento fino a due volte della mortalità cardiovascolare nei pazienti >85 anni. Nell’età avanzata, l’estensione e l’instabilità delle placche aterosclerotiche aumentano, per cui l’effetto di stabilizzazione delle placche delle statine potrebbe essere particolarmente benefico in questo caso.
Misure di riduzione dei lipidi
Nel novembre 2014, l’American Heart Association e l’American College of Cardiology hanno pubblicato nuove linee guida sulla terapia lipidica. In questo contesto, le statine rimangono la prima scelta per ridurre il rischio cardiovascolare. Tuttavia, i valori target di LDL a cui si è puntato finora stanno svanendo sullo sfondo. Il rischio basale è ora rilevante per la decisione sul trattamento. Poiché questo profilo di rischio è stato sviluppato per la popolazione americana e il punteggio di rischio non è ancora stato convalidato per l’Europa, le società professionali svizzere continuano ad attenersi ai valori target LDL attualmente validi delle linee guida ESC/EAS. Non vi è alcun aggiustamento dei valori per l’età: per i pazienti ad alto rischio (malattia cardiovascolare nota, diabete di tipo 2), il valore target LDL è <70 mg/dl, per i pazienti ad alto rischio (profilo cardiovascolare ad alto rischio) <100 mg/dl, per il rischio moderatamente aumentato <115 mg/dl. Le malattie cardiovascolari comprendono principalmente la malattia coronarica, l’infarto post-miocardico e l’ictus post ischemico.
Per le persone anziane, esistono prove sull’efficacia della terapia farmacologica per la riduzione dei lipidi, principalmente dagli studi sulle statine. I fibrati non dovrebbero essere utilizzati nelle persone anziane, poiché finora non sono state fornite prove di efficacia per questa categoria di età.
Anche in età avanzata, gli interventi sullo stile di vita e le raccomandazioni dietetiche sono considerati pilastri terapeutici importanti nel trattamento dell’iperlipidemia. La dieta mediterranea, in particolare, è stata ben studiata in questo contesto e mostra una riduzione degli eventi cardiovascolari nei pazienti di età compresa tra 70 e 90 anni. Va notato, tuttavia, che le raccomandazioni dietetiche rigorose dovrebbero essere evitate in età avanzata, poiché il rischio di malnutrizione è elevato.
Effetti collaterali e interazioni
Gli effetti collaterali della terapia con statine sono spesso considerevoli e possono ridurre notevolmente la qualità della vita. Si tratta principalmente di miopatie, flatulenza, innesco del delirio e riduzione della forza muscolare con conseguenti cadute. Gli effetti collaterali muscolari dipendono dalla dose e si manifestano come dolore muscolare, aumento della creatina fosfochinasi e raramente rabdomiolisi. I pazienti con ipotiroidismo, insufficienza renale o basso peso corporeo presentano un rischio maggiore di miopatia. Raramente si osserva un’insufficienza epatica, ma si raccomanda l’interruzione della statina quando i livelli di transaminasi aumentano di tre volte e sono state escluse altre cause di innalzamento delle transaminasi. Esiste anche l’evidenza che la terapia con statine aumenta leggermente il rischio di diabete di tipo 2.
Come risultato di un’interazione farmacologica, la concentrazione plasmatica della statina può aumentare. Questo è il caso, tra gli altri, della combinazione di verapamil, diltiazem e amiodarone con statine che vengono metabolizzate attraverso il meccanismo del citocromo P-450 (atorvastatina, simvastatina, lovastatina, fluvastatina). Con le statine menzionate, si dovrebbe evitare anche una combinazione con il succo di pompelmo e l’erba di San Giovanni. La combinazione di simvastatina con antibiotici macrolidi, ketoconazolo, ciclosporina, gemfibrozil e inibitori della proteasi dell’HIV è controindicata.
Base delle prove
Per quanto riguarda la riduzione degli eventi cardiovascolari, i risultati degli studi sull’efficacia della terapia con statine sono disponibili anche per le persone anziane. Il vantaggio in termini di riduzione del rischio cardiovascolare riguarda soprattutto la prevenzione secondaria e in questo caso soprattutto gli uomini, poiché, tranne che nello studio PROSPER, le donne erano chiaramente sottorappresentate. Nello studio prospettico randomizzato-controllato PROSPER (“Pravastatin in elderly individuals at risk of vascular disease”), la pravastatina 40 mg al giorno rispetto al placebo è stata analizzata per la prima volta in 5804 pazienti anziani (70-82 anni). Dopo un periodo medio di osservazione di 3,2 anni, il gruppo di trattamento attivo ha registrato una riduzione del 34% del colesterolo LDL, una riduzione del 19% del tasso di infarto miocardico e di morte cardiovascolare e una riduzione del 24% della mortalità cardiovascolare.
In una meta-analisi di Afilalo et al. un totale di 19 569 pazienti di età compresa tra 65 e 82 anni sono stati raggruppati da nove studi di intervento. In questo caso, la terapia con statine ha mostrato una riduzione della mortalità per tutte le cause rispetto al placebo. 28 persone devono essere trattate per cinque anni per salvare una vita. Gli studi dimostrano anche che, in termini di prevenzione secondaria dell’ictus, gli insulti ischemici vengono prevenuti con le statine, ma gli insulti emorragici tendono a verificarsi più frequentemente. Per quanto riguarda la malattia arteriosa periferica, la terapia con statine mostra un miglioramento della distanza di deambulazione libera da sintomi e una riduzione della mortalità post-operatoria nella chirurgia vascolare periferica.
È stata anche analizzata l’influenza delle statine sulle condizioni generali, sulle funzioni cognitive e sulla necessità di assistenza a lungo termine degli anziani. Ci sono pochi studi in merito e i risultati sono contraddittori. Le attuali linee guida delle società professionali internazionali, come quelle dell’ESC/EAS, fanno riferimento all’indicazione della terapia con statine negli anziani (Tab. 1).

Procedura pratica
Gli anziani tra i 65 e gli 82 anni possono trarre beneficio dalla riduzione dei lipidi tanto quanto le persone più giovani. Non ci sono dati sufficienti per le donne, i pazienti di età superiore a 82 anni e per l’abbassamento dei lipidi per la prevenzione primaria. Gli studi hanno dimostrato l’effetto migliore nei pazienti con malattia coronarica (qui soprattutto negli uomini) e nella prevenzione secondaria dell’ictus ischemico. Anche l’uso di statine dopo la sindrome coronarica acuta è utile, soprattutto per un periodo di tempo limitato dopo un intervento. Un possibile aiuto decisionale in base all’età e all’evidenza è mostrato nella tabella 2.

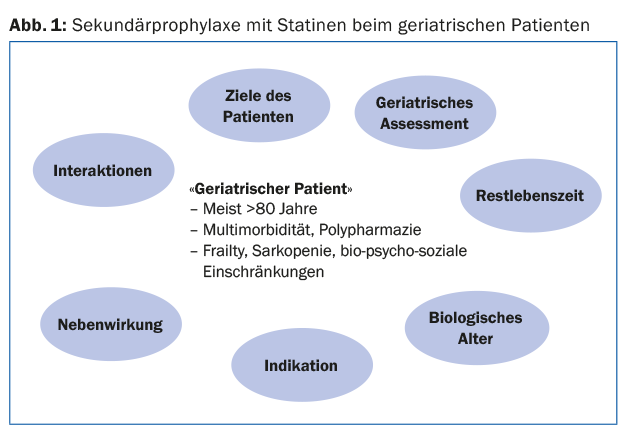
In generale, con i pazienti in età avanzata e con la multimorbilità, la politerapia e le varie limitazioni bio-psico-sociali, si deve sempre decidere caso per caso se la terapia di riduzione dei lipidi ha senso, è tollerata e se l’effetto può essere sperimentato. (Fig.1). Una valutazione geriatrica può essere utile per la decisione terapeutica; è anche importante chiedere gli obiettivi del paziente. Se la terapia con statine è indicata in età avanzata, sono sufficienti basse dosi per ottenere una riduzione dei lipidi.
Quando interrompere le statine?
Una valutazione della terapia con statine è certamente utile quando si entra in una casa di riposo se l’aspettativa di vita è inferiore a cinque anni o se si verificano effetti collaterali. Allo stesso modo, la terapia di abbassamento dei lipidi deve essere sempre interrotta se non c’è un’indicazione, ad esempio la profilassi primaria in >persone di 80 anni. L’interruzione della terapia con statine nella fase acuta dell’ictus ischemico è associata a un aumento del rischio di morte o di disabilità neurologica entro 90 giorni. Pertanto, la terapia con statine deve essere continuata ininterrottamente nella fase acuta dell’ictus.
Ulteriori letture:
- Petersen LK, et al.: Trattamento lipidico fino alla fine? Una revisione degli studi osservazionali e degli RCT sul colesterolo e la mortalità negli ultraottantenni. Età e invecchiamento 2010; 39: 674-680.
- Lechleitner M: Terapia lipidica nei pazienti geriatrici. Z Gerontol Geriat 2013; 46: 577-587.
- Hansbauer B: Statine nella terza età. Z Allg Med 2012; 88(9): 339-340.
- Miettinen TA, et al: Terapia ipocolesterolemizzante nelle donne e nei pazienti anziani con infarto miocardico o angina pectoris: risultati dello Scandinavian Simvastatin Survival Study (4S). Circolazione 1997; 96: 4211-4218.
- MRC/BHF Heart Protection Study of cholesterol lowerin with simvaststin in 20536 individui ad alto rischio: uno studio randomizzato controllato con placebo. Lancet 2002; 360: 7-22.
- Sheperd J, et al: Pravastatina negli anziani a rischio di malattia vascolare (PROSPER): uno studio randomizzato controllato. Lancet 2002; 360: 1623-1630.
- Afilalo J, et al: Statine per la prevenzione secondaria nei pazienti anziani: una meta-analisi gerarchica bayesiana. J Am Coll Cardiol 2008; 51: 37-45.
- Perk J, et al: Linee guida europee sulla prevenzione delle malattie cardiovascolari nella pratica clinica (versione 2012). Eur Heart J 2012; 33: 1635-1701.
PRATICA GP 2016; 11(3): 11-13