L’osteoporosi comporta un aumento del rischio di fratture a causa della perdita di massa e densità ossea. L’indicazione alla terapia si basa essenzialmente sulle fratture nell’anamnesi, sulla densità ossea (DXA) e sui fattori di rischio individuali. I valori di cut-off della misurazione DXA che sono decisivi per le misure farmacologiche dipendono dall’età e dal sesso. I farmaci antiriassorbitivi e osteoanabolici oggi disponibili possono ridurre efficacemente il rischio di fratture.
Per quanto riguarda la questione di quale paziente debba essere diagnosticato e trattato come, esistono delle linee guida valide e regolarmente aggiornate dell’associazione ombrello Osteologia (DVO), afferma il Prof. Univ. Dr. med. Martin Fassnacht, Responsabile di Endocrinologia e Diabetologia, Ospedale Universitario di Würzburg [1,2]. Il DVO è un’associazione interdisciplinare di società scientifiche in Germania, Austria e Svizzera [2]. L’osteoporosi è una malattia comune che influisce in modo significativo sulla qualità della vita. Per quanto riguarda le misure profilattiche generali, il relatore ha detto che bisogna contrastare al meglio i fattori di rischio noti. Le persone che fanno molto esercizio fisico e che sottopongono il loro scheletro a stress, favoriscono i processi che stimolano l’aumento della densità ossea. Se è sottopeso (a partire dai 65 anni con un IMC <20), si assicuri di avere un apporto calorico sufficiente. È anche molto importante avere un apporto di calcio sufficiente (100 mg/d) – idealmente coperto dalla dieta – poiché questo favorisce la stabilità del tessuto osseo [1]. È anche importante garantire un apporto adeguato di vitamina D, poiché questa favorisce l’assorbimento del calcio e la sua incorporazione nelle ossa. Soprattutto nei mesi invernali, la quantità di vitamina D fornita dalla dieta e prodotta dal corpo stesso con l’aiuto della luce solare non è sempre sufficiente. Se il rischio di cadute/fratture è elevato, la somministrazione di 800-1000 UI di vitamina D3/d è utile [1]. Cos’altro si può fare a livello profilattico oltre a queste misure? Poiché il consumo di nicotina ha un effetto negativo sul rischio di osteoporosi, dovrebbe essere evitato. Ai pazienti che assumono farmaci che favoriscono le fratture (ad esempio, glucocorticoidi, antidepressivi, neurolettici, inibitori della pompa protonica) si consiglia di sottoporsi a una regolare valutazione dei rischi e dei benefici di questi farmaci.

Quando c’è un’indicazione per un farmaco specifico per l’osteoporosi?
Una donna di 77 anni, finora arzilla, qualche settimana fa è inciampata in giardino e si è rotta il collo della coscia. Dopo la riabilitazione, viene in studio con la domanda: “Cosa posso fare ora per non rompere anche l’altra coscia? Come parte di un work-up diagnostico di base (box) , si dovrebbe eseguire l’osteodensitometria per determinare la densità ossea. I valori di cut-off per la densità ossea (valori T) che sono decisivi per la profilassi primaria con farmaci dipendono dall’età e dal sesso. “Il T-score è sempre il punteggio rispetto alla popolazione di 20-40 anni, mentre lo z-score è il punteggio dei coetanei”, spiega il Prof. Fassnacht. Nella frattura prossimale del femore a basso trauma, un T-score <2.0 è un’indicazione per una terapia farmacologica specifica per l’osteoporosi. Lo stesso vale per le fratture multiple del corpo vertebrale di basso grado (o fratture singolari di grado superiore) e in caso di terapia glucocorticoidea a lungo termine ad alto dosaggio (>3 mesi, ≥7,5 mg/d di prednisolone equivalente) e un punteggio T < -1,50. Inoltre, i farmaci specifici per l’osteoporosi sono indicati in caso di rischio elevato di frattura a 10 anni (>30% per la frattura vertebrale e dell’anca) a causa della densità ossea e di alcuni fattori di rischio (riquadro) .

Agenti antiriassorbenti e denosumab come prima scelta
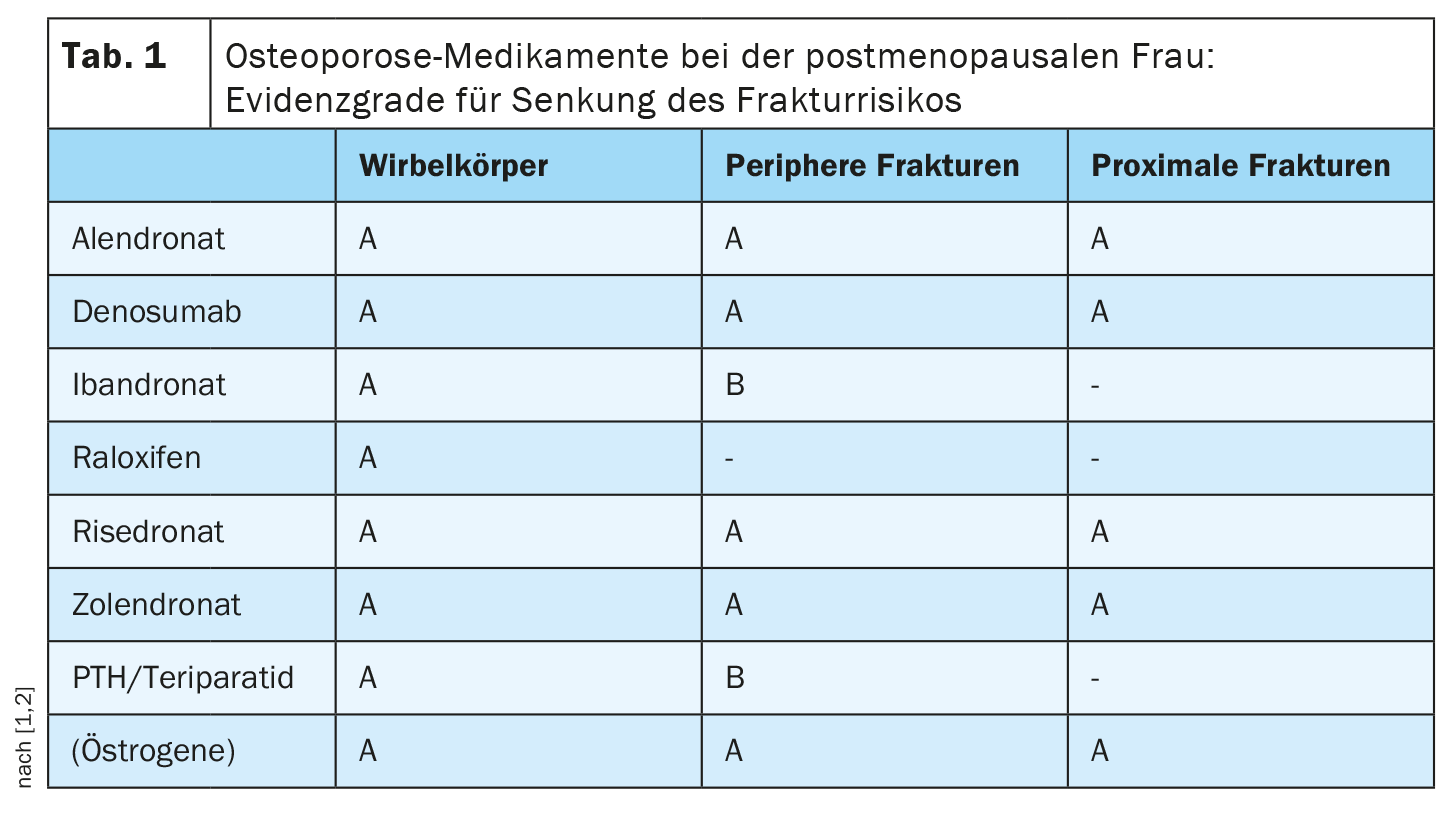
Il rischio di frattura può essere ridotto in modo molto efficace con farmaci specifici per l’osteoporosi, ha detto il relatore. I principi attivi oggi disponibili possono essere classificati come antiriassorbitivi (inibiscono il riassorbimento osseo), osteoanabolici (promuovono la formazione ossea) o a doppia azione. I bifosfonati (alendronato, ibandronato, risedronato, zoledronato) e il denosumab sono tra gli antiriassorbenti e sono ancora chiaramente i farmaci di prima scelta, ha spiegato il Prof. Fassnacht. Secondo la linea guida, diversi agenti attivi di diverse classi di sostanze hanno un livello di evidenza A per la riduzione del rischio di fratture del femore prossimale e di fratture periferiche (Tabella 1).
Il numero necessario per il trattamento (NNT) è molto basso, pari a 13-22. È importante discutere con il paziente le opzioni di trattamento e le eventuali preoccupazioni sui rischi di effetti collaterali. Il rischio di effetti collaterali gastrointestinali può essere ridotto assumendo correttamente il farmaco. La necrosi della mandibola è spesso una delle principali preoccupazioni dei medici, anche se l’incidenza (1:100.000) è molto bassa. Può essere consigliabile un controllo dentale prima di iniziare la terapia. Inoltre, bisogna tenere conto che una valutazione del rapporto beneficio/rischio del farmaco specifico per l’osteoporosi deve essere effettuata ogni 3-5 anni di terapia.
Letteratura:
- “Osteoporosi”, Univ.-Prof. Dr. med. Martin Fassnacht, matricola Medicina di famiglia, Endocrinologia 1, 16.12.2022.
- Linea guida S3 Profilassi, diagnosi e terapia dell’osteoporosi, Associazione ombrello delle società scientifiche osteologiche di lingua tedesca, Germania.
Società (DVO), Registro AWMF n.: 183/00, https://dv-osteologie.org/osteoporose-leitlinien,(ultimo accesso 10.01.2023).
PRATICA GP 2023; 18(1): 24-25