Una versione aggiornata della linea guida s2k “Diagnosi, prevenzione e trattamento dell’eczema delle mani” è stata pubblicata nel 2023. Si propone di classificare l’eczema delle mani/eczema cronico delle mani da un punto di vista eziologico in dermatite da contatto allergica o irritante, eczema atopico delle mani e dermatite da contatto proteica, dove spesso sono presenti forme miste. Per il trattamento sono attualmente disponibili opzioni di terapia topica, fisica e sistemica. Nel caso dell’eczema allergico e irritante, è importante identificare i fattori scatenanti e adottare misure di protezione della pelle adeguate.
| Il testo si basa principalmente sulla linea guida s2k “Diagnosi, prevenzione e trattamento dell’eczema della mano” pubblicata nel 2023 (registro AWMF n.: 013-053, al 23/02/2023) e sull’attuale linea guida europea ESCD di Thyssen et al. 2022. |
L’eczema della mano (HE) è una comune malattia infiammatoria della pelle con una prevalenza a 1 anno del 9,7% nella popolazione generale adulta [1]. Esistono forme acute o croniche di HE, con diversi gradi di gravità e sottotipi [2]. [2,3] Nel 2023, è stata pubblicata una versione aggiornata della linea guida s2k “Diagnosi, prevenzione e trattamento dell’eczema della mano”, basata sulla linea guida europea ESCD. Secondo la definizione, l’eczema cronico delle mani (CHE) è presente se l’eczema localizzato sulle mani si manifesta per più di tre mesi o almeno due volte all’anno [2]. Le forme croniche sono comuni, di solito a causa di un’eziologia multifattoriale. [4,5] Gli effetti socio-sanitari associati alla cronicità, dovuti allo stress lavorativo, sociale e psicologico, sono considerevoli e comportano una riduzione della qualità di vita legata alla salute (HRQOL ). Le CHE sono tra i quadri clinici più comuni in ambito dermatologico e di salute sul lavoro [6]. Attualmente sono disponibili opzioni terapeutiche topiche, fisiche e sistemiche per il trattamento dell’eczema della mano [2]. Tuttavia, esiste un’esigenza insoddisfatta di alternative terapeutiche a lungo termine e ben tollerate, in particolare per la CHE da moderata a grave. In questo contesto sono stati avviati diversi progetti di ricerca.
Può sostenere il test ECM nella nostra piattaforma di apprendimento dopo aver esaminato i materiali consigliati. Clicchi sul seguente pulsante:
Epidemiologia e carico di malattia
In un recente studio danese basato sulla popolazione, la prevalenza a 1 anno dell’eczema delle mani nella popolazione generale era del 13,3%, con il 35,1% delle persone colpite che presentava una manifestazione da moderata a grave e l’82,6% che soddisfaceva i criteri per la CHE [7]. L’entità della perdita di qualità della vita è correlata positivamente con la gravità e la durata della malattia [7]. Lacerazioni della pelle, gonfiore, vesciche e infiammazione con lesioni lacrimose e crostose sono dannose per la vita quotidiana. [8,9] Gli studi hanno dimostrato che l’eczema delle mani ha lo stesso impatto negativo sulla qualità di vita correlata alla salute (HRQoL) della psoriasi o dell’asma. Questi effetti negativi sono più pronunciati per le donne che per gli uomini e le donne [10,11]. [10]In uno studio multicentrico, è stato anche osservato che chi soffre di eczema alle mani ha maggiori probabilità di sperimentare livelli più elevati di stress, depressione, ansia e pensieri suicidi rispetto alla popolazione generale. [9,12] La capacità di lavorare e le attività quotidiane possono essere compromesse e non è raro che si sviluppino disturbi del sonno, il che aumenta ulteriormente il livello di sofferenza.
Eziologia, morfologia e classificazione
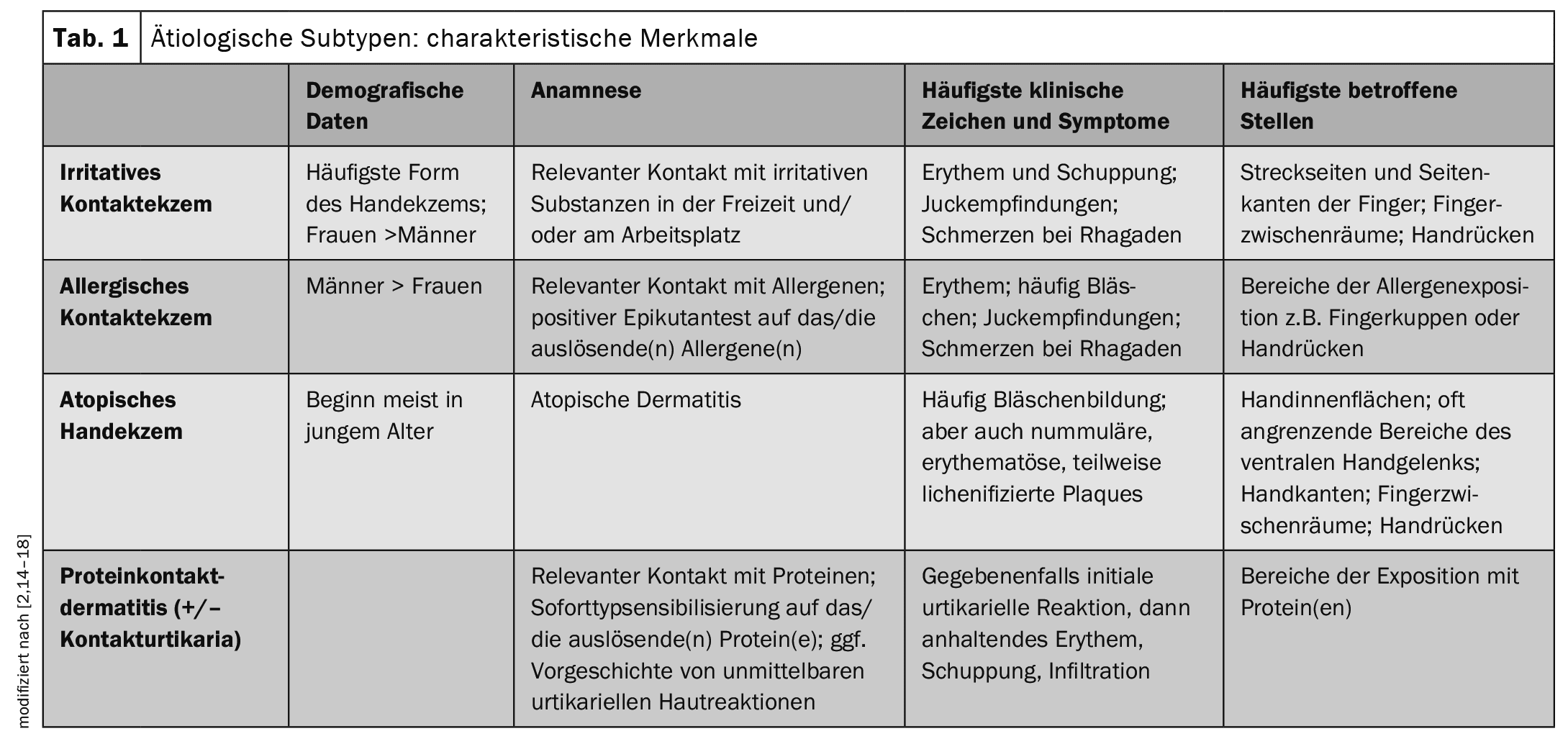
La classificazione dell’eczema della mano si basa generalmente sull’eziologia sottostante piuttosto che sulla morfologia, sulla progressione della malattia e sulla localizzazione anatomica, anche se il quadro clinico viene spesso utilizzato come caratteristica aggiuntiva, in particolare nei casi di eziologia non chiara [2]. La linea guida attuale propone la seguente classificazione eziologica in base ai sottotipi: [2,3]
- Dermatite da contatto irritante
- eczema atopico delle mani
- dermatite allergica da contatto
- Dermatite da contatto da proteine (con e senza orticaria da contatto).
Le forme più comuni sono l’eczema irritante e atopico delle mani, seguite dalla dermatite allergica da contatto; la dermatite proteica da contatto è piuttosto rara. [2,13] Le forme miste sono particolarmente comuni nella CHE, ad esempio la dermatite da contatto irritante si presenta spesso insieme alla dermatite da contatto allergica o all’eczema atopico della mano.
[2,14–18]La Tabella 1 offre una panoramica delle caratteristiche dei sottotipi eziologici.Una classificazione in base ai cambiamenti morfologici distingue le seguenti manifestazioni:
- eczema nummulare delle mani
- eczema vescicolare delle mani
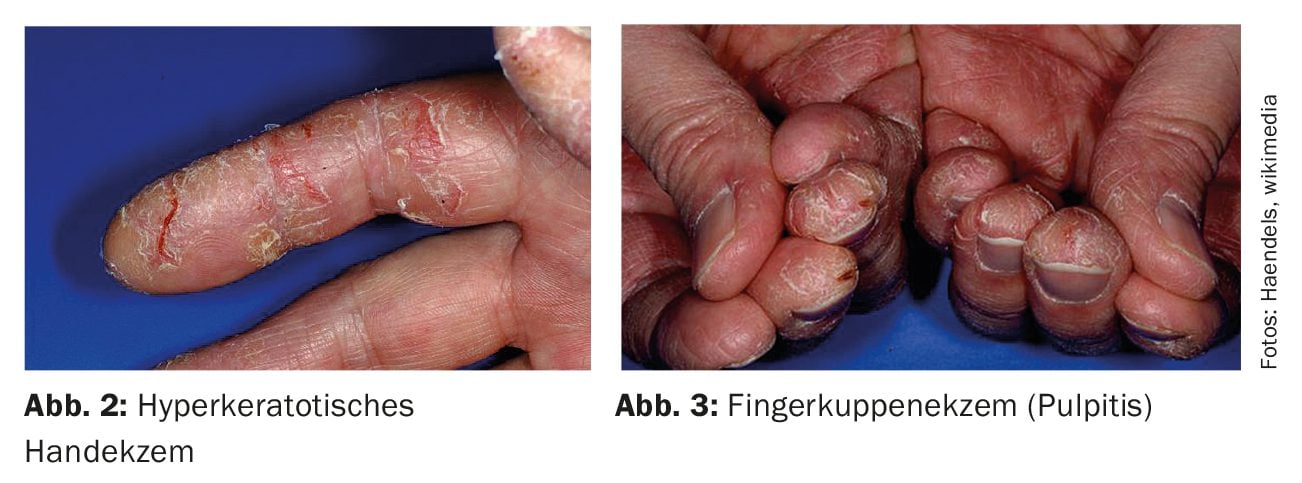
- Eczema ipercheratotico della mano
- Eczema dei polpastrelli (pulpite).
Le efflorescenze acute comprendono eritema, edema, trasudamento, croste, papule e vescicole/bolle. [2,3] Le efflorescenze croniche comprendono lichenificazione, desquamazione, ipercheratosi, fessure e ragadi. Tutti i sottotipi sono accompagnati da prurito; altri sintomi comuni sono dolore, bruciore e bruciore della pelle. Bisogna tenere presente che l’eczema della mano è spesso polimorfo. Ad esempio, i pazienti con CHE spesso presentano una combinazione di eritema, desquamazione, lichenificazione, edema, ipercheratosi, vescicole e fessure nell’area delle mani e dei polsi [3].
I cambiamenti istologici dipendono dallo stadio della malattia e comprendono edema intercellulare, spongiosi, acantosi e parakeratosi nell’epidermide, mentre gli infiltrati perivascolari di linfociti si verificano nel derma superiore, che a loro volta possono migrare nell’epidermide.
Anamnesi ed esame clinico
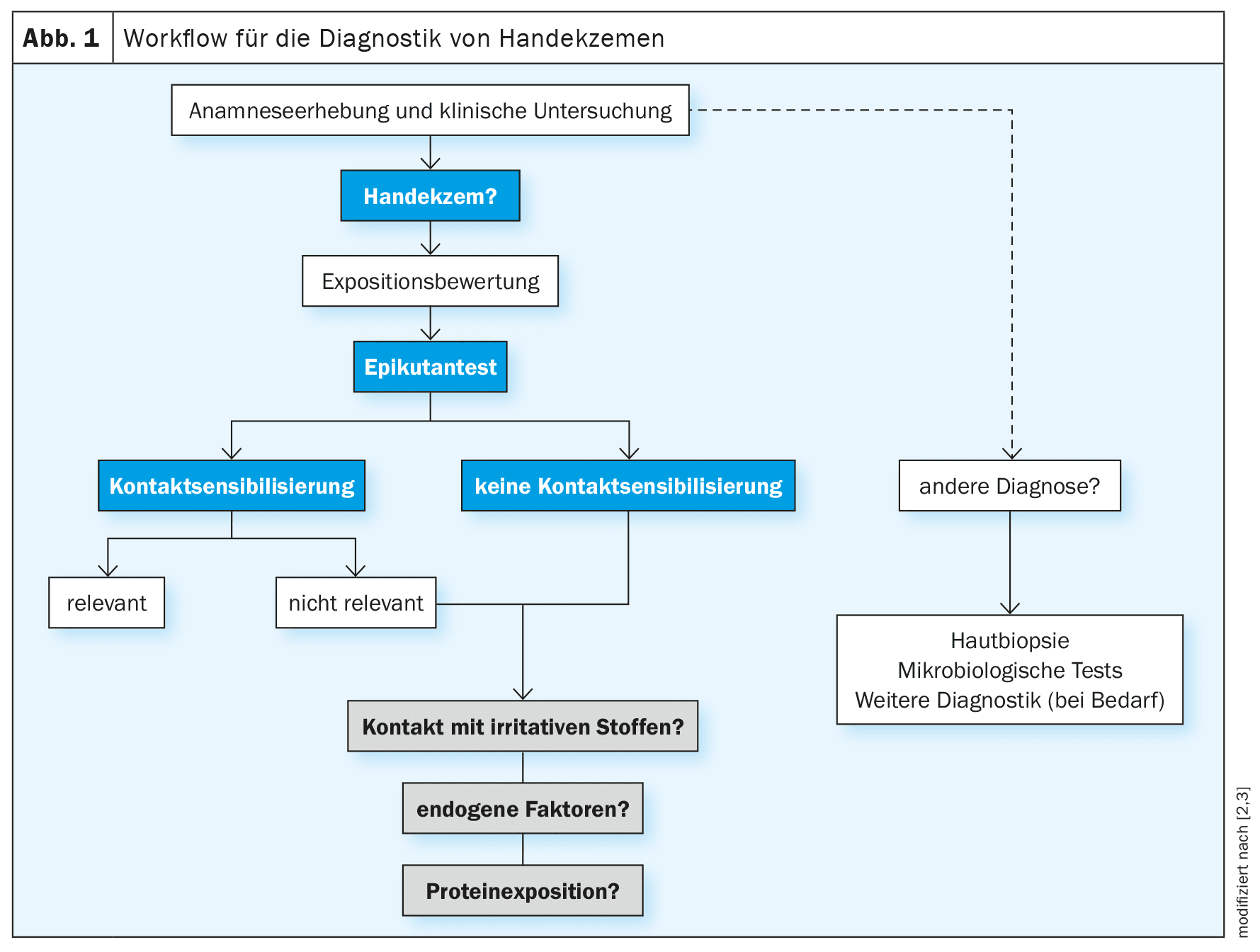
Nella diagnosi dell’eczema della mano, si raccomanda una procedura strutturata per chiarire sistematicamente le possibili cause. [2,3] L’algoritmo raccomandato dalla linea guida è schematizzato nella Figura 1. I componenti diagnostici importanti sono: un’anamnesi medica dettagliata, compresa l’esposizione personale e professionale, l’esame clinico e i test cutanei. Un’anamnesi accurata è di fondamentale importanza per qualsiasi valutazione dell’esposizione e la valutazione dell’esposizione è un prerequisito per pianificare i test cutanei ed epicutanei. L’anamnesi deve essere strutturata e contenere informazioni sui sintomi attuali, sulla durata e sul decorso della malattia. [2,39,57,58] Devono essere chieste anche le esacerbazioni e le recidive in relazione alle attività lavorative e se ci sono indicazioni anamnestiche/familiari di una diatesi atopica (dermatite atopica, asma allergica, rinocongiuntivite allergica). [59] Inoltre, devono essere accertate le malattie cutanee o sistemiche precedenti e attuali, l’uso regolare di farmaci e l’eventuale consumo di nicotina. Può anche essere utile che gli operatori sanitari e i pazienti forniscano una documentazione fotografica degli episodi della malattia. [2,16] Inoltre, le linee guida raccomandano di raccogliere informazioni sulla sensibilizzazione allergica precedentemente documentata e sulle procedure di test, nonché informazioni sull’uso e sulla reazione ai farmaci topici e ai prodotti per la cura della pelle, sul lavoro sul bagnato e sull’esposizione attuale e precedente ad allergeni e irritanti da contatto noti sul lavoro, a casa e durante il tempo libero.
[2,19]È stato dimostrato che l’HE è scatenata da fattori ambientali fino al 59% dei casi. La diatesi atopica è uno dei fattori di rischio frequentemente associati all’HE/CHE (Panoramica 1). Oltre all’ispezione delle mani, l’esame clinico comprende l’esame dell’intero tegumento, compresi i piedi [2]. [20] I piedi sono coinvolti fino al 20% di tutti i pazienti con eczema delle mani. [21,22] Poiché le manifestazioni cliniche dell’eczema delle mani presentano analogie con un ampio spettro di dermatosi, sono fondamentali anche le considerazioni diagnostiche differenziali. Nel caso della dermatite allergica da contatto, si deve considerare anche il coinvolgimento dei genitali.Valutazione dell’esposizione, test pungente ed epicutaneo
Per la diagnosi di dermatite allergica da contatto , devono essere dimostrate l’esposizione all’allergene locale e temporalmente rilevante e la sensibilizzazione da contatto all’allergene o agli allergeni sospetti. La dermatite irritante da contatto è una diagnosi di esclusione; richiede che siano state escluse altre eziologie, in particolare la dermatite allergica da contatto, e che sia presente un’esposizione a sostanze irritanti per la pelle [2]. L ‘eczema atopico delle mani può essere associato a un’alterazione intrinseca della barriera cutanea, ad esempio la carenza di filaggrina. Ulteriori indicazioni di eczema atopico della mano possono essere un’anamnesi personale positiva di eczema atopico, eczema atopico in un’altra localizzazione (ad esempio, eczema flessorio) o altre malattie atopiche. L’eczema delle mani dovuto alla dermatite da contatto da proteine è raro; la diagnosi viene fatta sulla base di prove di sensibilizzazione di tipo immediato a una proteina (prick test, IgE specifiche) e di una reazione eczematosa a questa proteina (di solito carne, pesce, verdura e frutta nelle persone che manipolano alimenti). La dermatite da contatto da proteine può anche essere accompagnata da orticaria da contatto sulle proteine.
Valutazione dell’esposizione: deve includere sia l’esposizione professionale che quella domestica, compresi l’uso e il tipo di dispositivi di protezione e i prodotti utilizzati per la cura della pelle, l’igiene personale e le terapie mediche e alternative. La valutazione dell’esposizione è uno strumento importante per la diagnosi eziologica della dermatite allergica da contatto, della dermatite proteica da contatto e/o della dermatite irritante da contatto [4]. L’obiettivo è determinare se l’esposizione attuale ad allergeni e/o irritanti ha causato l’eczema [4]. Oltre a valutare la presenza di una malattia professionale, la valutazione dell’esposizione è anche la base per le misure preventive. Se un test epicutaneo mostra risultati inaspettatamente positivi, si raccomanda di ripetere l’analisi dell’esposizione [4]. Per alcuni allergeni sono disponibili metodi moderni per identificare e quantificare l’esposizione [4].
[23]Prick test: un prick test positivo viene utilizzato per individuare le allergie di tipo immediato (ad esempio, il lattice di gomma naturale o alcuni allergeni alimentari) e può anche essere un’indicazione della presenza di eczema atopico. L’esposizione continua o ripetuta a proteine incompatibili può portare a reazioni eczematose note come dermatite da contatto da proteine [2]. Se si sospetta una dermatite da contatto da proteine senza sintomi sistemici, il test prick-to-prick con materiale fresco contenente proteine (alimenti e piante) è una procedura diagnostica affidabile e importante. [2,24] In alternativa, l’esposizione diretta all’allergene sospetto per circa 20 minuti nel punto in cui si verifica la dermatite da contatto proteica (ad esempio, pesce o carne sulle dita) può provocare la comparsa di sieri e vesciche, che confermano la diagnosi.Tuttavia, il rischio di anafilassi deve essere sempre considerato nei pazienti che hanno manifestato sintomi generalizzati in passato. Pertanto, è consigliabile eseguire il test con un’anamnesi medica appropriata, nell’ambito della preparazione all’emergenza. Quando si analizzano i risultati, è importante tenere presente che i test prick-to-prick con materiale fresco possono anche portare a reazioni positive aspecifiche (irritanti), per cui possono essere utili i test di controllo. Ulteriori informazioni sul profilo di sensibilizzazione individuale possono essere ottenute misurando gli anticorpi IgE specifici in aggiunta al prick test. [2,24] Questo può confermare la diagnosi di ipersensibilità di tipo immediato.
[23]Test epicutaneo (noto anche come patch test): è considerato il gold standard per individuare la sensibilizzazione di tipo IV (allergie tardive) come causa scatenante della dermatite allergica da contatto ed è indicato se l’eczema della mano persiste da più di tre mesi, se i sintomi non rispondono alla terapia o se c’è il sospetto clinico di un’allergia da contatto. [23] Una reazione positiva al test epicutaneo richiede una successiva valutazione della rilevanza clinica degli allergeni identificati. Se vengono identificati dei fattori scatenanti professionali, è necessario controllare il luogo di lavoro del paziente. Poiché la dermatite allergica da contatto delle mani può essere curata solo evitando costantemente le sostanze scatenanti, è importante fornire ai pazienti informazioni complete sul tipo di allergeni da contatto e sulla loro presenza [2]. Occorre tenere presente che un test epicutaneo negativo da solo non significa l’esclusione assoluta della sensibilizzazione da contatto, in quanto sono possibili reazioni falso-negative e non è sempre garantito che siano stati inclusi tutti i potenziali allergeni.Diagnostica microbiologica e molecolare
Se ci sono indicazioni di un’infezione secondaria durante l’esame clinico, si può usare un tampone cutaneo per ottenere informazioni sul microrganismo causale e sulla resistenza agli antibiotici [2]. Nella maggior parte dei casi, le infezioni secondarie sono dovute allo Staphylococcus aureus (S. aureus) e si verificano come fattore di accompagnamento o aggravamento dell’eczema della mano, soprattutto nei pazienti atopici. [2,25] Il trattamento antibiotico deve essere preso in considerazione solo se ci sono segni di un’infezione clinica. Inoltre, si deve escludere una possibile infezione da dermatofiti (tinea) o lieviti (candidosi); i casi unilaterali di eczema della mano sono particolarmente sospetti. [26] A scopo diagnostico, si devono prelevare tamponi cutanei/scaglie per la microscopia e la coltura e – se disponibile – per la reazione a catena della polimerasi (PCR). Nel caso di infezioni da dermatofiti nelle mani, possono essere interessati anche i piedi. Inoltre, la scabbia deve essere considerata come una possibile diagnosi differenziale. [2,27] In casi rari, in genere quando si formano vesciche su un dito, si deve considerare anche la possibilità di un’infezione da herpes simplex.
[28,29]Nei casi in cui è difficile distinguere clinicamente e istologicamente tra eczema della mano e psoriasi palmare, da alcuni anni è possibile utilizzare il “ classificatore molecolare” nel campo della diagnostica molecolare, che garantisce una migliore differenziazione in base all’espressione specifica della malattia dei geni NOS2 e CCL27 nella biopsia cutanea. [2,30,31] In alternativa, il profilo molecolare delle diverse eziologie e dei sottotipi clinici/morfologici dell’eczema della mano può essere analizzato anche senza biopsia cutanea, utilizzando sezioni di strisce adesive epidermiche in combinazione con il sequenziamento dell’intero trascrittoma e l’analisi del proteoma globale.Il trattamento secondo lo schema graduale
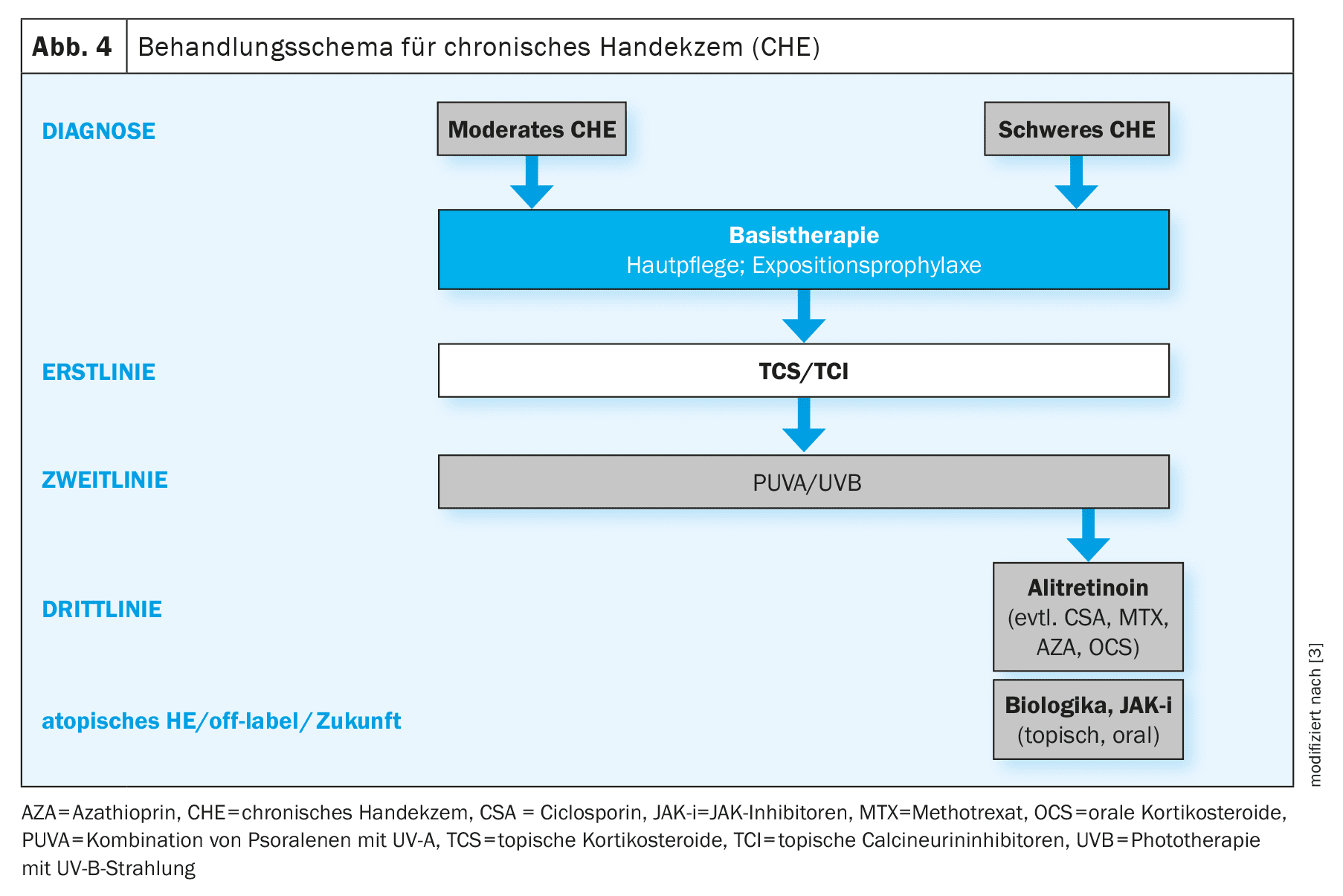
Il trattamento dell’HE/CHE si basa su uno schema graduale e comprende vari componenti di trattamento a seconda della morfologia e della gravità (Fig. 4) [2]. [2,23] Il punteggio dell’indice di gravità dell’eczema della mano (HECSI) o la guida fotografica convalidata possono essere utilizzati per valutare la gravità. [32] La guida fotografica adattata contiene 16 fotografie classificate in quattro gruppi di gravità: quasi senza aspetto, moderata, grave e molto grave, è stata utilizzata per valutare la gravità auto-riferita dell’HE.
[33] L’HECSI fornisce un punteggio totale da 0 a 360 punti, basato sulla valutazione della gravità di sei diversi segni morfologici e dell’estensione dell’eczema in cinque aree delle mani (guarito = 0; quasi guarito = 1-16; moderato = 17-37; grave = 38-116; molto grave = ≥117). [34,35] Negli studi clinici, l’HECSI, una valutazione della gravità convalidata e basata sulla morfologia, è lo strumento di valutazione oggettiva più comunemente utilizzato.
Terapia antinfiammatoria topica/fototerapia: attualmente non esistono opzioni terapeutiche antinfiammatorie topiche specificamente approvate per la HE/CHE. [3,23] Per il trattamento di prima linea della CHE da moderata a grave, le linee guida raccomandano l’uso di corticosteroidi topici (TCS) di potenza I-IV. [38] Il trattamento della CHE da moderata a grave è complesso e richiede una strategia terapeutica a lungo termine. [3,23] Spesso è presente una combinazione di fattori irritativi, allergici ed endogeni, che spiega il decorso cronico e la risposta spesso insoddisfacente alla terapia. A causa del rischio di atrofia cutanea, l’uso di TCS a lungo termine non è raccomandato [3]. [15] Inoltre, la TCS potrebbe non offrire benefici per tutti i sottotipi di CHE, poiché è dimostrato che i pazienti con dermatite da contatto irritante rispondono in modo inadeguato e la dermatite da contatto irritante è coinvolta in qualche forma nella maggior parte dei casi di CHE. Come opzione di risparmio di steroidi, l’inibitore topico della calcineurina (TCI) tacrolimus (unguento, 0,1%) può essere utilizzato a breve termine [3]. Nei pazienti adulti con CHE da moderata a grave che si dimostra refrattaria alla TCS/TCI, si deve ricorrere alla fototerapia (PUVA topica, UVB a banda stretta, UVA1) delle mani [2]. A causa del rischio di effetti collaterali con l’uso a lungo termine a causa della dose cumulativa di UV, la fototerapia non è adatta per un trattamento a lungo termine.
[2,3,40]Terapia sistemica: l’ alitretinoina è attualmente l’unica terapia sistemica specificamente autorizzata per la CHE in Svizzera e può essere utilizzata per gli adulti con CHE grave che non rispondono sufficientemente al trattamento con preparati topici e/o fototerapia. L’alitretinoina è un principio attivo del gruppo dei retinoidi e viene somministrata sotto forma di capsule. [41] Il mal di testa è l’effetto avverso più comune, che di solito si manifesta all’inizio del trattamento con alitretinoina e in molti casi si attenua dopo 1-2 settimane. [2,17] Altri possibili effetti collaterali includono un aumento dei livelli plasmatici di colesterolo e trigliceridi e una diminuzione dei parametri di funzionalità tiroidea, per cui questi parametri devono essere monitorati durante il trattamento e, se necessario, devono essere prese delle contromisure. Come altri principi attivi della classe dei retinoidi, l’alitretinoina è anche teratogena, il che significa che sono indicate misure contraccettive sicure e test di gravidanza regolari prima, durante e per un mese dopo la fine del trattamento nelle donne in età fertile [2].I glucocorticoidi orali (per un massimo di tre settimane, a partire da 0,5 mg/kg/die), l’acitretina, la ciclosporina, l’azatioprina e il metotrexato sono talvolta utilizzati off-label [2]. L’acitretina è anche un retinoide e quindi teratogeno. Il trattamento con ciclosporina richiede un attento monitoraggio, in quanto può essere associato a eventi avversi potenzialmente gravi. Nel complesso, c’è una grande necessità di alternative terapeutiche ben tollerate e prive di steroidi, che possano essere utilizzate anche a lungo termine.
Nuove scoperte sugli effetti di diversi principi attivi in diversi sottogruppi di pazienti CHE possono aiutare a ottimizzare le opzioni di trattamento [4]. Ciò richiede ulteriori dati provenienti da studi ben controllati. [2,4] Un’ipotesi, ad esempio, è che le forme di CHE innescate da Th2 mostrino una buona risposta alle terapie mirate a Th2, come dupilumab o tralokinumab. Oltre ai biologici, anche gli inibitori della JAK (in forma orale o topica) sono attualmente oggetto di ricerca.
L’intervista riassume ulteriori spiegazioni sulla gestione della CHE.
Eczema cronico delle mani in un contesto socio-occupazionale
[2,42,43]L’eczema delle mani come malattia cutanea professionale, ossia i sintomi scatenati o esacerbati dall’esposizione sul posto di lavoro, è molto diffuso. [44] Le statistiche degli assicuratori infortuni svizzeri mostrano che circa una malattia professionale riconosciuta su sei è associata a una malattia della pelle** . [45] L’eczema da contatto rappresenta circa il 90% delle malattie cutanee professionali riconosciute. [42] In termini di eziologia dell’eczema della mano professionale, i sottotipi irritanti e allergici sono i più comuni. [23,46,47] La predisposizione atopica è il fattore predisponente più noto e importante e si riscontra in un terzo-metà dei casi di eczema della mano professionale.** Stato delle informazioni 07.10.2024
[23]I fattori scatenanti comuni della dermatite da contatto irritante sono l’esposizione a lavori umidi, alimenti, guanti o oli, dove l’indice di gravità dell’eczema della mano influenza l’incidenza della dermatite da contatto irritante con la durata e l’intensità dell’esposizione. [23] Le possibili cause della dermatite allergica da contatto includono l’esposizione ad allergeni come il cromato, il nichel, i biocidi e le sostanze chimiche della gomma. [23] Non è raro che sia presente una combinazione di fattori irritanti, allergici ed endogeni, il che spiega sia il decorso cronico che la risposta spesso insoddisfacente alla terapia. [48]Alcuni gruppi professionali sono associati a un rischio maggiore di sviluppare l’eczema alle mani, tra cui :- Occupazioni di lavoro umido (parrucchieri, addetti alle pulizie, operatori sanitari, metalmeccanici, odontotecnici)
- Occupazioni con un’esposizione più mista nell’industria alimentare (panettieri, macellai)
- [49–51]Fioristi, cassieri, galvanizzatori, operatori di macchine e impiegati nell’edilizia e nel trattamento delle superfici metalliche.
Messaggi da portare a casa
- L’eczema della mano (HE) e soprattutto l’eczema cronico della mano (CHE) sono molto stressanti per chi ne è affetto e sono associati a una ridotta qualità di vita.
- La linea guida s2k aggiornata nel 2023, che si basa sull’attuale linea guida ESCD, fornisce una panoramica completa delle raccomandazioni basate sull’evidenza per la diagnosi e il trattamento dell’eczema della mano (HE)/eczema cronico della mano (CHE).
- Da un punto di vista eziologico, la HE/CHE è classificata come dermatite allergica da contatto, dermatite irritante da contatto, eczema atopico delle mani e dermatite proteica da contatto, con forme miste che si verificano frequentemente.
- La linea guida raccomanda un regime di terapia graduale per il trattamento di HE/CHE. Le TCS sono considerate una terapia di “prima linea”. L’unico agente terapeutico sistemico approvato per la forma grave è attualmente l’alitretinoina. Attualmente sono in fase di ricerca diversi biologici e inibitori della JAK.
- L’HE/CHE ha un’elevata importanza socio-sanitaria. L’eczema professionale delle mani è diffuso in alcuni gruppi professionali. In Svizzera, i dipendenti devono segnalare l’HE/CHE professionale alla SUVA o a un’assicurazione privata contro gli infortuni.
Letteratura:
- Quaade AS, et al: Prevalenza, incidenza e gravità dell’eczema della mano nella popolazione generale – una revisione sistematica e una meta-analisi. Dermatite da contatto 2021; 84(6): 361-374.
- Linea guida S2k “Diagnosi, prevenzione e terapia dell’eczema della mano”, registro AWMF n.: 013-053, stato: 23/02/2023, valido fino al 22/02/2028.
- Thyssen J, et al: Linee guida per la diagnosi, la prevenzione e il trattamento dell’eczema della mano. Dermatite da contatto 2022; 86(5): 357-378.
- “Paesaggio assistenziale per l’eczema cronico della mano: status quo, sfide e dermatologia professionale?”, Prof. Dr Christoph Skudlik, formazione avanzata, www.cme-kurs.de/kurse/chronisches-handekzem-status-quo-herausforderungen-berufsdermatologie-2,(ultimo accesso 03.10.2024).
- Nørreslet LB, et al: Impatto dell’eczema della mano sulla qualità della vita: aree metropolitane contro aree non metropolitane. Dermatite da contatto 2018; 78(5): 348-354.
- Silverberg JI, et al: Linee guida per l’eczema cronico delle mani di un gruppo di esperti dell’International Eczema Council. Dermatite 2021;32(5): 319-326.
- Quaade AS, et al: Eczema cronico delle mani: una malattia prevalente nella popolazione generale associata a una ridotta qualità di vita e a misure di salute generale scadenti. Dermatite da contatto 2023; 89(6): 453-463.
- Cvetkovski RS, et al: Qualità della vita e depressione in una popolazione di pazienti affetti da eczema della mano di origine professionale. Dermatite da contatto. 2006; 54: 106-111.
- Moberg C, Alderling M, Meding B: Eczema delle mani e qualità della vita: uno studio basato sulla popolazione, studio del 2009. BJD 2009; 161(2): 397-403.
- Agner T, et al: Gravità dell’eczema della mano e qualità della vita: uno studio trasversale, multicentrico di pazienti con eczema della mano. Dermatite da contatto 2008; 59: 43-47.
- Marron SE, et al: Il peso psicosociale dell’eczema della mano: dati di uno studio multicentrico dermatologico europeo. Dermatite da contatto 2018; 78: 406-412.
- Grant L, et al: Sviluppo di un modello concettuale di eczema cronico della mano (CHE) basato su interviste qualitative con pazienti e dermatologi esperti. Adv Ther 2020; 37(2): 692-706.
- [Pathogenesis of hand eczema]Molin S: Patogenesi dell’eczema della mano . Dermatologo 2019; 70(10): 755-759.
- Diepgen TL, et al: Linea guida sulla gestione dell’eczema della mano Codice ICD 10: L20. L23. L24. L25. L30. JDDG 2009; 7 Suppl 3: S1-16.
- Agner T, et al. : Classificazione dell’eczema della mano. JEADV 2015; 29: 2417-2422.
- Agner T, Elsner P. Eczema della mano: epidemiologia, prognosi e prevenzione. JEADV 2020; 34 Suppl 1: 4-12.
- Menné T, et al: Linee guida sull’eczema della mano basate sulle linee guida danesi per la diagnosi e il trattamento dell’eczema della mano. Dermatite da contatto 2011; 65: 3-12.
- Molin S, et al: Diagnosi dell’eczema cronico delle mani mediante un algoritmo: uno strumento di classificazione nella pratica clinica. Clin Exp Dermatol 2011; 36: 595-601.
- Lerbaek A, et al: L’ereditabilità dell’eczema delle mani non è spiegata dalla comorbilità con la dermatite atopica. J Invest Dermatol 2007; 127: 1632-1640.
- Agner T, et al: Fattori associati all’eczema combinato di mani e piedi. JEADV 2017; 31: 828-832.
- Mahler V: Dermatite della mano – diagnosi differenziali, diagnosi e opzioni di trattamento. JDDG 2016; 14: 7-26; quiz 27-8.
- Antonov D, Schliemann S, Elsner P: Dermatite della mano: una revisione delle caratteristiche cliniche, della prevenzione e del trattamento. Am J Clin Dermatol 2015; 16: 257-270.
- Herloch V, Elsner P. La (nuova) malattia professionale n. 5101: “Malattie cutanee gravi o ricorrenti”. JDDG 2021 maggio; 19(5):720-742. https://onlinelibrary.wiley.com/doi/10.1111/ddg.14537_g.
- Dickel H. Allergie professionali eccezionali causate da alimenti di origine animale. Il dermatologo. 2021; 72: 493-501.
- Haslund P, et al: Staphylococcus aureus e gravità dell’eczema della mano. Br J Dermatol. 2009; 161: 772-777.
- Wiegand C, et al: I metodi diagnostici classici in micologia sono ancora lo stato dell’arte? JDDG 2016; 14: 490-494.
- Fatahzadeh M, Schwartz RA: Infezioni da virus herpes simplex umano: epidemiologia, patogenesi, sintomatologia, diagnosi e gestione. JAAD 2007; 57: 737-763.
- Quaranta M, et al: L’analisi dell’espressione genomica intraindividuale rivela una firma molecolare specifica della psoriasi e dell’eczema. Sci Transl Med 2014; 6: 244ra90.
- Garzorz-Stark N, et al: Un nuovo classificatore molecolare di malattia per la psoriasi e l’eczema. Exp Dermatol 2016; 25: 767-774.
- Sølberg JBK, et al: Il trascrittoma dell’eczema della mano valutato mediante stripping del nastro adesivo. Dermatite da contatto 2022; 86: 71-79.
- Sølberg JBK, et al: Il proteoma dell’eczema della mano valutato mediante stripping del nastro adesivo. J Invest Dermatol 2023 Aug; 143(8): 1559-1568.e5.
- Coenraads PJ, et al: Costruzione e validazione di una guida fotografica per valutare la gravità della dermatite cronica della mano. BJD 2005; 152: 296-301.
- Held E, et al: L’indice di gravità dell’eczema della mano (HECSI): un sistema di punteggio per la valutazione clinica dell’eczema della mano. Uno studio sull’affidabilità inter- e intra-osservatore. BJD 2005; 152(2): 302-307.
- Weistenhöfer W, et al: Una panoramica dei punteggi cutanei utilizzati per quantificare l’eczema della mano: un aggiornamento critico secondo i criteri della medicina basata sull’evidenza. BJD 2010; 162(2): 239-250.
- Rönsch H, et al: Quali esiti sono stati misurati negli studi sull’eczema della mano? Una revisione sistematica. Dermatite da contatto 2019; 80(4): 204-207.
- Williams C, et al: Uno studio randomizzato in doppio cieco per valutare l’efficacia di diversi idratanti nel prevenire la dermatite indotta dal lavaggio delle mani per simulare l’uso dell’assistenza sanitaria. BJD 2010; 162: 1088-1092.
- De Paépe K, et al: Effetti benefici di una crema idratante testata per la tolleranza cutanea sulla funzione barriera nella dermatite da contatto irritante e allergica provocata sperimentalmente. Dermatite da contatto 2001; 44: 337-343.
- Elsner P, Agner T: Eczema della mano: trattamento. JEADV 2020 Jan; 34 Suppl 1: 13-21.
- Berndt U, et al: Ruolo del punteggio dell’atopia e delle singole caratteristiche atopiche come fattori di rischio per lo sviluppo dell’eczema della mano nei lavoratori metalmeccanici in formazione. BJD 1999; 140: 922-924.
- Lee GR, et al: Terapie attuali ed emergenti per l’eczema della mano. Dermatol Ther 2019; 32(3): e12840.
- Bissonnette R, et al: Successo del trattamento con alitretinoina in pazienti con eczema cronico delle mani recidivato. BJD 2010; 162: 420-426.
- Elsner P, Schliemann S. Trattamento secondo uno schema graduale. Dtsch Dermatolog 2023;71(1):44-55.
- Skudlik C, John SM: Dermatosi professionali. In: Plewig G et al (eds). Braun-Falco’s Dermatology. Springer, Berlin Heidelberg 2022: 539-549.
- “Le malattie della pelle sul lavoro sono più comuni di quanto si pensi”, www.suva.ch/de-ch/praevention/nach-gefahren/gefaehrliche-materialien-strahlungen-und-situationen/hautschutz-am-arbeitsplatz/berufliche-hautkrankheiten-frueh-erkennen,(ultimo accesso 07.10.2024).
- “Eczema cronico delle mani”, informazioni per il paziente.
Ospedale Universitario di Zurigo, Dipartimento di Dermatologia, www.usz.ch/app/uploads/2020/ 07/A5_BR_Handekzem_Digital-23.9.2019.pdf, (ultimo accesso 07.10.2024). - Hogan DJ, Dannaker CJ, Maibach HI: La prognosi della dermatite da contatto. JAAD 1990; 23(2 Pt 1): 300-307.
- Coenraads PJ, Diepgen TL: Rischio di eczema alle mani nei dipendenti con dermatite atopica passata o presente. Int Arch Occup Environ Health 1998; 71(1): 7-13.
- Alfonso JH, et al: Standard minimi di prevenzione, diagnosi e trattamento delle malattie cutanee professionali e legate al lavoro in Europa – documento di posizione dell’azione COST StanDerm (TD 1206). JEADV 2017; 31 Suppl 4: 31-43.
- Vindenes HK, et al: Prevalenza e fattori di rischio legati al lavoro per l’eczema delle mani in una popolazione generale norvegese (The HUNT Study). Dermatite da contatto 2017; 77: 214-223.
- Lukács J, Schliemann S, Elsner P: Associazione tra fumo e dermatite alle mani – una revisione sistematica e una meta-analisi. JEADV 2015; 29: 1280-1284.
- Bauer A, et al: [Allergie da contatto nella forza lavoro tedesca: dati della rete IVDK dal 2003-2013]. Dermatologo 2015; 66: 652-664.
- Diepgen TL, et al: Classificazione dell’eczema della mano: uno studio trasversale e multicentrico sull’eziologia e la morfologia dell’eczema della mano. BJD 2009; 160: 353-358.
- “Protezione della pelle: come evitare lesioni e malattie della pelle”, www.suva.ch/hautschutz,(ultimo accesso 07.10.2024).
- Ruff SMD, et al: L’associazione tra dermatite atopica ed eczema della mano: una revisione sistematica e una meta-analisi. BJD 2018; 178: 879-888.
- Heede NG, et al: Fattori predittivi dell’eczema della mano auto-riferito nei danesi adulti: uno studio di coorte basato sulla popolazione con un follow-up di 5 anni. BJD 2016; 175: 287-295.
- Lund T, et al: Rischio di eczema alle mani correlato al lavoro in relazione all’esposizione al lavoro umido. Scand J Work Environ Health 2020; 46: 437-445.
- [Criteria of atopic skin diathesis]Diepgen TL, Fartasch M, Hornstein OP: Criteri per la valutazione della diatesi cutanea atopica. . Dermatosi nella professione e nell’ambiente 1991; 39: 79-83.
- Diepgen TL, Sauerbrei W, Fartasch M: Sviluppo e validazione di punteggi diagnostici per la dermatite atopica che incorporano criteri di qualità dei dati e utilità pratica. J Clin Epidemiol 1996; 49: 1031-1038.
- Molin S, Ruzicka T, Herzinger T: Il fumo è associato all’eczema combinato allergico e irritante delle mani, alle allergie da contatto e all’iperidrosi. JEADV 2015; 29: 2483-2486.
PRATICA DERMATOLOGICA 2024; 34(5): 4-12