La sindrome di Takotsubo è un’importante diagnosi differenziale nei pazienti con sindrome coronarica acuta ed è associata a un rischio significativo di complicazioni pericolose per la vita. Colpisce soprattutto le donne in postmenopausa e spesso c’è un evento scatenante precedente. La prognosi è paragonabile a quella di un attacco cardiaco acuto.
La sindrome di Takotsubo è un’importante diagnosi differenziale nei pazienti con sindrome coronarica acuta ed è associata a un rischio significativo di complicazioni pericolose per la vita. Gli aspetti essenziali della malattia sono riassunti in questo articolo.
La sindrome di Takotsubo (TTS) è caratterizzata da una disfunzione ventricolare sinistra acuta ma completamente reversibile, non dovuta a una stenosi coronarica significativa [1]. Caratteristica è l’impressionante distribuzione delle anomalie del movimento della parete con un “palloncino” regionale del ventricolo sinistro [1–3]. La malattia è stata descritta per la prima volta in Giappone nel 1990. Sono seguite serie di casi dall’Europa e dal Nord America, più di dieci anni dopo la prima descrizione. Di conseguenza, la consapevolezza e l’interesse per la TTS sono aumentati, portando a un incremento significativo degli articoli scientifici negli ultimi anni. Sebbene il termine TTS sia ormai consolidato, in letteratura si trovano ancora termini precedenti come “cardiomiopatia di Takotsubo”, “sindrome del cuore spezzato”, “sindrome del palloncino apicale” o “cardiomiopatia da stress”.
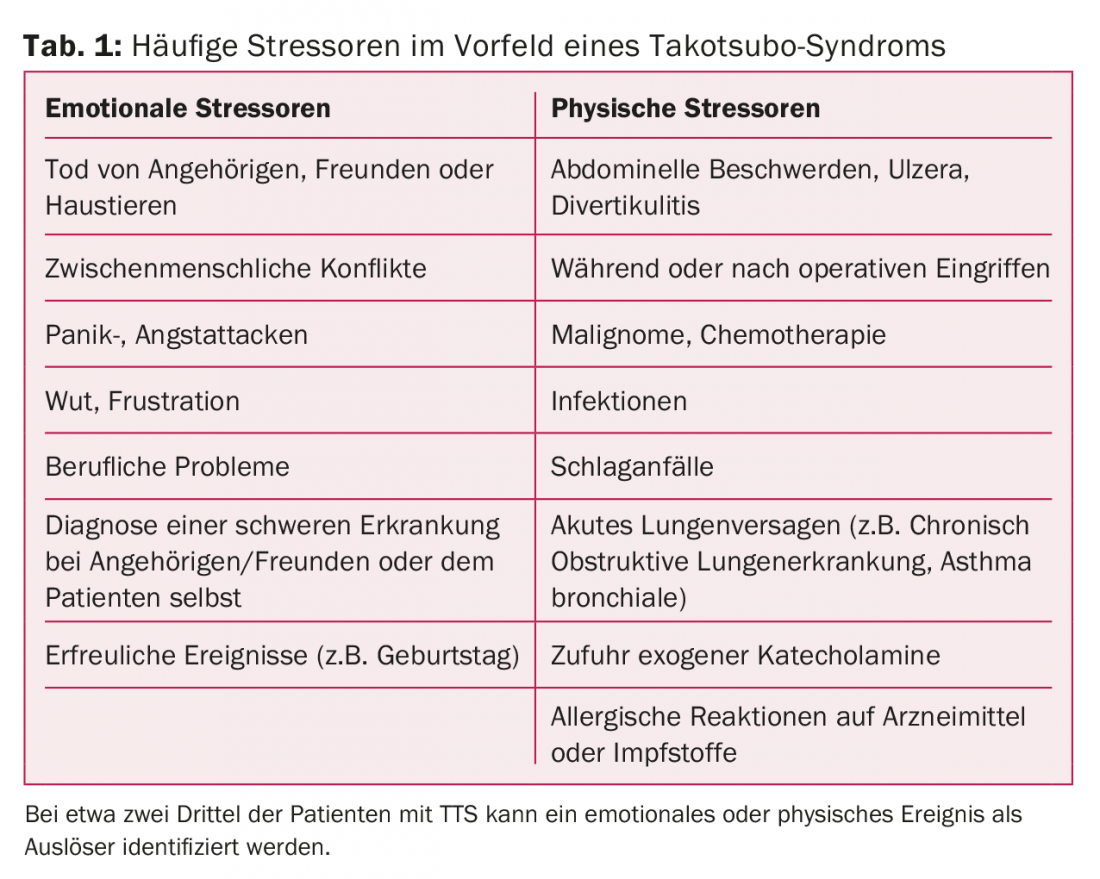
I pazienti con TTS presentano tipicamente sintomi di angina pectoris e/o dispnea e sono quindi indistinguibili dai pazienti con sindrome coronarica acuta (SCA) sulla base dei sintomi [1,2]. Si presume che circa il 2% di tutti i pazienti i cui sintomi clinici iniziali indicano un’ACS soffra di TTS. Le donne sono colpite molto più frequentemente degli uomini [1–3]. In alcuni collettivi, la percentuale di donne supera il 90%, e le donne in postmenopausa sono particolarmente a rischio di TTS. Una caratteristica particolare della TTS è un evento precipitante nel periodo precedente l’episodio, che può essere riscontrato in circa due terzi dei pazienti [1–3]. Questo fattore di stress può essere di natura sia fisica che emotiva, per cui anche eventi piacevoli possono provocare TTS (Tab. 1).
Chiarimenti diagnostici
A causa della presentazione clinica dei pazienti con TTS, la registrazione di un ECG è il primo passo nel work-up diagnostico differenziale. In questo caso, come nei pazienti con ACS, sono possibili elevazioni del segmento ST, depressioni del segmento ST o negativizzazioni della T [1]. Tuttavia, i cambiamenti possono anche essere aspecifici e un ECG non rilevante non esclude la TTS. In alcuni collettivi, i pazienti hanno mostrato cambiamenti periodici dell’ECG con innalzamenti iniziali del segmento ST seguiti da negativizzazioni del T e prolungamento del QT nella fase subacuta.

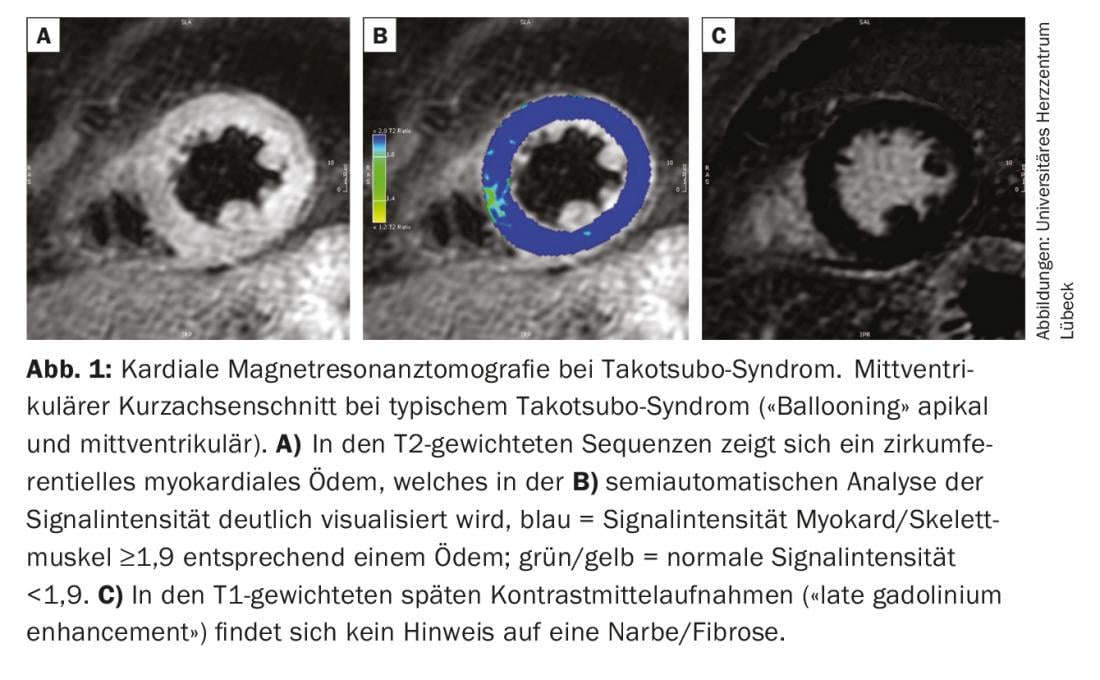
I biomarcatori cardiaci (troponina, creatinchinasi) possono essere moderatamente elevati nel contesto della TTS, con livelli massimi di solito significativamente inferiori rispetto ai pazienti con infarto miocardico acuto [1]. Al contrario, i pazienti con TTS hanno spesso concentrazioni significativamente più elevate di peptidi natriuretici. Tuttavia, una differenziazione affidabile tra un TTS e un ACS non è possibile nemmeno sulla base dei parametri chimici di laboratorio. Per questo, è assolutamente necessaria l’esecuzione di un’angiografia coronarica. A differenza dell’ACS, nei pazienti con TTS non si trovano stenosi coronariche che possano spiegare l’entità dei disturbi cinetici [1]. La diagnosi è solitamente guidata dalla visualizzazione delle caratteristiche anomalie del movimento della parete del ventricolo sinistro mediante lavocardiografia o l’ecocardiografia. I criteri necessari per confermare la TTS sono stati stabiliti in una dichiarazione della Società Europea di Cardiologia e sono riassunti nella tabella 2 [1]. Poiché la reversibilità della disfunzione ventricolare sinistra fa esplicitamente parte della definizione, la diagnosi può essere fatta in modo definitivo solo con la documentazione di un ritorno alla normale funzione sistolica. Tuttavia, questo potrebbe richiedere alcune settimane. La risonanza magnetica cardiaca fornisce importanti informazioni aggiuntive per confermare la diagnosi già nella fase acuta. Nel caso della TTS, questo spesso mostra un edema miocardico regionale con segni di infiammazione diffusa senza evidenza di danno irreversibile sotto forma di fibrosi o necrosi (Fig. 1) [2]. La risonanza magnetica fornisce quindi importanti informazioni diagnostiche differenziali per differenziare l’infarto miocardico con lisi spontanea o la miocardite e dovrebbe quindi essere eseguita in tutti i pazienti con TTS dubbia, se esiste la possibilità.
Forme di sindrome di Takotsubo
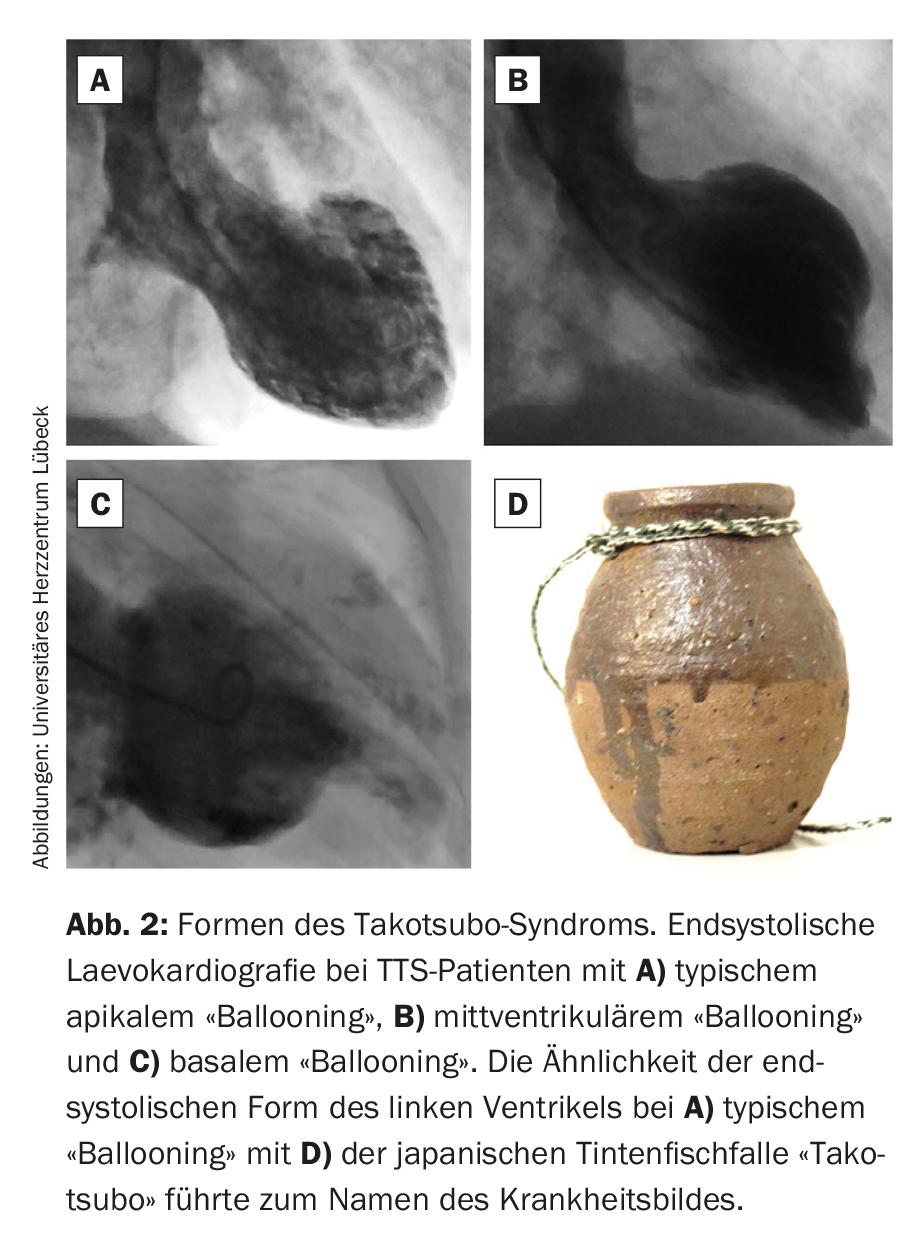
In base alla distribuzione dei disturbi cinetici del ventricolo sinistro, si distinguono tre forme principali di TTS (Fig. 2). La forma classica, che è la più comune (circa il 75%), è caratterizzata da ipercontrattilità basale con acinesia midventricolare e apicale (tipico “ballooning” apicale). Il contorno dell’estremità ricorda al primo descrittore una trappola per polpi giapponese a forma di vaso con fondo rotondo e collo corto (“takotsubo”). Questo ha portato al nome della malattia. Nelle forme atipiche di TTS, le sezioni medio-ventricolari (“ballooning” medio-ventricolare, circa il 20% dei casi di TTS) o basali (“ballooning” basale, circa il 5% dei casi di TTS) sono ipo- o acinetiche. Inoltre, recentemente è stata descritta una forma focale molto rara di TTS [3]. Tuttavia, a causa della sua estensione non circolare, questa differisce fondamentalmente dalle forme stabilite e richiede assolutamente un preciso chiarimento diagnostico differenziale mediante risonanza magnetica. Oltre al ventricolo sinistro, anche il ventricolo destro è interessato da disturbi cinetici in circa un terzo dei pazienti con TTS, e sono state descritte anche forme isolate del ventricolo destro [1,2].
Fisiopatologia
Sono state avanzate numerose teorie sulla patogenesi della TTS. Tuttavia, nonostante i crescenti sforzi scientifici, i meccanismi sottostanti non sono ancora stati chiariti in modo definitivo. L’osservazione di fattori di stress scatenanti in un gran numero di pazienti ha portato all’ipotesi che l’aumento dell’attività del sistema nervoso simpatico e gli elevati livelli di catecolamine possano giocare un ruolo di primo piano nella fisiopatologia [4]. Questa teoria è stata supportata dalla dimostrazione di un aumento dei livelli di catecolamine nel plasma dei pazienti con TTS, dall’osservazione della disfunzione ventricolare sinistra dopo la somministrazione esterna di catecolamine e nei pazienti con tumori che producono catecolamine e da cambiamenti morfologici negli esami istologici che erano paragonabili agli effetti cardiotossici noti delle catecolamine. Tuttavia, dopo che gli eventi scatenanti e i livelli elevati di catecolamine non sono stati riscontrati in tutti i pazienti con TTS, sono sorti dubbi anche su questo modello fisiopatologico. Inoltre, i livelli di catecolamina elevati a livello sistemico non forniscono una spiegazione per l’impressionante distribuzione delle anomalie del movimento della parete con un occasionale coinvolgimento del ventricolo destro.
Un concetto alternativo vede la causa principale della TTS nei disturbi microcircolatori coronarici, che sono stati dimostrati in diversi studi su pazienti con TTS utilizzando un’ampia gamma di metodi. Quindi, mentre la presenza di disturbi microcircolatori nel contesto della TTS è ampiamente indiscussa, rimane poco chiaro se il flusso coronarico ridotto sia causale per la malattia o sia un fenomeno secondario dovuto alla disfunzione ventricolare sinistra. Studi recenti indicano anche una possibile predisposizione genetica per l’insorgenza della TTS [5]. Tuttavia, per questo sono necessari ulteriori studi su grandi gruppi di pazienti. A causa della sua prevalenza nelle donne in postmenopausa, anche la possibile influenza degli estrogeni è oggetto di ricerca scientifica. Altri concetti fisiopatologici postulati, come l’ostruzione del tratto di deflusso del ventricolo sinistro, il vasospasmo coronarico, il bridging muscolare o la rottura della placca con lisi spontanea del trombo, sono stati confutati negli studi o sembrano molto improbabili a causa della bassa prevalenza nei pazienti con TTS [6].
Terapia
Poiché non esistono raccomandazioni basate sull’evidenza riguardo alla terapia per i pazienti con TTS, le decisioni sul trattamento vengono prese individualmente. Nella fase acuta della malattia, l’attenzione si concentra sul monitoraggio cardiovascolare continuo e sulla gestione di eventuali complicazioni [1]. Nella maggior parte dei casi, la terapia dell’insufficienza cardiaca viene iniziata in base ai sintomi clinici (ACE-inibitori, betabloccanti, diuretici se necessario). Durante il corso, la normalizzazione della funzione ventricolare sinistra e i cambiamenti dell’ECG sono documentati da controlli regolari. È necessario un costante adeguamento della terapia farmacologica alla clinica attuale.
Previsioni
Grazie alla completa regressione dei disturbi cinetici del ventricolo sinistro, i pazienti dopo la TTS avevano inizialmente una buona prognosi. Tuttavia, questa ipotesi è stata confutata da diversi studi negli ultimi anni. Questi mostrano tassi di mortalità a breve e a lungo termine simili o addirittura superiori dopo la TTS rispetto ai pazienti con infarto miocardico acuto [3,7,8]. Possono verificarsi complicazioni gravi, soprattutto durante la fase acuta della malattia. Questi includono, tra gli altri, l’insufficienza cardiaca grave con edema polmonare fino allo shock cardiogeno o alle aritmie cardiache pericolose per la vita [9,10]. Il rischio di aritmie non deve essere sottovalutato nemmeno nella fase subacuta, fino alla completa normalizzazione della funzione ventricolare sinistra e dei cambiamenti dell’ECG (soprattutto un tempo QT eventualmente prolungato). Nel decorso a lungo termine, anche le malattie concomitanti non cardiovascolari (ad esempio i tumori maligni) contribuiscono in modo decisivo alla prognosi [11]. Per la valutazione prognostica sono stati identificati numerosi fattori di rischio per gli eventi avversi [1,7]. Questi includono l’età, il sesso maschile, i fattori di stress fisico, l’entità della disfunzione ventricolare sinistra e il coinvolgimento del ventricolo destro. Il tasso di recidiva dopo un episodio di TTS è tra il 5-10%. È interessante notare che, in caso di episodi ricorrenti di TTS, un paziente può mostrare diverse forme di “palloncino”.
Messaggi da portare a casa
- La TTS è un’importante diagnosi differenziale nei pazienti con sospetta sindrome coronarica acuta senza stenosi coronariche causali e viene diagnosticata utilizzando criteri specifici.
- Colpisce soprattutto le donne in postmenopausa e spesso c’è un evento scatenante precedente.
- La risonanza magnetica cardiaca fornisce informazioni aggiuntive preziose per confermare la diagnosi.
- L’aumento dell’attività simpatica e i livelli elevati di catecolamine, i disturbi microcircolatori coronarici e la predisposizione genetica sembrano svolgere un ruolo fisiopatologico. Tuttavia, i meccanismi esatti della malattia non sono stati chiariti in modo definitivo.
- Nonostante la completa normalizzazione della funzione ventricolare sinistra, la prognosi dopo la TTS è paragonabile a quella dopo un infarto miocardico acuto.
Letteratura:
- Lyon AR, et al: Stato attuale delle conoscenze sulla sindrome di Takotsubo: una presa di posizione della Taskforce sulla sindrome di Takotsubo dell’Associazione per lo Scompenso Cardiaco della Società Europea di Cardiologia. Eur J Heart Fail 2016; 18: 8-27.
- Eitel I, et al: Caratteristiche cliniche e risultati della risonanza magnetica cardiovascolare nella cardiomiopatia da stress (takotsubo). JAMA 2011; 306: 277-286.
- Templin C, et al: Caratteristiche cliniche ed esiti della cardiomiopatia Takotsubo (da stress). N Engl J Med 2015; 373: 929-938.
- Wittstein IS, et al: Caratteristiche neuroumorali dello stordimento miocardico dovuto a uno stress emotivo improvviso. N Engl J Med 2005; 352: 539-548.
- Eitel I, et al: Studio di associazione genome-wide nella sindrome di takotsubo – Risultati preliminari e direzioni future. Int J Cardiol 2017; 236: 335-339.
- Eitel I, et al: Tomografia a coerenza ottica per valutare il carico e la morfologia della placca nei pazienti con sindrome di Takotsubo. J Am Heart Assoc 2016; 5(12). pii: e004474.
- Stiermaier T, et al: Eccesso di mortalità a lungo termine nella cardiomiopatia di takotsubo: predittori, cause e conseguenze cliniche. Eur J Heart Fail 2016; 18: 650-656.
- Redfors B, et al: La mortalità nella sindrome di takotsubo è simile alla mortalità nell’infarto miocardico – Un rapporto del registro SWEDEHEART. Int J Cardiol 2015; 185: 282-289.
- Stiermaier T, et al: Prevalenza e significato clinico delle aritmie pericolose per la vita nella cardiomiopatia Takotsubo. J Am Coll Cardiol 2015; 65: 2148-2150.
- Stiermaier T, et al: Incidenza, determinanti e rilevanza prognostica dello shock cardiogeno nei pazienti con cardiomiopatia Takotsubo. Eur Heart J Acute Cardiovasc Care 2016; 5: 489-496.
- Moller C, et al.: Prevalenza e impatto prognostico a lungo termine della malignità nei pazienti con sindrome di Takotsubo. Eur J Heart Fail 2017: 10.1002/ejhf.868. [Epub ahead of print].
CARDIOVASC 2018; 17(1): 4-7











