La cardiopatia multivalvolare è una condizione comune la cui incidenza continuerà ad aumentare a causa del cambiamento demografico. La combinazione di stenosi aortica e rigurgito mitralico è la più comune. La collaborazione di cardiologi e cardiochirurghi nel team cardiaco gioca un ruolo decisivo nel trattamento.
La cardiopatia multivolare (“MVD”) si riferisce alla combinazione di una malattia valvolare (stenosi o insufficienza) in due o più valvole cardiache [1]. Ha un’alta prevalenza. Nell’Euro Heart Survey, che ha raccolto i dati di oltre 5000 pazienti in 25 Paesi, il 20,2% dei pazienti con cardiopatia valvolare nativa aveva la MVD [2]. L’età media dei pazienti era di 64 anni e l’83,6% era di sesso maschile. Negli studi PARTNER, circa il 20% dei pazienti con stenosi aortica grave (SA) aveva un concomitante rigurgito mitralico da moderato a grave (MI) [3]. Per molto tempo, la maggior parte delle MVD era di origine reumatica [4]. Attualmente, a causa della diminuzione dell’incidenza della febbre reumatica da un lato e dell’aumento dell’invecchiamento della popolazione dall’altro, una percentuale crescente di cardiopatia valvolare degenerativa sta emergendo come causa di MVD. Nell’Euro Heart Survey, la degenerazione è stata chiaramente l’eziologia più comune, con l’82% di AS e il 61% di MI [5].
Fisiopatologia
L’espressione clinica della MVD dipende da molti fattori e può essere molto complessa. Questi includono la gravità di ciascun difetto valvolare, la combinazione di valvole interessate, il tipo di malattia valvolare (primaria o secondaria), gli effetti emodinamici e i meccanismi di compensazione ventricolare. La gravità e i sintomi clinici possono variare se l’emodinamica cambia o se viene trattato uno dei difetti valvolari. Questa fisiopatologia complessa e dinamica rende la diagnosi e il trattamento della MVD molto impegnativi.
La SA e la MI si influenzano a vicenda e possono, tra l’altro, aumentare gli effetti emodinamici dell’altro difetto valvolare.
L’AS porta a un aumento del postcarico e alla successiva ipertrofia del ventricolo sinistro. Il carico di pressione del ventricolo sinistro può portare alla disfunzione sistolica, alla dilatazione dell’anulus della valvola mitrale e quindi alla MI funzionale (secondaria) [6]. Il carico di pressione di un AS può esacerbare una MI esistente. La SA si presenta spesso in combinazione con la cardiopatia coronarica (CHD), perché entrambe sono dovute agli stessi processi aterosclerotici sistemici. Il verificarsi di un MI funzionale con una causa ischemica dovuta a CHD è quindi un’altra genesi [7]. In questo caso, la funzione della valvola è compromessa dalla disfunzione dei muscoli papillari e delle sezioni miocardiche adiacenti. Inoltre, può naturalmente verificarsi una combinazione di AS e MI degenerativa.
La manifestazione clinica dell’AS può essere intensificata da un MI concomitante. L’aumento della resistenza all’eiezione dovuta alla SA favorisce il reflusso sistolico attraverso la valvola mitrale che perde [8]. Questo riduce ulteriormente il volume di sangue espulso anteriormente e aumenta il cedimento in avanti del ventricolo sinistro. L’MI provoca uno stato di basso flusso sulla valvola aortica [6]. La fibrillazione atriale si verifica spesso in combinazione con la MI, che può peggiorare i sintomi clinici della SA, perché la mancanza di contrazione atriale sincrona e la frequenza cardiaca elevata riducono il riempimento diastolico dell’LV. La fibrillazione atriale è mal tollerata dai pazienti con SA, spesso portando a uno scompenso. Anche senza la presenza di MI, la fibrillazione atriale comporta un aumento della mortalità nei pazienti con SA [9].
Diagnostica
La diagnosi e la valutazione delle valvole cardiache nella MVD sono significativamente più difficili a causa dell’emodinamica alterata [6]. All’esame clinico, l’auscultazione può essere interpretata in modo errato perché i suoni cardiaci sono alterati nei tempi e nell’intensità. Anche altri segni, come la curva del polso, possono presentarsi come atipici per il particolare difetto valvolare.
Ecocardiografia: lo strumento diagnostico più importante per valutare le valvole cardiache è l’ecocardiografia. Questo dovrebbe includere la quantificazione della stenosi o dell’insufficienza e la valutazione dell’anatomia e della funzione della valvola. Inoltre, deve essere eseguita una valutazione del ventricolo destro e sinistro e deve essere mostrato l’effetto dei difetti valvolari sull’emodinamica [10]. Va notato che molti dei parametri di misurazione comunemente utilizzati per valutare le valvole cardiache sono stati convalidati solo in difetti valvolari isolati. In generale, l’emodinamica alterata deve essere presa in considerazione nella diagnosi ecocardiografica di MVD [1]. Le attuali linee guida della Società Europea di Cardiologia (ESC) sottolineano che le diverse misurazioni ecocardiografiche dovrebbero essere combinate per considerare anche l’interazione tra i difetti valvolari [11].
Nella valutazione ecocardiografica dell’AS, la MI può favorire uno stato di basso flusso/basso gradiente, perché il flusso di insufficienza esistente riduce il gradiente attraverso la valvola aortica. Questo complica la quantificazione della SA e può portare a una sottostima della gravità della SA (Fig. 1) [12]. Inoltre, c’è il rischio che la misurazione Doppler cw della SA catturi il getto di insufficienza della valvola mitrale. Questo porterebbe a una sovrastima dell’AS.
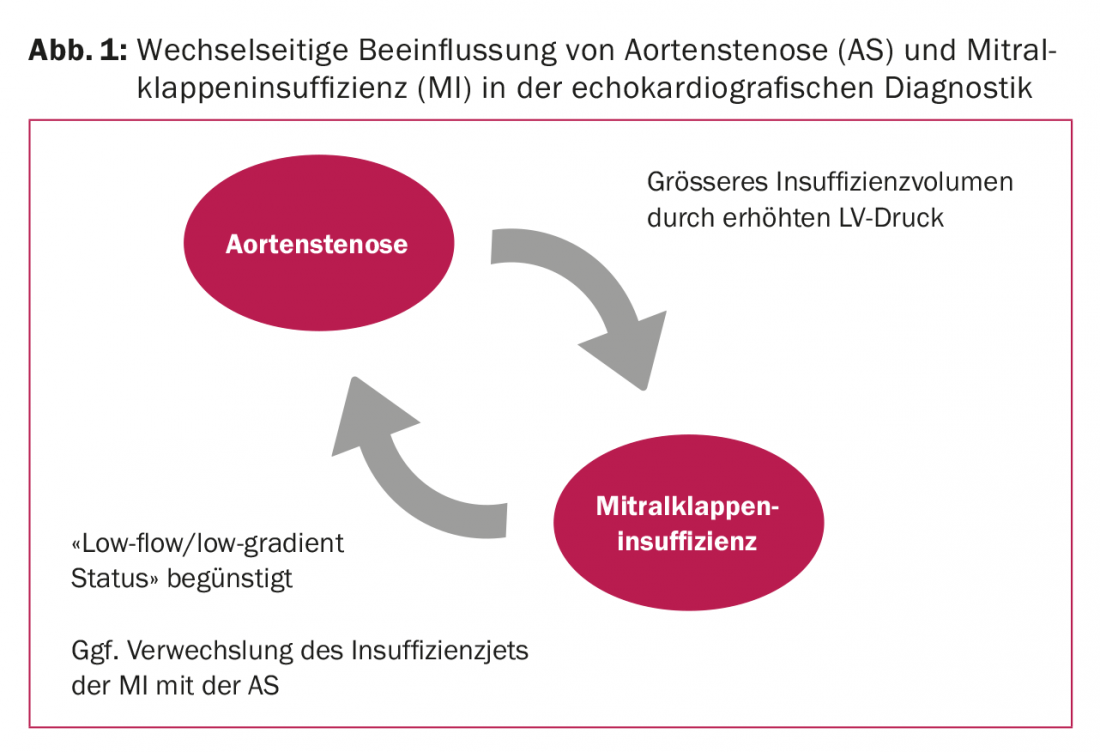
A causa dell’aumento della pressione ventricolare sinistra nella SA, il volume dell’insufficienza sulla valvola mitrale aumenta ed è sproporzionatamente alto rispetto all’area dell’orifizio rigurgitante effettivo (ERO). Il volume di insufficienza mostra il carico emodinamico e spesso si correla con i sintomi clinici del paziente. Tuttavia, l’ERO dovrebbe essere utilizzato per valutare la valvola mitrale, in quanto meno influenzata dall’AS.
Poiché le misurazioni funzionali (gradienti, flusso, ecc.) sono distorte dall’emodinamica alterata, è necessario attribuire particolare importanza alla valutazione morfologica delle valvole (cambiamenti strutturali, come il grado di calcificazione). L’ecocardiografia transesofagea è solitamente più informativa dell’ecocardiografia transtoracica.
Diagnostica complementare: se non è possibile fare una diagnosi chiara con l’ecocardiografia convenzionale, sono necessarie altre procedure diagnostiche. Una diagnosi accurata è essenziale per prendere una decisione terapeutica corretta. Se la funzione di pompa LV è ridotta, l’ecocardiografia da stress con dobutamina deve essere eseguita se l’ecocardiografia transtoracica mostra uno “stato di basso flusso/basso gradiente” (indice di volume di corsa <35 ml/min/m²) per escludere una AS pseudosevera. La quantificazione del grado di calcificazione della valvola aortica mediante TC sta diventando sempre più importante nella diagnosi di AS [11,13]. Questo parametro è completamente indipendente dall’emodinamica.
Regime terapeutico
Poiché la letteratura sulla MVD è molto scarsa, l’attuale linea guida ESC formula solo raccomandazioni non basate sull’evidenza (livello di evidenza C) [11].
La decisione terapeutica deve essere presa in sinossi di tutti i difetti valvolari e deve essere effettuata da un cosiddetto team cardiaco multidisciplinare (cardiologi interventisti, esperti di imaging, cardiochirurghi, anestesisti, ecc.) È importante notare che l’intervento su più di una valvola aumenta il rischio chirurgico. Nell’Euro Heart Survey, i pazienti con MVD hanno avuto una mortalità ospedaliera post-operatoria del 6,5%, mentre i pazienti operati su una sola valvola cardiaca hanno avuto una mortalità ospedaliera compresa tra lo 0,9 e il 3,9% [2]. Un altro studio ha mostrato una mortalità postoperatoria del 10,7% per la chirurgia combinata della valvola aortica e mitrale [14]. I principali fattori di rischio per l’aumento della mortalità sembrano essere l’ipertensione polmonare e l’insufficienza cardiaca avanzata con stadio NYHA IV. Dopo l’intervento chirurgico, tuttavia, gli studi mostrano un miglioramento clinico significativo e una prognosi migliore a lungo termine. Quando si decide quale terapia chirurgica (o interventistica) deve essere eseguita, si deve tenere conto del fatto che una rioperazione eventualmente necessaria sul secondo difetto valvolare aumenta significativamente il rischio chirurgico e peggiora la sopravvivenza a lungo termine.
Dopo la sostituzione della valvola aortica stenotata, la pressione ventricolare sinistra viene ridotta, il che alleggerisce anche la valvola mitrale e può migliorare la MI [8]. Le nuove linee guida ESC raccomandano quindi un approccio chirurgico piuttosto cauto alla valvola mitrale, se non ci sono cambiamenti strutturali come anomalie del lembo [11].
Sostituzione valvolare interventistica: le terapie valvolari percutanee sono sempre più eseguite nei pazienti con rischio chirurgico alto e intermedio. Nell’impianto di valvola aortica transcatetere (TAVI), il concomitante MI di grado moderato o elevato aumenta la mortalità a 30 giorni rispetto ai pazienti con MI di basso grado [15]. Dopo 30 giorni, non ci sono più differenze tra i due gruppi. I pazienti con MI di grado moderato o alto mostrano gli stessi tassi di sopravvivenza dei pazienti con MI di grado basso, anche dopo due anni.
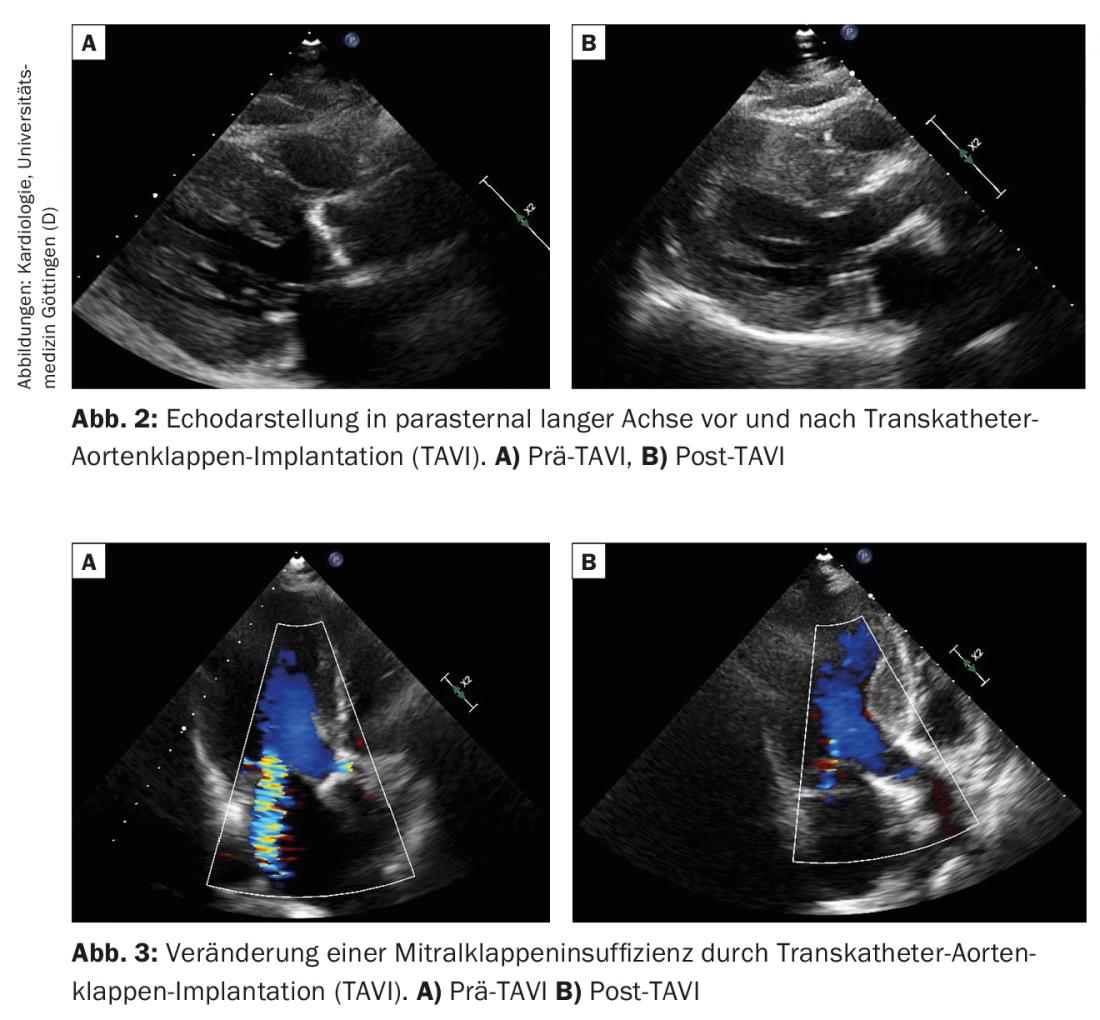
Dopo la TAVI, la MI funzionale può migliorare in modo significativo (Fig. 2 e 3). Tuttavia, la risposta della valvola mitrale è molto eterogenea. Subito dopo la TAVI, l’MI diminuisce in un’ampia percentuale di pazienti. Uno studio su 478 pazienti ha mostrato che l’MI di grado moderato o elevato è stato ridotto nel 61% dei pazienti dopo la TAVI [15]. Dopo un anno, la MI era migliorata nel 55%, rimasta invariata nel 16% e peggiorata nell’1%. I fattori associati ad una riduzione di MI dopo la TAVI sono: assenza di fibrillazione atriale, assenza di ipertensione polmonare e un gradiente transvalvolare preoperatorio particolarmente elevato attraverso la valvola aortica (>40 mmHg). L’MI funzionale ha maggiori probabilità di diminuire la gravità dell’MI dopo la TAVI rispetto all’MI degenerativa (primaria).
I dati finora disponibili sulla terapia percutanea combinata della valvola aortica e della valvola mitrale sono molto scarsi. Nei pochi pazienti studiati, un approccio in due fasi si è dimostrato efficace. In primo luogo, la SA è stata trattata con la TAVI e, in una seconda fase, è stata impiantata una MitraClip® se la MI di grado moderato o elevato e i sintomi persistevano tre mesi dopo la TAVI. Le percentuali di successo della procedura sono state molto buone. Dopo sei mesi, si è registrato un miglioramento dello stato funzionale e una buona sopravvivenza a breve termine [16]. Tuttavia, sono necessari studi supplementari a lungo termine con gruppi di pazienti più ampi per verificare il vantaggio di questo approccio.
Conclusione
La MVD è una malattia comune, la cui incidenza continuerà ad aumentare a causa del cambiamento demografico. La combinazione di AS e MI è la più comune. Lo strumento diagnostico più importante è l’ecocardiografia. Va notato qui che una combinazione di AS e MI in particolare può falsificare le misurazioni dell’emodinamica. La sostituzione chirurgica della valvola aumenta la mortalità a causa di un secondo difetto valvolare. Un’alternativa a questo può essere l’intervento valvolare percutaneo, in cui si raccomanda una procedura in due fasi per consentire una rivalutazione dopo la terapia di una valvola. Sono necessari ulteriori studi clinici per consentire raccomandazioni basate sull’evidenza. La collaborazione di cardiologi e cardiochirurghi nel team cardiaco gioca un ruolo decisivo nel trattamento.
Messaggi da portare a casa
- Un quinto dei pazienti con malattia valvolare nativa presenta una cardiopatia multivalvolare (MVD), la più comune delle quali è una combinazione di stenosi della valvola aortica (AS) e rigurgito della valvola mitrale (MI).
- La diagnostica funzionale è complicata dall’influenza reciproca dei difetti della valvola.
- La valutazione morfologica delle valvole mediante ecocardiografia e TAC è particolarmente importante nella MVD (grado di calcificazione).
- Non esistono raccomandazioni terapeutiche basate sull’evidenza per la MVD. La decisione terapeutica deve essere presa individualmente dal team cardiaco.
- L’intervento su più valvole cardiache aumenta il rischio perioperatorio.
- Dopo l’impianto di valvola aortica transcatetere (TAVI), la MI funzionale può migliorare in modo significativo. Se necessario, si può prendere in considerazione una procedura in due fasi con MitraClip® successiva.
Letteratura:
- Unger P, et al: Fisiopatologia e gestione della malattia multivalvolare. Nat Rev Cardiol 2016; 13(7): 429-440.
- Iung B, et al: Un’indagine prospettica sui pazienti con cardiopatia valvolare in Europa: l’Euro Heart Survey on Valvular Heart Disease. European Heart J 2003; 24(13): 1231-1243.
- Leon MB, et al: Impianto di valvola aortica transcatetere per la stenosi aortica nei pazienti che non possono essere sottoposti a intervento chirurgico. N Engl J Med 2010; 363(17): 1597-1607.
- Roberts WC, Sullivan MF: Osservazioni cliniche e necroscopiche all’inizio dopo la sostituzione simultanea delle valvole mitrale e aortica. American Journal of Cardiology 1986; 58(11): 1067-1084.
- Iung B, Vahanian A: Epidemiologia della cardiopatia valvolare nell’adulto. Nat Rev Cardiol 2011; 8(3): 162-172.
- Unger P, et al: Rigurgito mitralico nei pazienti con stenosi aortica sottoposti a sostituzione valvolare. Heart (British Cardiac Society) 2010; 96(1): 9-14.
- Paradis JM, et al: Stenosi aortica e malattia coronarica: cosa sappiamo? Cosa non sappiamo? Una revisione completa della letteratura con gli algoritmi di trattamento proposti. European Heart J 2014; 35(31): 2069-2082.
- Unger P, et al: Effetti della sostituzione della valvola per la stenosi aortica sul rigurgito mitralico. American Journal of Cardiology 2008; 102(10): 1378-1382.
- Burup Kristensen C, et al: Fibrillazione atriale nella stenosi aortica – valutazione ecocardiografica e importanza prognostica. Ecografia Cardiovasc 2012; 10: 38.
- Lancellotti P, et al: Raccomandazioni per la valutazione ecocardiografica del rigurgito valvolare nativo: una sintesi dell’Associazione Europea di Imaging Cardiovascolare. Eur Heart J Cardiovasc Imaging 2013; 14(7): 611-644.
- Baumgartner H, et al.: Linee guida ESC/EACTS 2017 per la gestione della cardiopatia valvolare: la Task Force per la gestione della cardiopatia valvolare della Società Europea di Cardiologia (ESC) e dell’Associazione Europea di Chirurgia Cardio-Toracica (EACTS). Eur Heart J 2017; 38(36): 2739-2791.
- Unger P, et al: Gestione della malattia valvolare multipla. Heart (British Cardiac Society) 2011; 97(4): 272-277.
- Clavel MA, et al: La natura complessa della classificazione discordante della malattia della valvola aortica calcificata grave: nuove intuizioni dallo studio combinato di ecocardiografia Doppler e tomografia computerizzata. Journal of the American College of Cardiology 2013; 62(24): 2329-2338.
- Vassileva CM, et al: Caratteristiche di esito della chirurgia valvolare multipla: confronto con le procedure monovalvolari. Innovations (Philadelphia, Pa) 2014; 9(1): 27-32.
- Toggweiler S, et al: Sostituzione transcatetere della valvola aortica: esiti dei pazienti con rigurgito mitralico moderato o grave. Journal of the American College of Cardiology 2012; 59(23): 2068-2074.
- Kische S, et al: Trattamento percutaneo totale a stadi della patologia della valvola aortica e del rigurgito mitralico: esperienza istituzionale. Cateterismo e interventi cardiovascolari : rivista ufficiale della Società per l’angiografia cardiaca e gli interventi 2013; 82(4): E552-63.
CARDIOVASC 2018; 17(2): 22-25