La maggior parte degli interventi chirurgici semplici sull’organo della pelle possono essere eseguiti nello studio senza problemi. Tuttavia, come per qualsiasi intervento chirurgico, una chiara indicazione e la selezione delle procedure chirurgiche appropriate sono fondamentali, oltre a una tecnica chirurgica impeccabile. Nel seguente articolo, oltre a un breve riassunto delle indicazioni più importanti per gli interventi di chirurgia dei capelli minori, verranno forniti alcuni consigli e trucchi per il loro buon successo.
Una gran parte degli interventi di chirurgia cutanea prevede l’asportazione di tumori della pelle. Nella chirurgia dei tumori cutanei, l’obiettivo è, come sempre, l’asportazione completa del tumore, confermata istologicamente. Inoltre, la conservazione della funzione, ad esempio la chiusura delle labbra o delle palpebre, è centrale. In terzo luogo (ma spesso molto importante per il paziente), il risultato estetico dell’intervento chirurgico deve essere il più armonioso possibile.
Tra i tumori maligni e semi-maligni, il carcinoma basocellulare (BCC) è di gran lunga il più comune, seguito dal carcinoma spinocellulare (SCC), che è circa dieci volte meno comune. Il quadro clinico tipico – nel BCC una papula vitrea con teleangectasie e talvolta ulcerazione centrale, nel SCC spesso un tumore un po’ ipercheratotico – non è sempre presente. Non è raro che i pazienti si presentino semplicemente con una piccola ferita che non guarisce in un’area esposta al sole, che spesso viene erroneamente associata a una lesione precedente a causa della necessità di causalità. Se, in caso di sospetto clinico di un BCC o di un SCC, l’intero tumore può essere facilmente rimosso con un’escissione a forma di fuso e il difetto direttamente risigillato, si può eseguire una biopsia escissionale. In tutti gli altri casi, per la diagnosi è più indicata una biopsia punch o talvolta una biopsia shave.
Tecnica di biopsia con puntura e rasatura
La biopsia con puntura è eccellente per diagnosticare praticamente tutti i tumori della pelle e molte malattie infiammatorie. Un’area rappresentativa, preferibilmente al centro delle parti nodulari del tumore, viene infiltrata con anestesia locale. Il punzone per la biopsia viene quindi inserito fino all’arresto. La pelle deve essere pre-tesa in modo leggermente trasversale rispetto all’andamento delle linee di clivaggio della pelle, ottenendo un difetto ovale. Questo può essere facilmente chiuso con uno o due punti di sutura a bottone singolo con un filo di pelle.
Nelle malattie infiammatorie della pelle, la punch biopsy dovrebbe essere prelevata dal bordo di una lesione il più possibile fresca. Per ottenere una biopsia sufficientemente ampia per una diagnosi istologica affidabile, in questi casi si deve scegliere un punch di 5 o 6 mm; per la diagnosi del carcinoma basocellulare, è sufficiente anche un punch di 3 o 4 mm.
Per la diagnosi del carcinoma basocellulare, in alcuni casi è sufficiente anche una biopsia a rasatura, in cui un pezzo del tumore può essere prelevato tangenzialmente con una curetta ad anello o una lama flessibile, dopo aver posizionato un siero con l’anestetico locale. In questi casi, l’emostasi viene effettuata, ad esempio, con una soluzione di cloruro ferrico o con l’elettrocauterizzazione.
Escissione semplice
La tecnica di escissione dipende dal sottotipo istologico di un BCC o SCC. I carcinomi nodulari a cellule basali possono essere escissi con un margine di sicurezza laterale di 3-4 mm, che spesso è ben fattibile nella pratica. È importante che tutte le escissioni siano trattate istologicamente e che si verifichi nel referto istologico se l’escissione è stata fatta in sano. L’escissione incompleta provoca una recidiva del tumore in oltre il 20%, per cui una procedura osservazionale è indicata solo in rari casi.
Il difetto di escissione può quindi essere chiuso in direzione delle linee di clivaggio della pelle. Nella maggior parte dei casi, è consigliabile escindere il tumore lungo il suo confine clinico e regolare successivamente il difetto durante la chiusura, correggendo le “orecchie di cane” per consentire una chiusura lineare. Per i carcinomi spinocellulari, si raccomanda l’escissione con un margine di sicurezza di 5-7 mm; per i carcinomi spinocellulari moderatamente e scarsamente differenziati e i carcinomi basocellulari infiltranti (cirrotici), è indicato un margine di sicurezza di 7-10 mm. Se questa escissione comporta un ampio difetto di escissione, così come nei tumori con un modello di crescita infiltrativo o in sedi anatomicamente difficili (naso, orecchie, ecc.), spesso è indicata l’escissione con chirurgia Mohs (vedere la sezione successiva). In questi casi, il risultato più bello e funzionalmente migliore si ottiene spesso chiudendo il difetto con un intervento chirurgico con lembo.
Chirurgia controllata con incisione (chirurgia Mohs)
La chirurgia di Mohs è stata sviluppata dal dermatologo americano Frederic Mohs nel 1941 e descritta nella forma praticata oggi da Tromovic nel 1972. Il principio è che un tumore viene asportato a forma di ciotola con la distanza di sicurezza più piccola possibile. Il tessuto escisso viene poi incorporato con una speciale tecnica istologica, in modo tale che l’intero bordo laterale e anche quello basale dell’incisione possano essere preparati in un preparato con il metodo della sezione congelata e valutati dal dermatosururgo stesso. Si possono quindi effettuare riesami mirati laddove vengono rilevate parti di tumore che formano un margine. Questa tecnica offre la massima certezza di un’escissione completa; il tasso di recidiva può essere ridotto, ad esempio, per il carcinoma basocellulare nodulare dal 5% dopo l’escissione convenzionale all’1-2% dopo l’escissione con chirurgia Mohs. I vantaggi sono ancora maggiori nei tumori ricorrenti e in quelli infiltranti, dove il tasso di recidiva può essere ridotto da circa il 18 al 5%. Per il paziente, il vantaggio principale del metodo (oltre alla maggiore sicurezza oncologica) è che l’escissione e la messa in sicurezza dei margini di incisione liberi da tumore possono essere eseguiti in un solo giorno e che si può scegliere principalmente una distanza di sicurezza minore, con conseguenti difetti di escissione o cicatrici più piccole. L’escissione di un tumore epiteliale con la chirurgia di Mohs è quindi indicata se si deve scegliere la distanza di sicurezza più piccola possibile, ad esempio se il tumore è localizzato in un sito anatomicamente difficile o se è necessaria una plastica del lembo per la ricostruzione. Inoltre, la tecnica è indicata per l’escissione di tumori epiteliali clinicamente poco delimitati e tutti infiltranti (ad esempio, carcinomi basocellulari cirrotici, Fig. 1) nella regione del viso (Tab. 1).
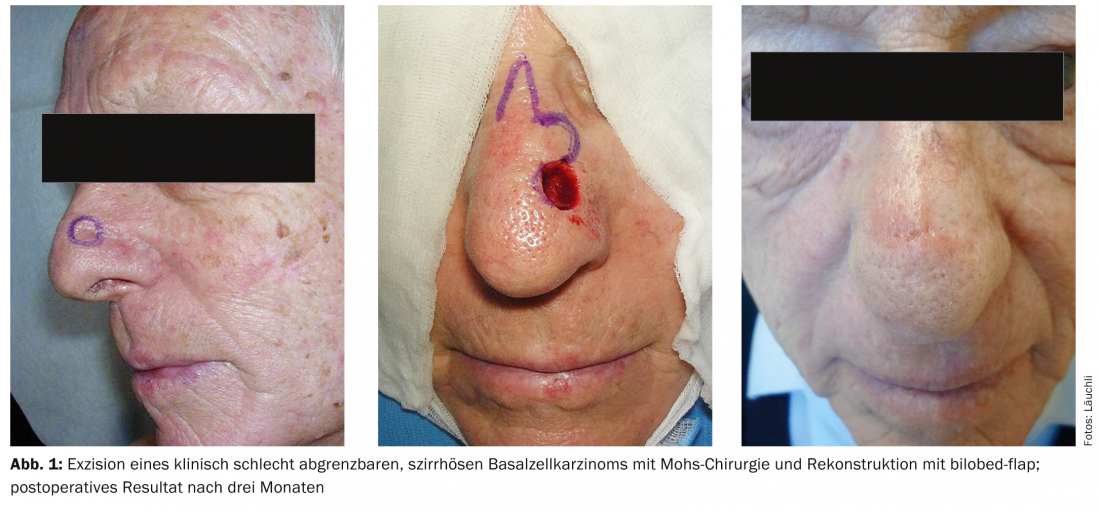
La chirurgia di Mohs è una delle procedure standard per l’escissione della maggior parte dei tumori epiteliali della pelle negli Stati Uniti, e in Svizzera è offerta in tutte le cliniche universitarie di dermatologia e in alcuni studi dermatologici.

Nevi e melanoma
Nei nevi a cellule nevoidi, un aspetto importante del trattamento è evitare escissioni non necessarie. Se c’è un sospetto clinico di melanoma maligno, la lesione deve essere asportata in toto, se possibile con uno stretto margine di sicurezza. Sebbene non sia stato dimostrato un aumento del tasso di metastasi dalle escissioni di prova, le biopsie più piccole per le lesioni melanocitiche dovrebbero essere eseguite solo in casi eccezionali, ad esempio quando una lesione è troppo grande per l’escissione totale. La biopsia ad escissione completa facilita notevolmente la valutazione istologica e la corretta determinazione dello stadio del tumore, che è decisivo anche per l’ulteriore procedura. In generale, vale la pena di effettuare un’attenta diagnosi preoperatoria, che dovrebbe includere la dermatoscopia da parte di un dermatologo esperto, oltre alla valutazione clinica.
Se i nevi vengono rimossi per motivi estetici o perché danno fastidio al paziente, nella maggior parte dei casi possono essere trattati con una semplice escissione a forma di fuso. Tuttavia, dato che di solito si formano cicatrici piuttosto visibili, in questi casi si consiglia cautela. L’escissione a rasatura dei nevi dovrebbe essere riservata solo a dermatosurghi esperti, in quanto può provocare cicatrici antiestetiche e di grandi dimensioni se eseguita male, e la valutazione istologica può essere difficile se eseguita troppo superficialmente. I nevi escissi devono essere valutati istologicamente in tutti i casi, poiché anche in assenza di sospetti clinici, il melanoma non può mai essere escluso con certezza in una lesione pigmentata. La rimozione dei nevi con procedure ablative o con il laser deve essere evitata in ogni caso. Oltre alla mancanza di valutabilità istologica, questo comporta spesso risultati cosmeticamente sfavorevoli e frequenti recidive, che istologicamente appaiono sotto l’immagine di pseudomelanoma, che non può essere distinto in modo affidabile dal melanoma maligno.
Se l’esame istologico evidenzia un melanoma maligno, è indicata una ri-escissione con un ampio margine di sicurezza, a seconda della profondità di penetrazione del tumore, nonché una biopsia del linfonodo sentinella, se necessario. Questi interventi vengono solitamente eseguiti da un chirurgo plastico o da un dermatologo, che può anche occuparsi dell’ulteriore cura del tumore.
Cisti
Le cisti epidermoidi e trichilemmali di solito possono essere ben escisse se non hanno subito cambiamenti infiammatori. Dopo aver somministrato l’anestesia locale, si può praticare un’accurata incisione sulla cupola della cisti in direzione delle linee di fessura della pelle, senza danneggiare la cisti. Questo può essere sezionato con un paio di forbici appuntite (forbici Stevens). Il difetto può essere adattato senza problemi grazie alla mancanza di tensione, per cui la sutura sottocutanea è particolarmente importante per evitare una cavità più grande. In alternativa, le cisti possono anche essere aperte nell’area del porus con un punch e poi il sacco cistico può essere rimosso estraendolo con una pinza e, se necessario, con un curettage. Questa tecnica è più facile, ma la persona non addestrata rimane spesso con resti di sacche cistiche, che possono portare a recidive. Le cisti infiammatorie possono essere asportate à froid dopo che l’infiammazione si è attenuata o, nello stato infiammatorio, incise ampiamente intorno alla lesione infiammatoria dopo l’applicazione di un’anestesia locale e l’intero contenuto della cisti e il sacco cistico possono essere curetati con un cucchiaio affilato. Questo difetto deve essere tamponato con una mèche, che deve essere cambiata quotidianamente fino a quando i cambiamenti infiammatori non si sono attenuati.
Tecnologia chirurgica
Anestesia locale: quasi tutti gli interventi sugli organi della pelle possono essere eseguiti in anestesia locale. Questo è indolore per il paziente, se si tengono in considerazione alcuni aspetti. L’uso di un anestetico locale tamponato con l’aggiunta di bicarbonato di sodio in un rapporto di 1:4 può ridurre la sensazione di bruciore durante l’iniezione. Inoltre, il dolore durante l’iniezione viene ridotto in modo significativo grazie all’utilizzo di un ago sottile e di un’iniezione lenta, in quanto il dolore è spesso causato principalmente dalla rapida espansione del tessuto. Inoltre, è utile distrarre il paziente, sia parlando che pizzicando l’ambiente, vibrazioni o stimoli freddi.
L’anestesia locale può essere somministrata in quasi tutti i casi con l’aggiunta di adrenalina. Questo non solo riduce il sanguinamento diffuso durante l’intervento, ma aumenta anche la durata d’azione dell’anestetico locale. I principi chirurgici secondo cui l’anestesia locale con l’aggiunta di adrenalina all’acra è controindicata sono superati; praticamente non sono descritti casi confermati nell’intera letteratura chirurgica. Tuttavia, si consiglia cautela per l’anestesia di conduzione delle dita delle mani e dei piedi e nei pazienti con compromissione vascolare.
Direzione dell’incisione: le escissioni o incisioni a forma di fuso devono sempre essere effettuate in direzione delle linee di divisione della pelle. Si possono trovare come diagrammi in vari libri di testo di chirurgia. Tuttavia, nella maggior parte dei casi è più facile pizzicare la pelle in diverse direzioni e quindi determinare in quale direzione c’è meno resistenza (Fig. 2).
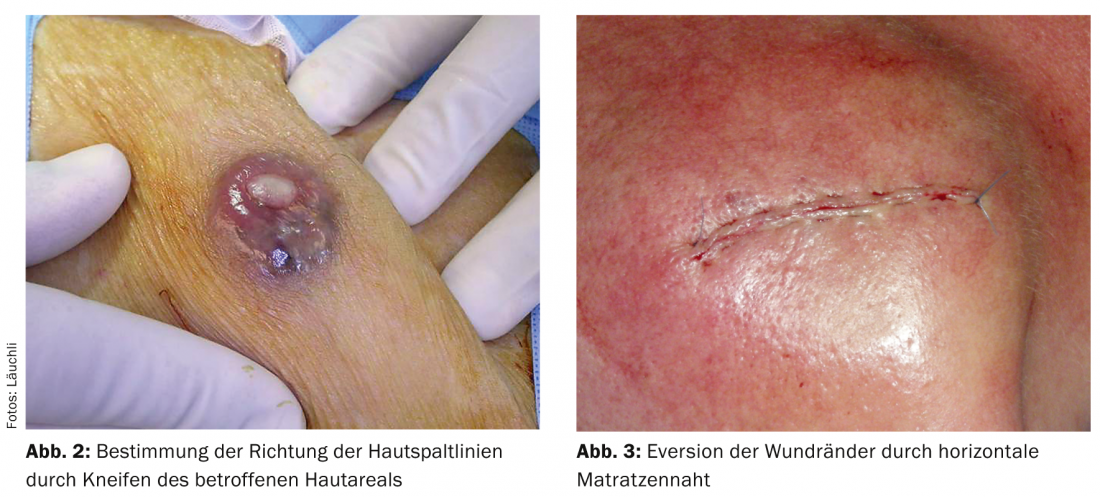
Nel viso, le rughe naturali attraverso l’espressione facciale possono anche essere utilizzate per aiutare a determinare la linea di escissione. Nel viso, è particolarmente importante che la chiusura della ferita non provochi una trazione su un bordo libero (palpebra, narici, labbra) e quindi li distorca.
Tecnica di sutura: nella maggior parte dei casi, si raccomanda una sutura cutanea con materiale filiforme monofilamento per la chiusura del difetto dopo le escissioni dell’organo cutaneo. Poiché le linee cicatriziali si ritraggono sempre nel corso della guarigione, occorre prestare attenzione a garantire una buona estroflessione dei bordi della ferita attraverso la sutura. Questo può essere ottenuto, per esempio, con una sutura sottocutanea prima della chiusura della pelle o con una tecnica di sutura speciale come la sutura Donati o la sutura a materasso orizzontale. (Fig.3). Soprattutto nel viso, bisogna prestare attenzione a scegliere il filo più sottile possibile e a posizionare i punti di puntura vicino al bordo dell’incisione, per ottenere un risultato estetico ottimale senza canali di puntura visibili in seguito. È utile anche il corretto tempo di ritenzione del materiale di sutura, che non deve superare i cinque-sette giorni nel viso. Tuttavia, le suture possono essere lasciate sul corpo per dieci o 14 giorni, fino a quando la cicatrice non sarà sufficientemente compatta.
Invece di una sutura sottocutanea pura, nella maggior parte dei casi viene posizionata una sutura sottocutanea-cutanea, per conferire alla cicatrice una maggiore resistenza a lungo termine e per ridurre efficacemente la tensione durante la chiusura della ferita. Tuttavia, queste suture non devono essere posizionate troppo superficialmente, perché altrimenti parte del materiale di sutura spesso fuoriesce attraverso la superficie cutanea (“suture a sputo”). In questo caso, l’aspetto del tempo di riassorbimento deve essere considerato quando si seleziona il materiale del filo. Mentre il materiale di sutura ben intrecciato con un tempo di riassorbimento più breve può essere utilizzato sul viso, una sutura assorbibile con un’emivita lunga è particolarmente vantaggiosa sul dorso, poiché altrimenti la mancanza di stabilità della cicatrice dopo la rimozione della sutura di solito si traduce in cicatrici ampie e antiestetiche.
Complicazioni
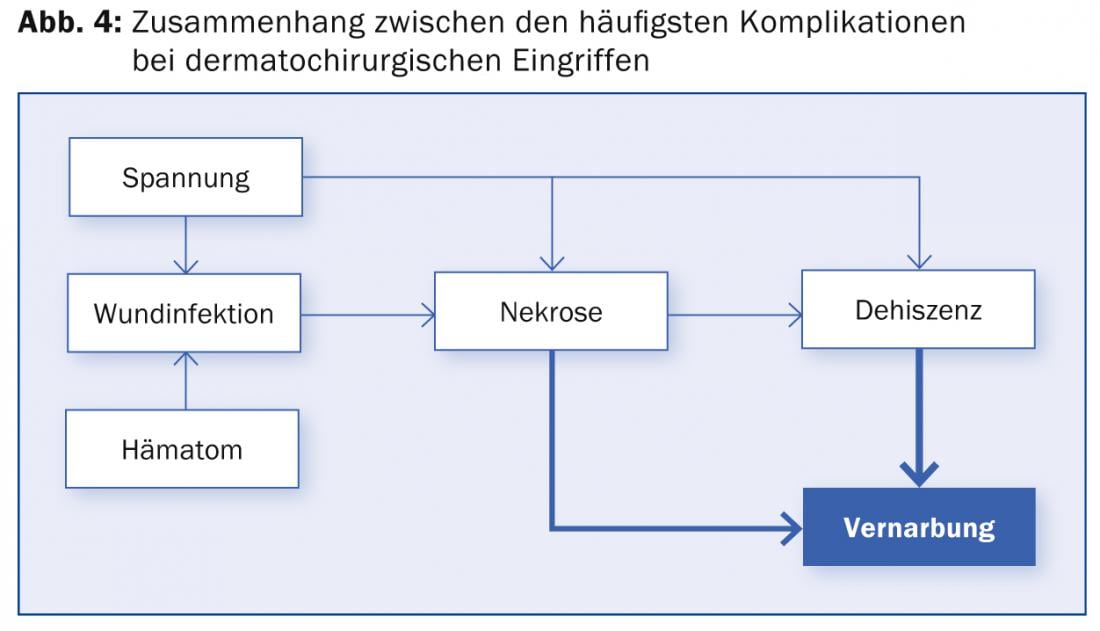
Le complicazioni più comuni dopo la chirurgia dei capelli sono il sanguinamento post-operatorio e le infezioni della ferita (Fig. 4) . Entrambi sono favoriti da una tensione eccessiva nella ferita, da un difetto di escissione troppo grande, da una scelta inappropriata della chiusura della ferita o dalla mancanza di mobilizzazione laterale. Le infezioni della ferita, tuttavia, si verificano in meno dell’1% degli interventi di chirurgia dei capelli, se eseguiti in un ambiente sterile. La profilassi antibiotica generale preoperatoria non è indicata per la chirurgia cutanea. Solo nei pazienti immunocompromessi o durante le procedure in aree infette o in prossimità di orifizi (naso, orecchie, regione genitale) e occasionalmente sulle estremità inferiori può essere raccomandato.
Anticoagulazione: per evitare emorragie secondarie, è necessario eseguire un’emostasi precisa, soprattutto in caso di escissioni più grandi. L’elettrocauterizzazione bipolare è la più adatta a questo scopo, in quanto può essere utilizzata anche per i pazienti con pacemaker. L’anticoagulazione orale o la terapia antiaggregante non devono essere interrotte prima dell’intervento. Nella letteratura recente, è prevalsa chiaramente l’opinione che le complicanze dovute a una possibile emorragia post-operatoria sono in quasi tutti i casi meglio gestibili e meno devastanti per il paziente rispetto alle possibili complicanze dovute all’interruzione dell’anticoagulazione. In caso di anticoagulazione orale, deve essere disponibile un valore INR attuale, che non deve superare 2,5, se possibile.
Informazioni al paziente: come per tutti gli interventi chirurgici, è necessario fornire al paziente informazioni dettagliate prima dell’intervento sull’indicazione e sulla necessità dell’intervento, sulle possibili conseguenze della sua mancata esecuzione e sulle complicazioni. Anche questo deve essere documentato per iscritto. In particolare, il paziente deve essere messo al corrente della formazione di una lunga cicatrice visibile, poiché questo aspetto viene sottovalutato da molti pazienti.
La corretta valutazione delle proprie capacità e il coinvolgimento tempestivo di un collega esperto in dermatochirurgia è un fattore importante per il successo di tutti gli interventi sull’organo pelle.
Severin Läuchli, MD
CONCLUSIONE PER LA PRATICA
- Una gran parte degli interventi di chirurgia cutanea prevede l’asportazione di tumori della pelle (carcinoma basocellulare e carcinoma spinocellulare).
- La biopsia con puntura è adatta per diagnosticare la maggior parte dei tumori della pelle e molte malattie infiammatorie. Per la diagnosi del carcinoma basocellulare, a volte è sufficiente una biopsia di rasatura.
- La tecnica di escissione dipende dal sottotipo istologico di un BCC o SCC.
- La chirurgia Mohs offre la massima sicurezza di un’escissione completa con la cicatrice più piccola possibile.
- Un aspetto importante del trattamento dei nevi è evitare le escissioni non necessarie.
- La maggior parte degli interventi sugli organi cutanei può essere eseguita in anestesia locale.
- Le complicazioni più comuni sono l’emorragia post-operatoria e le infezioni della ferita, ma di solito possono essere evitate con una tecnica adeguata.
A RETENIR
- Una parte importante degli interventi chirurgici cutanei riguarda l’eliminazione delle tumefazioni cutanee (carcinoma basocellulare e carcinoma spinocellulare).
- La biopsia al pugno è utile per la diagnosi di tutte le tumefazioni cutanee e di molte malattie infiammatorie. Una rasatura della lesione è inoltre spesso adatta alla diagnosi di un carcinoma basocellulare.
- La tecnica dell’esame viene determinata in base al tipo di sangue istologico di un CBC o di un CSC.
- La chirurgia di Mohs offre la migliore sicurezza possibile di una guarigione completa con una cicatrice la più ridotta possibile.
- Un aspetto importante del trattamento dei nævus nævocellulaires è quello di evitare le esenzioni inutili.
- La maggior parte degli interventi sulla pelle sono realizzabili con l’anestesia locale.
- Le complicazioni più frequenti sono quelle post-operatorie e le infezioni della placca, che tuttavia possono essere prevenute con una tecnica adeguata.
PRATICA DERMATOLOGICA 2014; 24(3): 21-25