La rosacea è una dermatosi infiammatoria comune che colpisce principalmente il viso. I sintomi primari sono l’arrossamento e le teleangectasie nella zona delle guance e del naso, il cui trattamento deve essere incluso nel concetto terapeutico generale fin dall’inizio. A questo scopo si possono utilizzare i laser.
La rosacea è una dermatosi infiammatoria comune che colpisce principalmente il viso e di solito inizia nella mezza età. È tipico un decorso cronico e recidivante [1]. Mentre i primi sintomi rappresentano un arrossamento fugace sul viso che già disturba molto i pazienti, questi diventano sempre più persistenti nel tempo. La teleangectasia si forma solitamente nella zona delle guance e del naso. Questi sono un motivo comune per cui i pazienti si recano dal dermatologo con la richiesta di un trattamento laser (Fig. 1).
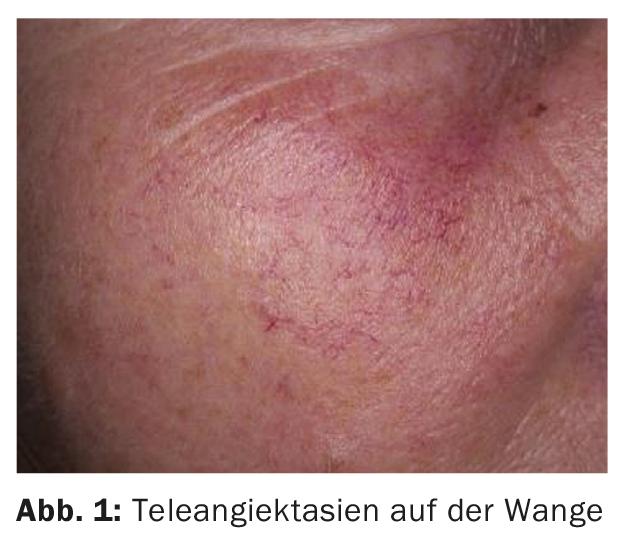
Nel decorso successivo, compaiono papule e papulopustole (grado II). Un’altra caratteristica, anche se non obbligatoria, è il linfedema e l’iperplasia diffusa del tessuto connettivo e delle ghiandole sebacee. Nella loro forma più grave, il rinofima, possono causare una proliferazione a volte grottesca del naso. Queste manifestazioni gravi sono rare, ma l’ispessimento della pelle e la desquamazione infiammatoria sono più comuni (Fig. 2).
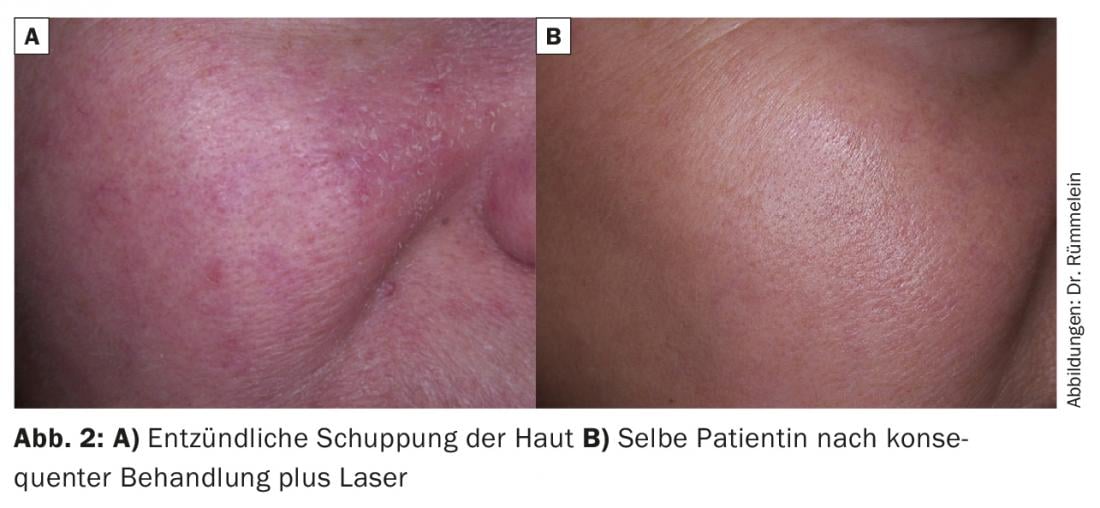
Sebbene la rosacea possa sembrare un’acne a prima vista, i comedoni sono completamente assenti come criterio diagnostico.
Epidemiologia
La prevalenza della rosacea varia notevolmente da Paese a Paese: in Germania, uno studio di coorte su 90.880 persone ha rilevato una prevalenza del 2,3% [2], mentre uno studio condotto in Svezia ha rilevato un valore del 10% [3].
Nell’80% dei casi, la rosacea viene diagnosticata all’età di 30 anni o più tardi [4].
Il tipo celtico di pelle chiara (Fitzpatrick I-II) è più comunemente colpito rispetto al tipo meridionale di pelle scura, anche se la malattia può presentarsi anche in pazienti con tipo di pelle IV-V [5].
Il coinvolgimento oculare si osserva in circa il 20% dei pazienti (3-58%, a seconda dello studio) [6].
Patogenesi
Le cause di questo quadro clinico presumibilmente multifattoriale non sono ancora state chiarite in modo definitivo. Genetica, cause immunologiche, neurologiche e infiammatorie, radiazioni UV, disregolazione dei vasi sanguigni e forse anche dei vasi linfatici sembrano avere un ruolo [7,8]. Gli acari Demodex sono visti come un cofattore e sono quindi inclusi nel trattamento.
Le catelicidine sono peptidi antimicrobici prodotti nella pelle. Il peptide LL-37 della catelicidina umana ha un effetto antibiotico, immunomodulante e angiogenico. Nella rosacea, la produzione e l’attivazione dei peptidi di catelicidina è disturbata [9].
Il recettore Toll-like-2 (TLR2) è espresso più frequentemente nei pazienti con rosacea [10].
Si ritiene che gli acari Demodex siano un possibile fattore scatenante della reazione infiammatoria nella rosacea. La riduzione terapeutica degli acari Demodex nella pelle nella rosacea riduce anche l’infiammazione [11].
Le forme speciali come la rosacea gram-negativa, la rosacea steroidea, la rosacea lupoide e la malattia di Morbihan non saranno discusse in questa sede.
Terapia
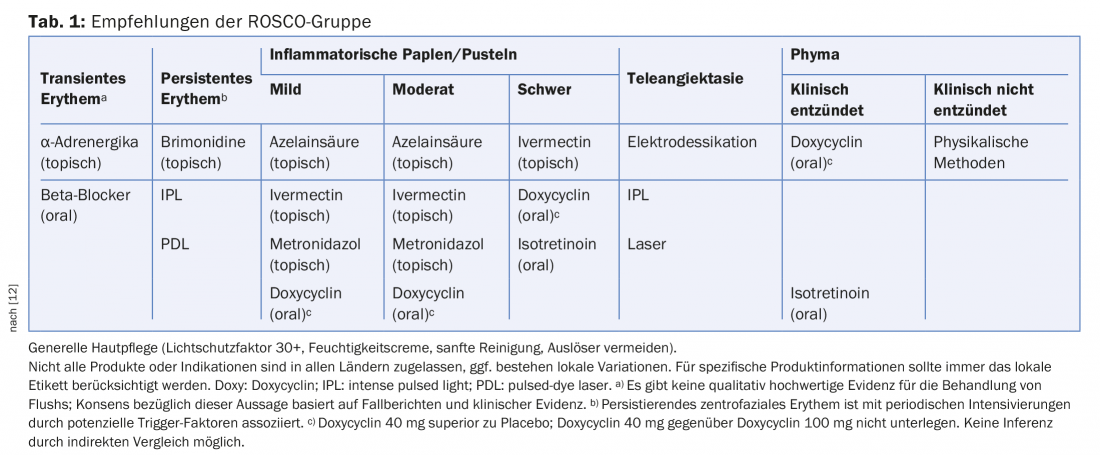
Per quanto riguarda la terapia, è necessario tenere a mente i risultati del gruppo ROSCO (Global Rosacea Consensus) pubblicati nel 2017 [12]. A mio avviso, forniscono un utile orientamento per ogni dermatologo (Tab. 1).
L’obiettivo della terapia della rosacea, come di qualsiasi altra terapia, è quello di ottenere la compliance del paziente.
Sappiamo tutti quanto sia angosciante il sintomo dell’arrossamento per molti pazienti. Pertanto, questo dovrebbe essere sempre incluso nel trattamento. A tal fine, sono disponibili le seguenti misure:
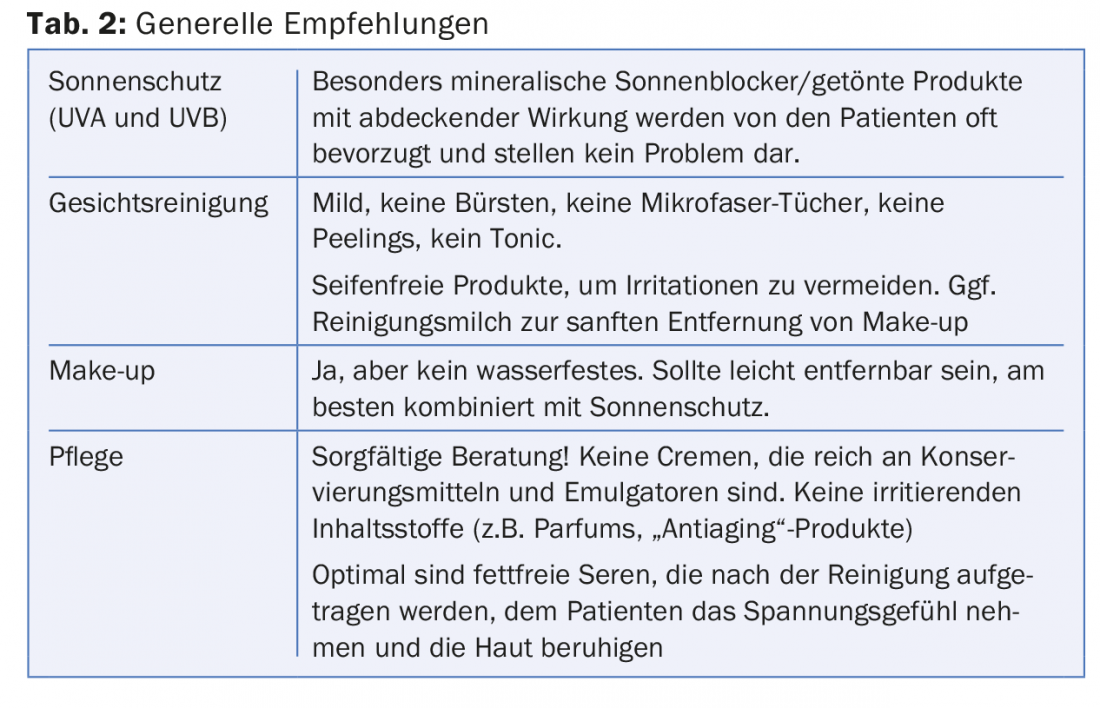
- Copra con un trucco adeguato (tab. 2): Gli uomini e le donne hanno esigenze fondamentalmente diverse. Mentre le donne affette da rosacea dovrebbero passare a prodotti non idrorepellenti con protezione solare, la maggior parte degli uomini non vuole il trucco, ma è grata ai prodotti solari con pigmenti verdastri che possono anche nascondere il rossore grazie al principio dei colori complementari.
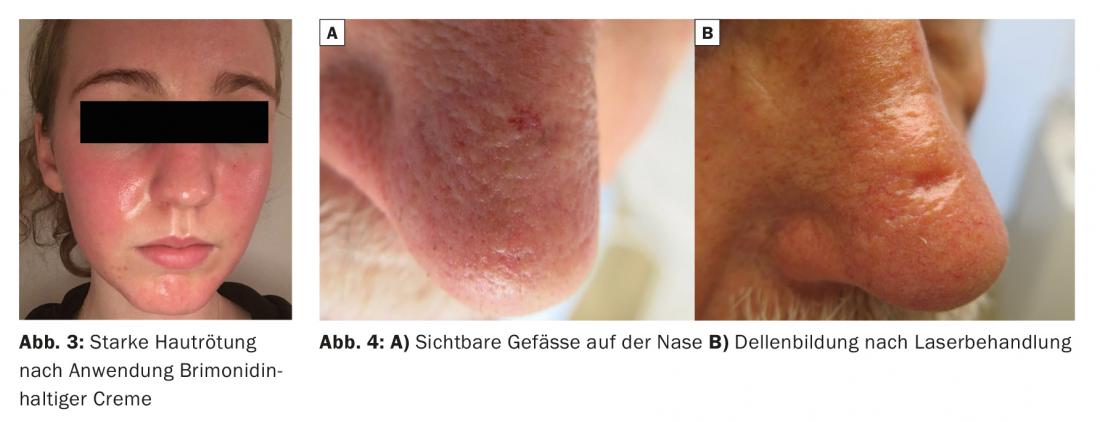
- Le creme contenenti brimonidina sono una buona idea in teoria, ma purtroppo sono molto difficili da applicare in modo esteticamente gradevole, perché i risultati a chiazze dovuti a un’applicazione non uniforme o a modelli di pelle innaturalmente chiari non producono un risultato esteticamente soddisfacente. Ho anche potuto osservare effetti paradossali nel mio collettivo di pazienti (Fig. 3).
- I trattamenti laser e IPL sono efficaci e desiderati da molti pazienti. A questo proposito, occorre distinguere se si devono rimuovere le singole teleangectasie o l’arrossamento diffuso. Per le teleangectasie individuali, è adatto un laser KTP (532 nm, luce verde) o un laser a diodi (800-980 nm), che di solito vengono offerti con sonde sottili simili a una penna e rendono possibile un trattamento molto semplice. Meno elegante, significativamente più doloroso e associato a un rischio di cicatrici, questo trattamento può essere eseguito anche con un elettrocauterio. Tuttavia, dal mio punto di vista, questo appartiene alla storia della medicina. Sono adatti anche i laser ad alessandrite e Nd:YAG a impulsi lunghi. Con il laser Nd:YAG, si consiglia cautela, soprattutto nell’area nasale, poiché il riscaldamento non specifico dei tessuti può portare alla formazione di ammaccature permanenti (Fig. 4).
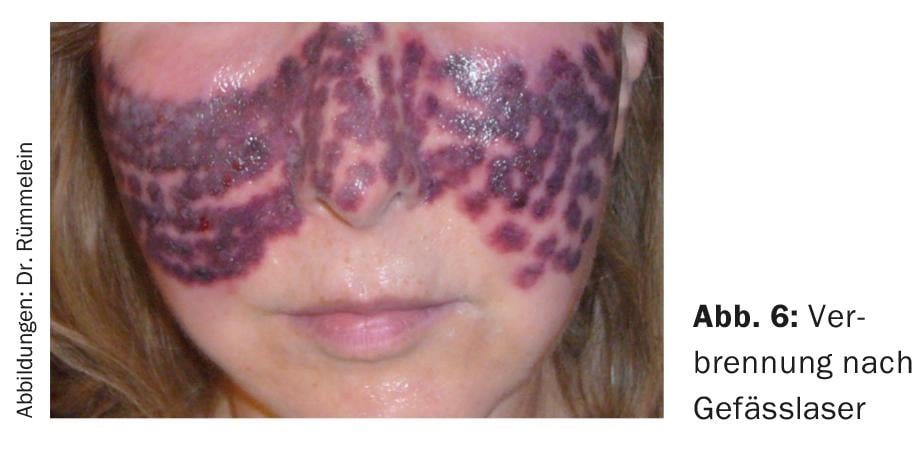
- In caso di arrossamento diffuso, viene trattata l’intera area interessata. Anche in questo caso si possono utilizzare diversi sistemi. È importante garantire una rigorosa astinenza dai raggi UV prima del trattamento, poiché i laser vascolari vengono assorbiti anche dalla melanina (Fig. 5) e questo effetto, che in questo caso non è desiderato, può portare a ustioni ed eventualmente a cicatrici (Fig. 6). Può essere consigliato l’uso di dispositivi IPL con manipoli che coprono un ampio spettro. Idealmente, coprono i due picchi dell’emoglobina (500-670 nm e 870-1200 nm) (Fig. 5).
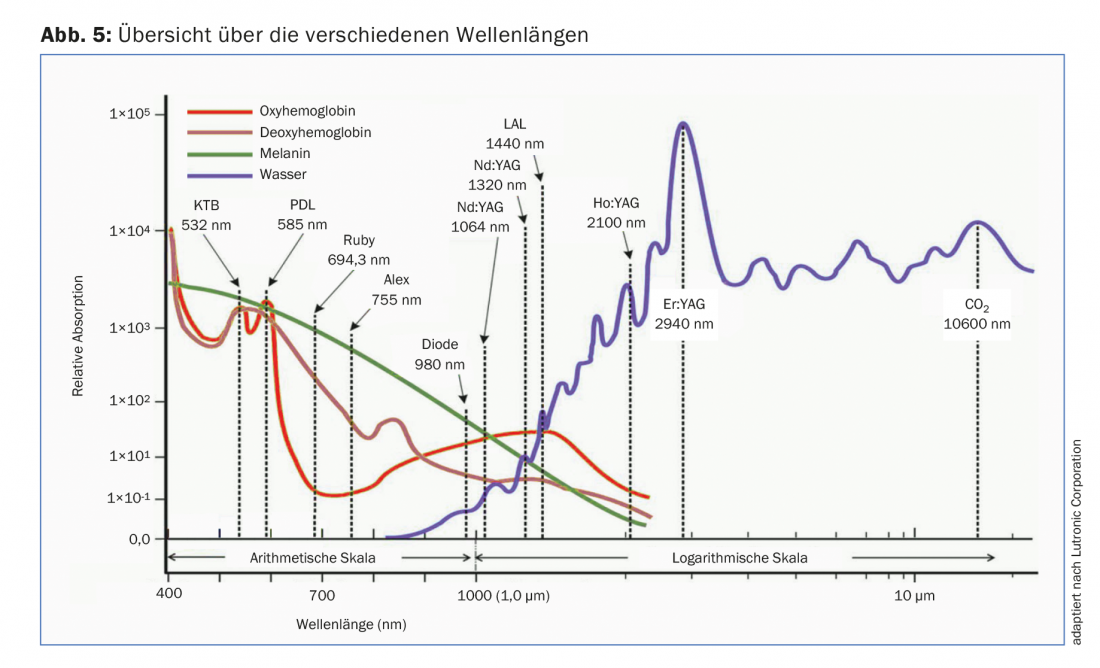
Anche la profondità di penetrazione del laser scelto è importante nella selezione. Mentre con un KTP (532 nm) si possono raggiungere solo i vasi superficiali, un laser a diodi (800-980 nm) penetra più in profondità.
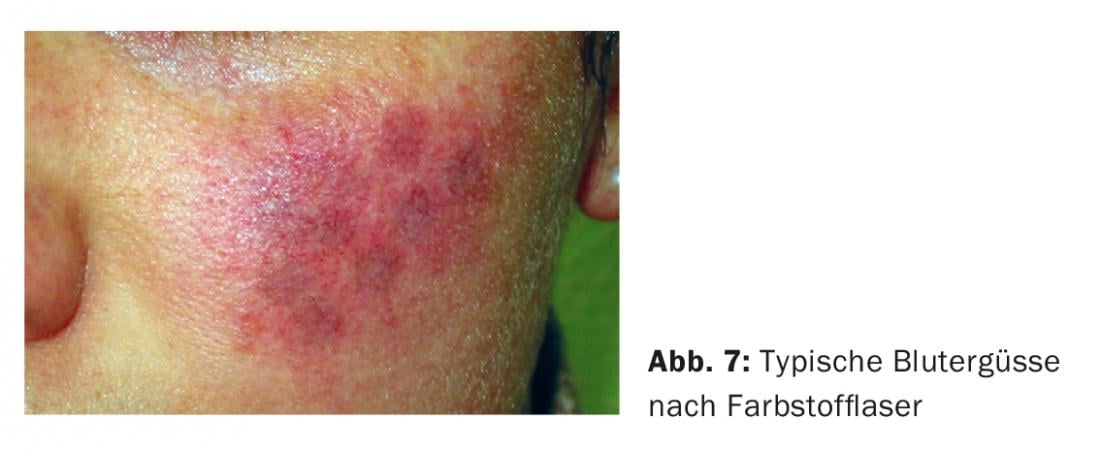
I laser coloranti (PDL, da 585 a 595 nm, luce rossa) sono da un lato delicati sulla pelle circostante, ma per alcuni giorni lasciano dietro di sé le tipiche ecchimosi livide mostrate nella figura 7, che sono causate dalla rottura dei vasi sottili.
Terapia orale
L’obiettivo principale della terapia orale con doxiciclina 40 mg è l’effetto antinfiammatorio, i livelli plasmatici sono inferiori alla soglia di efficacia antimicrobica per la maggior parte dei germi. La doxiciclina 40 mg non è inferiore alla doxiciclina 100 mg, quindi il dosaggio superiore non deve più essere somministrato.
Si tratta fondamentalmente di un trattamento a lungo termine, da tre a sei mesi o più. Occorre prestare attenzione nei pazienti con insufficienza epatica o che assumono contemporaneamente farmaci che possono essere epatotossici. A causa del rischio di irritazione/ulcerazione esofagea, il preparato deve essere assunto con molta acqua e in posizione eretta. Poiché l’assorbimento della doxiciclina è inibito dall’assunzione contemporanea di ioni bivalenti o trivalenti come alluminio, zinco, calcio e magnesio, nonché di alcuni prodotti medicinali, questi devono essere ingeriti non prima di 2-3 ore dall’assunzione della doxiciclina. L’anamnesi farmacologica deve quindi essere presa in considerazione con attenzione. Il paziente deve essere avvisato di evitare il latte e gli alimenti contenenti latte, nonché i succhi di frutta contenenti calcio in relazione all’assunzione.
Sommario
Il consenso ROSCO fornisce una buona panoramica, scientificamente valida, delle opzioni terapeutiche. La scelta deve essere fatta in base ai sintomi avvertiti dal singolo paziente. La cura della pelle che la accompagna non deve essere sottovalutata. Anche in questo caso, il know-how medico è molto richiesto. Per una buona compliance del paziente, è necessario rispettare i suoi desideri estetici. Una misura importante è il trattamento degli arrossamenti e delle teleangectasie. Questo problema dovrebbe essere trattato in modo contemporaneo con tecniche laser e IPL da professionisti specializzati. Le conoscenze necessarie possono essere acquisite, se del caso, con il programma di formazione per il certificato di competenza laser cutaneo di tipo IV per le lesioni vascolari (www.laserkommission.ch; www.smartaging-swiss.academy).
Messaggi da portare a casa
- La rosacea è una malattia infiammatoria cronica della pelle con manifestazioni tipiche intorno ai 30 anni.
- I sintomi primari sono arrossamenti e teleangectasie nella zona delle guance e del naso.
- Lo sviluppo della rosacea ha probabilmente cause multifattoriali.
- L’esatta patogenesi non è ancora chiara.
- La protezione solare e un’adeguata cura della pelle costituiscono la base della terapia. Il trattamento degli arrossamenti e delle teleangectasie deve essere incluso nel concetto generale fin dall’inizio. A questo scopo si possono utilizzare i laser.
Letteratura:
- Reinholz M, et al.: Linea guida S1: Rosacea. AWMF online. Linea guida della Società tedesca di dermatologia www.awmf.org/leitlinien/detail/II/o13-065.html
- Augustin M, et al: Prevalenza di lesioni cutanee e necessità di trattamento in una coorte di 90.880 lavoratori. Br J Dermatol 2011; 165: 865-873.
- Berg M, Liden S: Uno studio epidemiologico sulla rosacea. Acta Derm Venereol 1989; 69: 419-423.
- Spoendlin J, Voegel JJ, et al: Uno studio sull’epidemiologia della rosacea nel Regno Unito. Br J Dermatol 2012; 167: 598-605.
- Alexis AF: Rosacea nei pazienti con pelle di colore: non comune ma non rara. Cutis 2010; 86: 60-62.
- Akpek EK, et al: Rosacea oculare: caratteristiche dei pazienti e follow-up. Oftalmologia 1997; 104: 1863-1867.
- Cribier B: Fisiopatologia della rosacea: rossore, teleangectasie e rosacea. Ann Dermatol Venereol 2011; 138 Suppl 3: S184-91.
- Schwab VD, et al: Aspetti neurovascolari e neuroimmuni nella fisiopatologia della rosacea. J Investig Dermatol Symp Proc 2011; 15: 53-62.
- Yamasaki K, Gallo RL: La patologia molecolare della rosacea. J Dermatol Sci 2009; 55: 77-81.
- Yamasaki K, et al: L’espressione del TLR2 è aumentata nella rosacea e stimola una maggiore produzione di serina proteasi da parte dei cheratinociti. J Invest Dermatol 2011; 131: 688-697.
- Kocak M, et al: Permetrina 5% crema rispetto a metronidazolo 0,75% gel per il trattamento della rosacea papulopustolosa. Uno studio randomizzato in doppio cieco controllato con placebo. Dermatologia 2002; 205: 265-270.
- Schaller M, et al: Aggiornamento sul trattamento della rosacea: raccomandazioni del panel globale ROSacea COnsensus (ROSCO). Br J Dermatol 2017; 176(2): 465-471.
PRATICA DERMATOLOGICA 2018; 28(1): 28-32











