Le malattie delle unghie possono essere molto fastidiose per il paziente dal punto di vista estetico, ma anche funzionale. Prima di decidere la terapia, è importante determinare se il cambiamento dell’unghia è dovuto a una patologia passata o ancora in corso. Le cause importanti di unghie secche, friabili, deformate o scolorite sono le influenze esogene, le infezioni, comprese le micosi ungueali, la psoriasi, l’eczema e i tumori.
Le unghie contribuiscono in modo significativo all’aspetto delle mani, motivo per cui le malattie delle unghie sono particolarmente limitanti per i pazienti. Prima di poter porre la questione delle opzioni terapeutiche più adatte, occorre ovviamente fare una diagnosi. Di seguito, le malattie delle unghie vengono suddivise grossolanamente in base alle cause: influenze esogene, tra cui infezioni, infiammazioni endogene e tumori.
L’unghia mostra come le influenze hanno agito nel tempo. Per esempio, i solchi trasversali (solchi di Beau-Reil) sono il segno di un disturbo della crescita generalizzato e a breve termine, con i solchi che crescono man mano. I solchi longitudinali o i canalicoli, come segni di un aumento o di una diminuzione focale e duratura della crescita dell’unghia, persisteranno finché il processo causale nell’area della matrice non verrà trattato. Pertanto, prima di decidere un trattamento, si dovrà sempre prendere in considerazione se il fattore patogeno ha agito per un breve periodo in passato o se la patologia è persistente.
Influenze esogene
Le influenze esogene spesso provocano cambiamenti nella lamina ungueale. Nell’onicoschisi, la spaccatura della lamina ungueale distale si verifica come conseguenza della disidratazione, spesso anche a causa di un lavoro bagnato o di un impatto meccanico. Nella chiarificazione delle unghie fragili, l’anamnesi con domande sulle corrispondenti influenze patogene, comprese le tossine professionali (cemento, tioglicolati, solventi, acidi, alcali, aniline, sale, soluzione zuccherina) e i cosmetici per le unghie o le procedure cosmetiche per le unghie, è di grande importanza; gli esami chimici di laboratorio tendono a svolgere un ruolo subordinato. Solo la determinazione della ferritina può essere utile, soprattutto se c’è un’alpalonichia con unghie morbide o una koilonichia con unghie ammaccate in modo concavato.
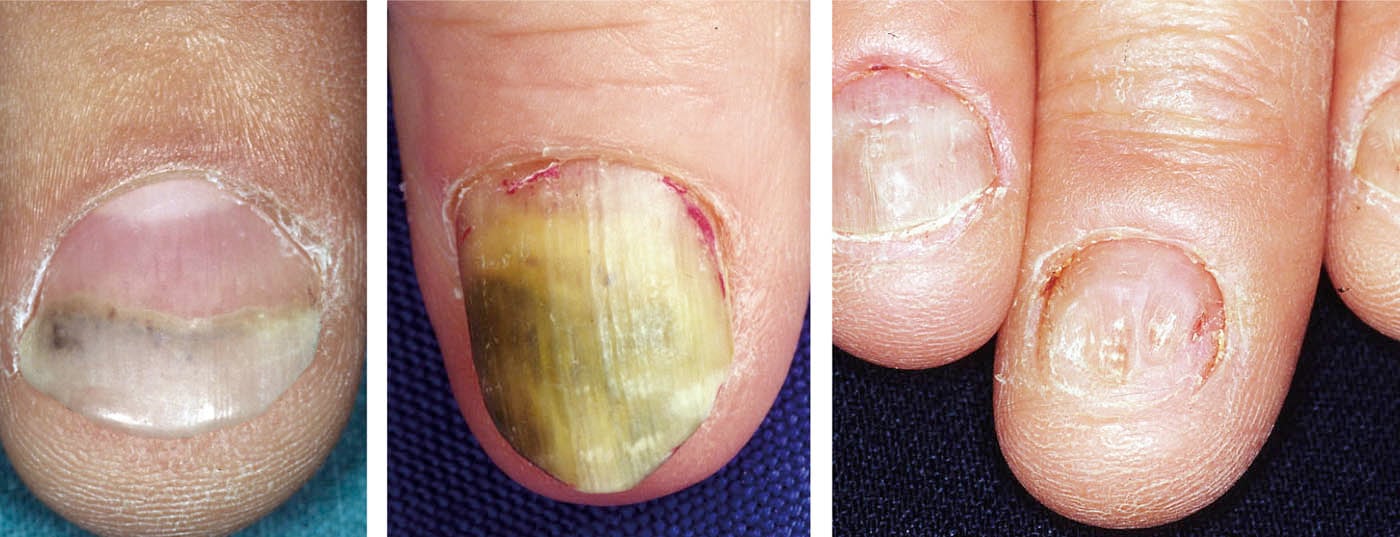
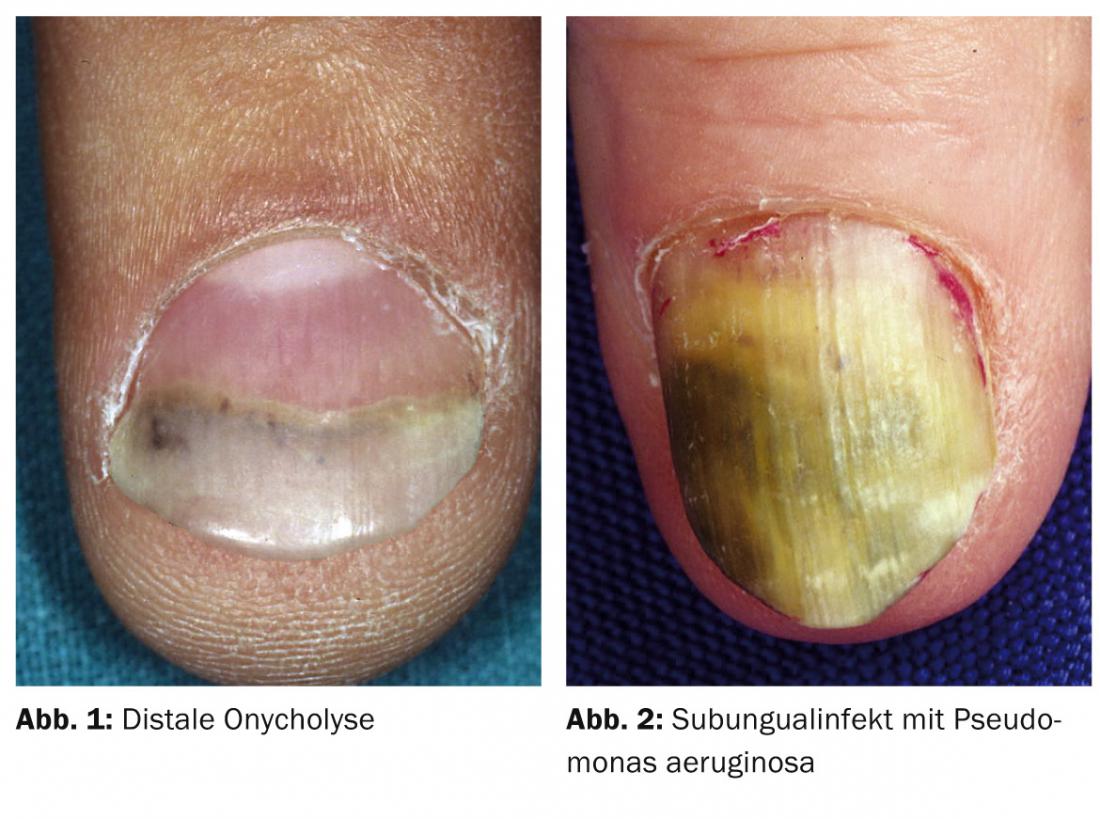
Spesso si osserva l’onicolisi distale, soprattutto con contatti umidi regolari (Fig. 1). Questo provoca un filone infiammatorio nell’area dell’iponichio, che porta al distacco dell’unghia dal letto ungueale. L’azione capillare attira ulteriore umidità con particelle di sporco e batteri nello spazio vuoto risultante, in modo da perpetuare il processo. L’unico rimedio è evitare costantemente l’umidità (indossare guanti) e tagliare le unghie corte. Anche le infezioni batteriche subungueali (Fig. 2) e la paronichia da Candida sono causate dal lavoro umido. Per le infezioni subungueali, l’unghia staccata deve essere tagliata per consentire un’accurata spazzolatura e disinfezione. Nella paronichia da Candida, oltre ai preparati azolici sistemici, si ricorre occasionalmente all’intervento chirurgico con l’asportazione a mezzaluna della parete dell’unghia cronicamente infetta. La misura più importante è evitare il contatto con il bagnato e i traumi ripetuti. Poiché occasionalmente i microtraumi già ripetuti, come il lavoro sulle tastiere, soprattutto con le unghie lunghe, possono portare a un’alterazione della crescita delle unghie, le unghie devono essere accorciate.
Per le unghie secche e fragili, sono utili semplici oli o creme nutrienti (soprattutto con fosfolipidi). La moltitudine di altri prodotti cosmetici per la cura delle unghie pubblicizzati di solito non ha prove scientifiche di efficacia.
Carenza di ferro
Se la carenza di ferro è accertata, si procede alla sostituzione sistemica del ferro. L’assunzione di biotina con il cibo (miglio) o con un integratore può essere utile. In ogni caso, il medico e il paziente devono essere abbastanza pazienti, poiché i cambiamenti nella lamina ungueale e quindi i miglioramenti possono essere valutati solo dopo che l’unghia è ricresciuta, cioè dopo un periodo di 3 – 6 mesi.
Onicofagia
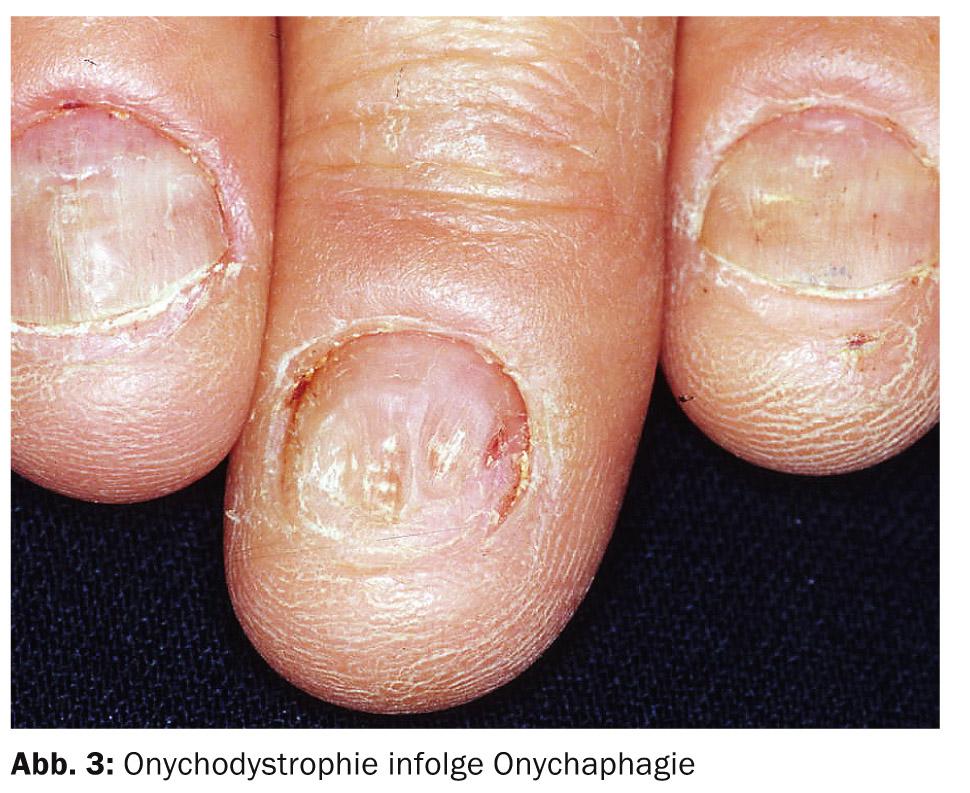
La terapia diventa più difficile quando il paziente stesso causa la patologia, come ad esempio nel caso dell’onicofagia nel contesto di un disturbo del controllo degli impulsi (Fig. 3). Poiché ciò avviene in modo consapevole e di solito viene anche confermato quando viene chiesto, l’onicofagia viene assegnata ai para-artifici. Per modificare il comportamento, l’applicazione di sostanze esterne dal sapore amaro può essere utile per il decondizionamento, ad esempio con smalti appropriati o tetracicline topiche.
Onicomicosi
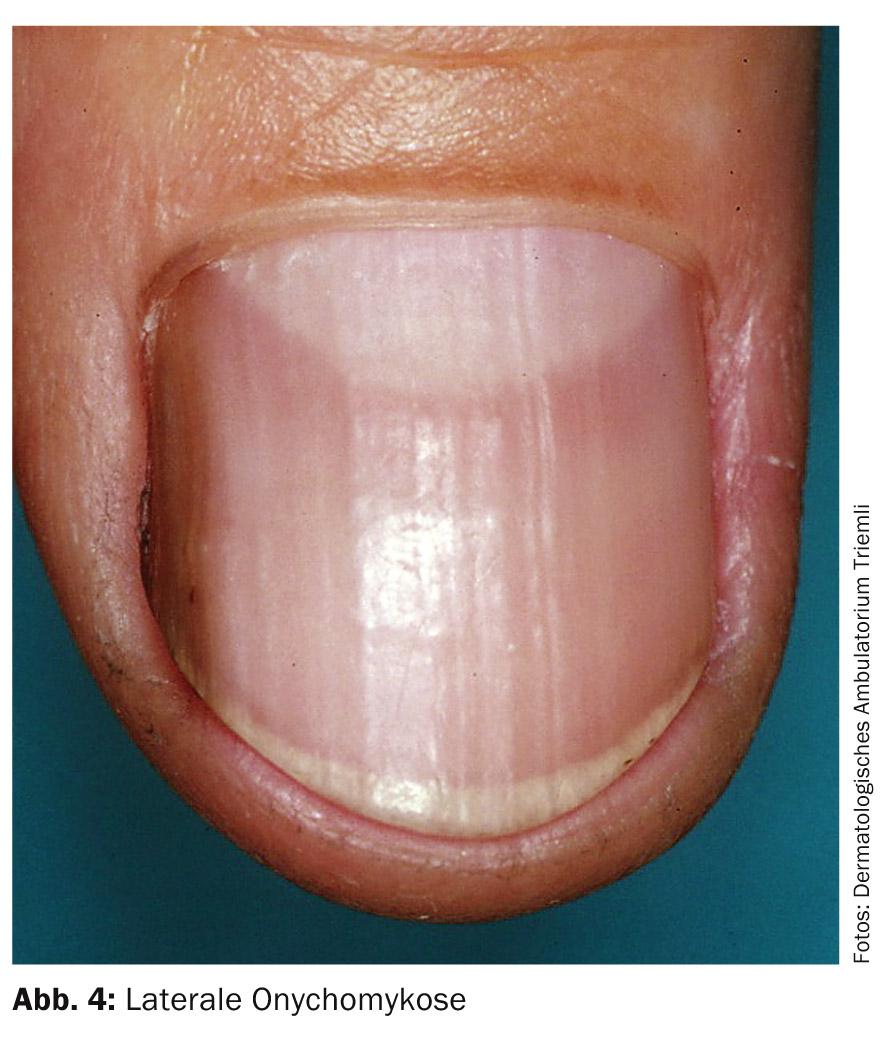
La distrofia ungueale friabile indica l’onicomicosi. Tuttavia, le unghie sono meno spesso colpite rispetto alle unghie dei piedi. All’inizio, tuttavia, possono essere presenti solo cambiamenti discreti (Fig. 4) , che causano difficoltà diagnostiche differenziali. Prima della terapia, il rilevamento della micosi è obbligatorio.
Il materiale ungueale per la diagnosi micologica viene prelevato dalla zona subungueale. Il metodo più sensibile per il rilevamento dell’onicomicosi è l’esame istologico del materiale ungueale tagliato con colorazione PAS; questo metodo può essere utilizzato nei casi poco chiari. Se dimostrata, l’onicomicosi deve essere trattata per via sistemica, con la terbinafina 250 mg/die come gold standard. Anche gli azoli sono efficaci e rappresentano il trattamento di scelta per le infezioni da Candida. Il trattamento dell’onicomicosi richiede solitamente diversi mesi, anche se non è necessario trattare fino a quando le parti dell’unghia scolorite o deformate non sono cresciute completamente. L’uso esclusivo di smalti contenenti amorolfina di solito non porta alla guarigione, ma in combinazione con la terapia sistemica può ridurre il tasso di recidiva.
Infiammazioni endogene: Psoriasi, eczema, lichen ruber
La psoriasi è la malattia della pelle più comune che coinvolge le unghie. Quando la matrice è colpita, sono più comuni le fossette, la leuconichia, l’eritema lunare e l’onicodistrofia. (Fig. 5), In caso di infestazione del letto ungueale, soprattutto macchie d’olio, onicolisi, cheratosi subungueale ed emorragie da schegge. (Fig. 6). Se si sospetta la psoriasi ungueale, un esame completo della pelle è essenziale per fare una diagnosi, in quanto la psoriasi si manifesta in modo isolato sulle unghie solo nell’1-5% dei pazienti, quindi ci si possono aspettare ulteriori cambiamenti. Allo stesso tempo, la psoriasi ungueale può indicare l’artropatia psoriasica, perché fino all’80% dei pazienti con artropatia psoriasica presenta anche alterazioni ungueali. Di conseguenza, è necessario effettuare una valutazione e una terapia dermatologica e reumatologica precoce.
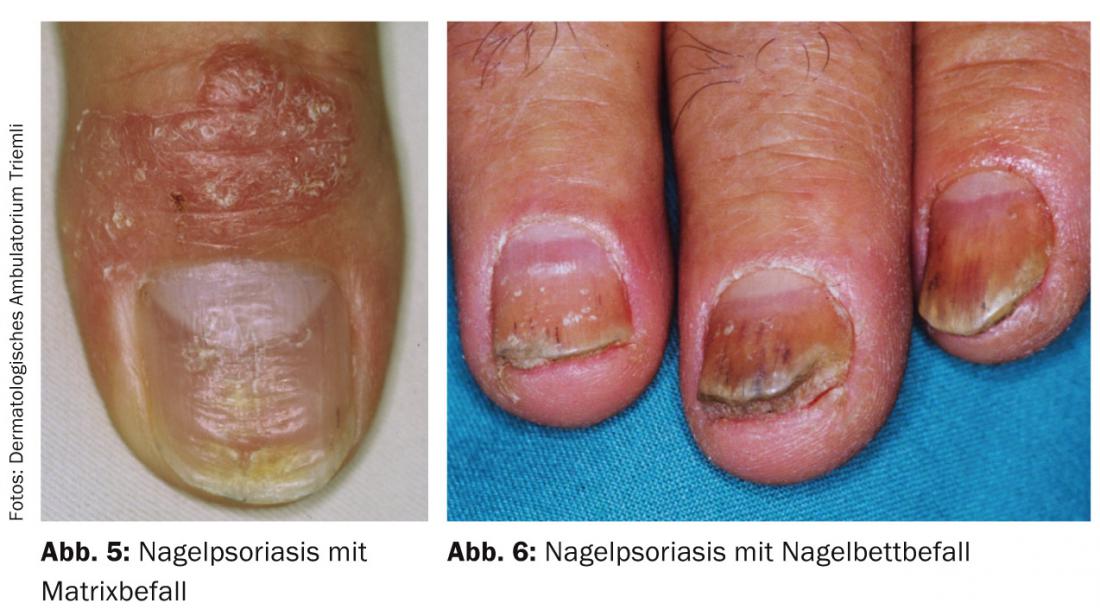
La trachionchia (Fig. 7) con irruvidimento dell’intero piatto ungueale si osserva nella cosiddetta “distrofia delle venti unghie”, ma anche nel lichen ruber planus, nell’eczema o nell’alopecia areata.
Le malattie infiammatorie dell’unghia sono difficili da trattare con terapie locali, perché i principi attivi difficilmente possono essere introdotti nell’area della matrice e nel letto ungueale. Gli steroidi topici sono utilizzati principalmente nell’area della matrice come crema o unguento, nell’area subunguale come soluzione. Nella psoriasi, gli analoghi della vitamina D possono essere utilizzati anche come monoterapia o terapia combinata. Le iniezioni intralesionali di steroidi con sospensione di cristalli sono un’opzione di trattamento efficace ma dolorosa. Il sito di applicazione – in base al modello di infestazione – deve includere sia la matrice che il letto ungueale. Pertanto, di norma, sono necessarie due iniezioni ciascuna, eseguite lateralmente, nell’area della matrice e sotto il letto ungueale. I retinoidi sistemici possono essere utilizzati anche per cambiamenti pronunciati nel contesto dell’eczema o del lichen ruber. Nella psoriasi, esiste la possibilità di una terapia sistemica con inibitori del TNF-alfa, soprattutto in presenza di artrite psoriasica.
Tumori
I tumori vengono solitamente asportati, quindi si tratta più di un problema diagnostico che terapeutico. Innanzitutto, è importante distinguere i cambiamenti maligni da quelli benigni. Sono soprattutto le alterazioni melanocitarie a sollevare ripetutamente dubbi diagnostici (Fig. 8) . Gli ematomi subungueali tendono ad apparire blu-rosso all’inizio, soprattutto nell’area marginale, e successivamente verdi. Una colorazione verde può essere osservata anche nelle infezioni del letto ungueale causate da Pseudomonas.
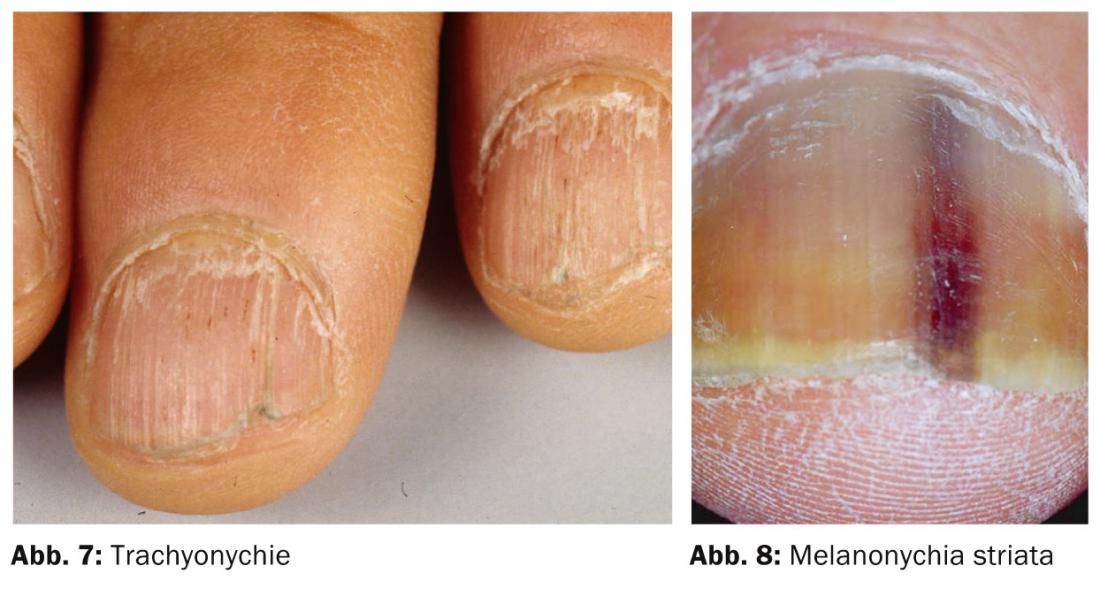
Una melanonichia stratificata di recente sviluppo negli adulti richiede sempre un chiarimento, soprattutto se è più larga di 5 mm e prossimalmente più larga che distalmente (cioè sta crescendo), sconfina nella parete dell’unghia (segno di Hutchinson) o l’unghia diventa distrofica.
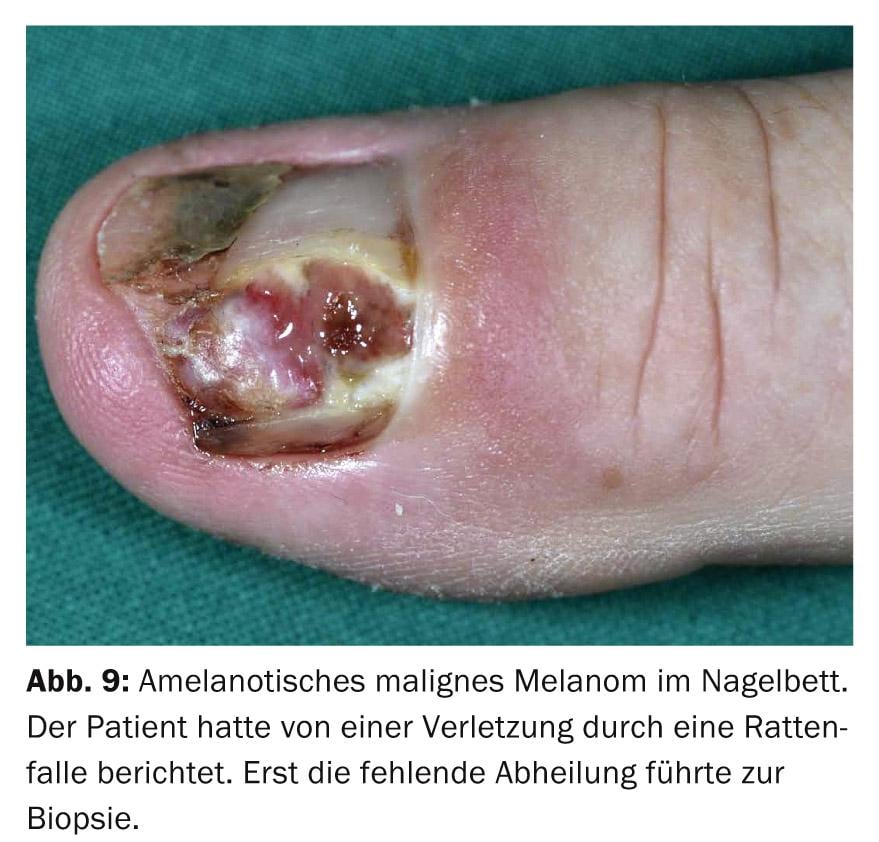
I tumori sotto la lamina ungueale cambiano anche la forma dell’unghia quando progrediscono. I processi situati al di sopra della matrice provocano un’impronta della lamina ungueale a causa della pressione, mentre una lamina ungueale rovesciata indica un tumore subungueale. I processi maligni, come la malattia di Bowen o il melanoma maligno, possono portare a cambiamenti nella lamina ungueale fino alla completa distruzione (Fig. 9).
Se è necessaria una biopsia, questa può essere effettuata nell’area del letto ungueale, perforando l’unghia con la rimozione di un punzone più piccolo dal letto ungueale. Il difetto risultante nella lamina ungueale cresce. Nell’area della matrice, è possibile anche una biopsia a punzone fino a un diametro massimo di 3 mm, senza provocare una frattura permanente dell’unghia.
I melanomi nella zona delle unghie non hanno una prognosi peggiore rispetto ai melanomi di spessore analogo in altre sedi. Tuttavia, il ritardo nella diagnosi è in media di due anni. Per i melanomi in situ o minimamente invasivi, l’escissione dell’unità ungueale con un margine di sicurezza adeguato e la successiva copertura con un innesto cutaneo a tutto spessore possono essere sufficienti senza peggiorare la prognosi. L’amputazione non è assolutamente necessaria in questa situazione. Il mantenimento del fascio può essere di fondamentale importanza per il paziente, soprattutto per il pollice e ancora di più per la mano che lo guida.
Ulteriori letture:
- Dehesa L, Tosti A: Trattamento dei disturbi infiammatori delle unghie. Dermatol Ther 2012; 25: 525-534.
- Tan ES, Chong WS, Tey HL: Psoriasi ungueale: una revisione. Am J Clin Dermatol 2012; 13: 375-388.
- Radtke Ma, Beikert FC, Augustin M: Psoriasi ungueale – una sfida terapeutica nella clinica e nella pratica. JDDG 2013; 11: 203-221.
- Nenoff P, Paasch U, Handrich W: Infezioni delle unghie di mani e piedi causate da funghi e batteri. Dermatologo 2014; 65: 337-348.
- Löser C, Mayser PA: Unghia scura. Clinica, diagnosi e terapia della melanonichia. Dermatologo 2014; 65: 327-336.
- Haneke E: Tumori maligni dell’organo ungueale. Dermatologo 2014; 65: 312-320.
CONCLUSIONE PER LA PRATICA
- Nel chiarimento delle unghie fragili, l’anamnesi con le domande sulle influenze patogene è in primo piano.
- La distrofia ungueale friabile indica l’onicomicosi. Prima della terapia, il rilevamento della micosi è obbligatorio.
- La psoriasi è la malattia della pelle più comune che coinvolge le unghie. Nei pazienti affetti, la chiarificazione e la terapia dermatologica e reumatologica devono avvenire in una fase precoce.
- Le decolorazioni scure, simili a strisce, delle unghie (strati di melanonichia) sono sempre degne di chiarimento, in quanto c’è il sospetto di un melanoma maligno.
DERMATOLOGIE PRAXIS 2014; 24(6): 12-15