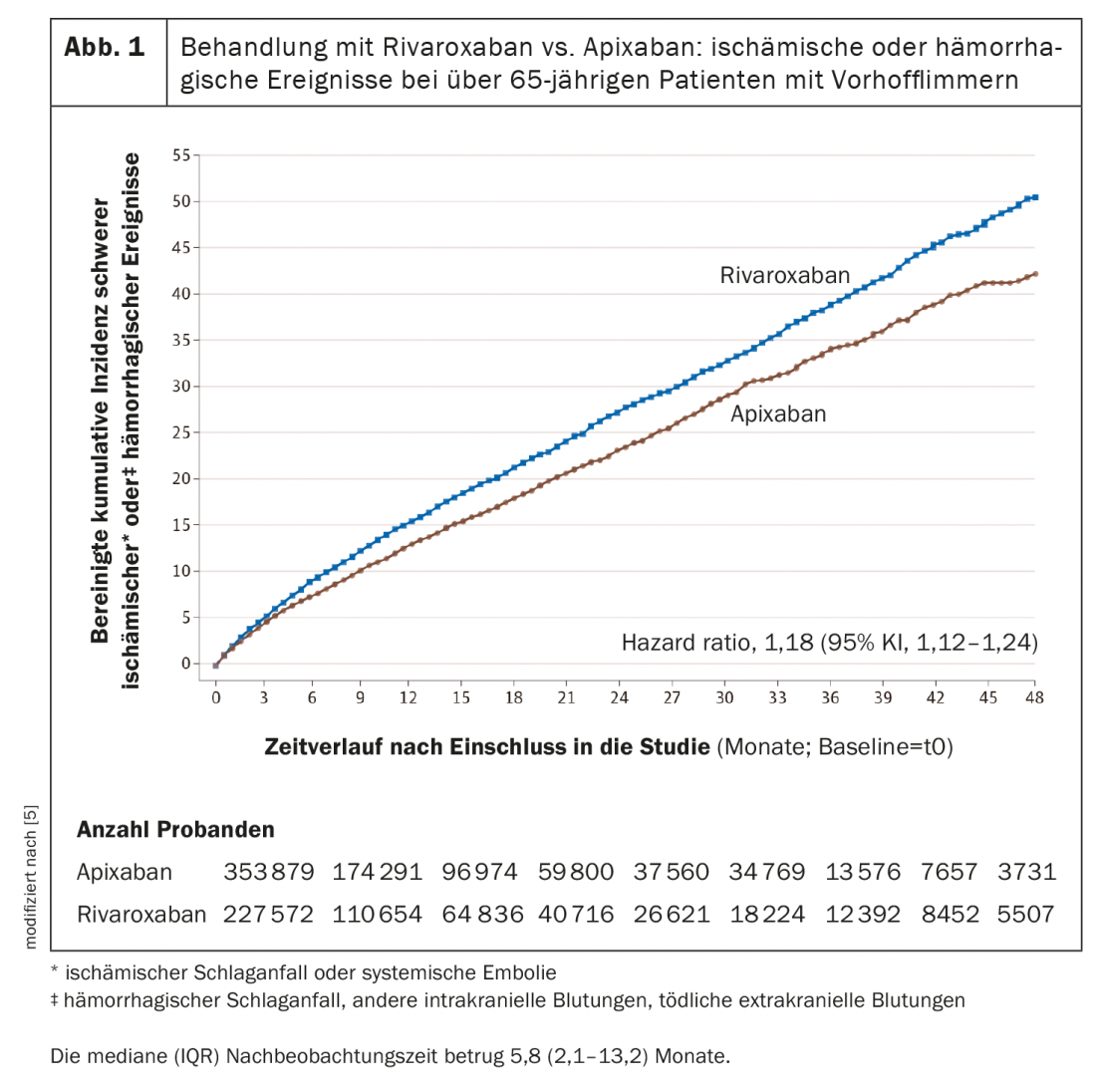
Les résultats de l’étude observationnelle prospective montrent que chez les patients de plus de 65 ans atteints de fibrillation auriculaire, le traitement par rivaroxaban était associé à un risque significativement accru d’événements ischémiques ou hémorragiques graves par rapport à l’apixaban.
La fibrillation auriculaire (FA) est l’arythmie cardiaque la plus fréquente et multiplie par cinq le risque d’accident vasculaire cérébral [1,2]. L’anticoagulation est un pilier important du traitement pour la prévention des accidents vasculaires cérébraux [3]. Dans une analyse rétrospective chez des patients âgés fragiles atteints de FHV, le risque d’accident vasculaire cérébral, d’embolie et d’hémorragie grave s’est avéré nettement inférieur sous traitement par anticoagulants oraux directs (AOD) que sous antagonistes de la vitamine K [4,5]. Les DOAK tels que le rivaroxaban et l’apixaban – tous deux des inhibiteurs directs du facteur Xa – font partie de la classe de substances privilégiée pour ce groupe de patients. Ray et al. ont cherché à savoir, dans une étude publiée en 2021 dans le JAMA, s’il existait une différence de risque d’événements ischémiques ou hémorragiques graves chez les patients de plus de 65 ans atteints d’HVF en fonction de l’utilisation de l’un ou l’autre de ces anticoagulants [5].
La comparaison est en faveur de l’apixaban – même à dose réduite
L’étude a porté sur 581 451 patients atteints de fibrillation auriculaire et traités par rivaroxaban ou apixaban [5]. La durée médiane de suivi a été de 5,8 (2,1-13,2) mois. L’âge moyen des participants à l’étude était de 77,0 ans et 50,2% étaient des femmes. 76,9% des sujets ont reçu l’anticoagulation à dose standard et 23,1% à dose réduite. Dans l’ensemble de la population étudiée, 6946 événements ischémiques ou hémorragiques majeurs sont survenus au cours du suivi. Le risque sous rivaroxaban s’est avéré plus élevé que sous apixaban, les taux ajustés étant de 16,1 vs 13,4 pour 1000 personnes-années (HR, 1,18 ; IC à 95% 1,12-1,24) (Fig. 1) [5]. Le risque d’événements ischémiques graves (HR 1,12 ; IC à 95% 1,04-1,20) et d’événements hémorragiques (HR 1,26 ; IC à 95% 1,16-1,36) était augmenté sous traitement par rivaroxaban [5].
Pour 23% des participants à l’étude de chaque groupe – soit un total de 134 393 patients – le traitement par DOAK a été initié à dose réduite [5]. Dans cette population de patients, une différence s’est également manifestée en faveur de l’apixaban, le risque d’événements ischémiques et hémorragiques étant plus élevé avec le rivaroxaban. Les patients recevant les DOAK à dose réduite avaient un âge moyen plus élevé que ceux recevant la dose standard (82,8 vs 75,2 ans). En outre, la prévalence d’autres facteurs de risque d’hémorragie ou d’accident vasculaire cérébral était plus élevée (score VASc CHA2DS2 moyen, 5,0 vs 4,1).
Élargissement de la base de données probantes en rapport avec la pratique
Bien que l’efficacité du rivaroxaban et de l’apixaban dans le traitement de l’HVF ait déjà été comparée dans des études de cohorte rétrospectives antérieures [6–8], les présentes données ont apporté de nouvelles informations qui sont très précieuses pour la pratique clinique. Avec plus d’un demi-million de nouveaux utilisateurs de rivaroxaban ou d’apixaban, il s’agissait d’une cohorte plus importante que dans les études précédentes. En outre, seuls les patients âgés de plus de 65 ans ont été inclus [9,10]. La taille plus importante de l’échantillon a permis de quantifier plus précisément la survenue d’événements rares mais cliniquement importants, tels que les hémorragies extracrâniennes mortelles. Contrairement à d’autres études, les patients recevant un traitement anticoagulant oral à dose réduite ont également été inclus, une sous-population de personnes atteintes de FVH particulièrement vulnérable en raison des caractéristiques générales des patients [5–7].
Littérature :
- Singer E, et al. : Médicaments et Raison 2015 ; 3-82.
- Zimetbaum P : Ann Intern Med 2017 ; 166(5) : ITC33-ITC48. doi:10.7326/AITC201703070
- January CT, et al : Circulation 2019 ; 140(2):e125-e151.
- Lip GYH, et al : J Intern Med 2020 ; https://doi.org/10.1111/JOIM.13140
- Ray WA, et al : JAMA. 2021 Dec 21 ; 326(23) : 2395-2240.
- Graham DJ, et al : Am J Med 2019 ; 132(5) : 596-604.e11.
- Fralick M, et al : Ann Intern Med 2020 ; 172(7) : 463-473.
- Lip GYH, et al : Stroke 2018 ; 49(12) : 2933-2944.
- Go AS, et al : JAMA 2001 ; 285 (18) : 2370-2375.
- Lowenstern A, et al. : Ann Intern Med. 2018;169(11) : 774-787.
PRATIQUE DU MÉDECIN DE FAMILLE 2022 ; 17(5) : 32