Les yeux rouges sont une raison fréquente pour laquelle les patients consultent un médecin. Il est impératif de procéder à une anamnèse et à un bilan médical minutieux, mais ceux-ci peuvent généralement être réalisés par le médecin généraliste.
En principe, les étiologies suivantes peuvent être envisagées :
- Syndrome de Sicca
- Conjonctivite virale ou allergique
- Hémorragie sous-conjonctivale (hyposphagma)
- Kératoconjonctivite associée aux lentilles de contact
- Autres causes (corps étranger, blessure, brûlure chimique, glaucome, iritis)
Le syndrome de Sicca
Les symptômes typiques de la sécheresse oculaire (trouble de l’humidification de la surface) sont chroniques et se traduisent par des larmoiements, des démangeaisons, une sensation de corps étranger et des variations de l’acuité visuelle. Cliniquement, on observe une rougeur du bord des paupières et de la conjonctive. Les substituts lacrymaux offrent une amélioration à court terme, mais à long terme, une évaluation par un ophtalmologue doit toujours avoir lieu avec une détermination précise des causes. En règle générale, plus les symptômes persistent, plus il faut de temps pour que le patient ressente une amélioration définitive grâce au traitement. Les troubles de l’humidification augmentent avec l’âge, mais peuvent également apparaître chez les jeunes patients.
Conjonctivite d’origine virale
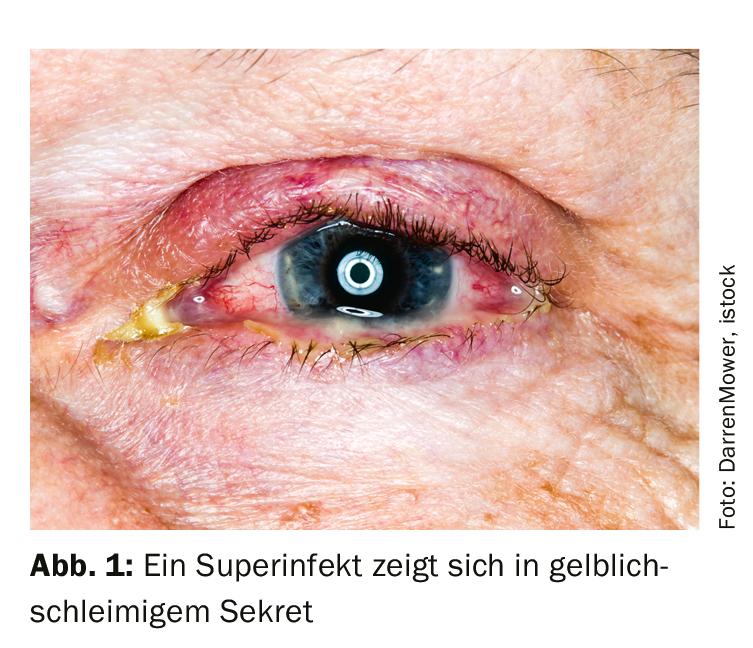
La conjonctivite d’origine virale se manifeste généralement par une rougeur aiguë de la conjonctive qui débute d’un seul côté. Le deuxième œil suit généralement quelques jours plus tard. Des gouttes oculaires humidifiantes peuvent être distribuées pour soulager les symptômes. L’inflammation virale elle-même ne peut pas être traitée. Une surinfection par des germes cutanés n’est pas rare et se traduit par des sécrétions jaunâtres et visqueuses (Fig. 1).
Le traitement en cas de suspicion de surinfection consiste en l’administration de gouttes oculaires antibiotiques 3×1 pendant cinq jours. Les patients sont contagieux par infection par gouttelettes (comme un rhume). Par conséquent, les personnes travaillant dans le secteur de la santé, de la restauration, des écoles, etc. doivent être en congé de maladie. En règle générale, un patient n’est plus contagieux après sept jours. Les mesures d’hygiène consistent à se laver fréquemment les mains, à utiliser ses propres serviettes de bain et de douche ainsi que son propre oreiller – et à “ne pas toucher les yeux” ! Les virus peuvent survivre jusqu’à deux heures sur les pièges de porte ou les mains courantes.
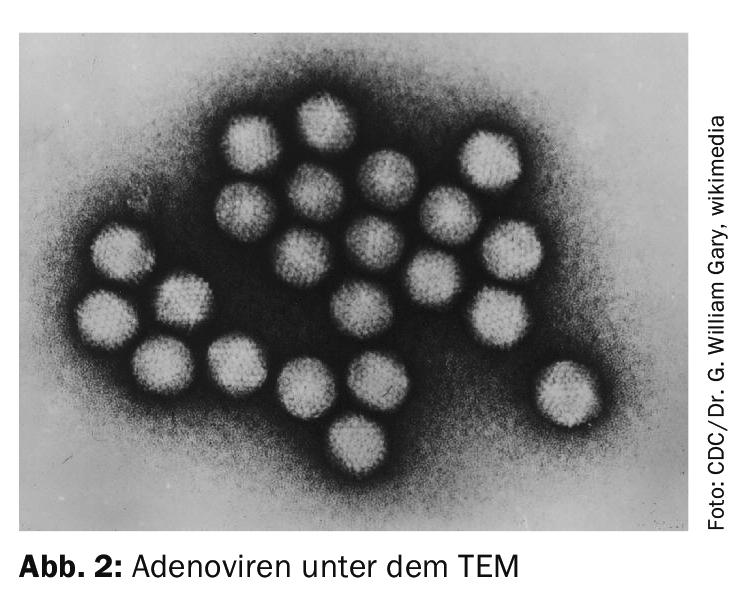
Une forme particulière est l’infection à adénovirus (épidémie), une conjonctivite très contagieuse et fulminante. L’œil est très rouge et peut présenter un gonflement massif de la conjonctive (chémosis) et des opacités cornéennes persistantes. Dans tous les cas, ces patients doivent être évalués par un ophtalmologiste. Les patients sont en incapacité de travail ; les voyages en avion prévus doivent être reportés en raison du risque de contagion (Fig. 2).
Les douleurs aiguës et l’éblouissement sont typiques des virus de l’herpès. Dans le cas des virus de l’herpès, il arrive qu’un traitement topique seul ne suffise pas. Dans ce cas, le médecin généraliste et l’ophtalmologue doivent discuter ensemble du dosage et de la durée du traitement antiviral peroral.
Conjonctivite d’étiologie allergique
La conjonctivite est un symptôme fréquent accompagnant le rhume des foins. Elle débute des deux côtés par des rougeurs, des larmes et des démangeaisons. Des gouttes oculaires antiallergiques et hydratantes peuvent être administrées en guise de traitement. La distinction avec la conjonctivite virale ne peut parfois être faite qu’à la lampe à fente.
Hémorragie sous-conjonctivale (hyposphagma)
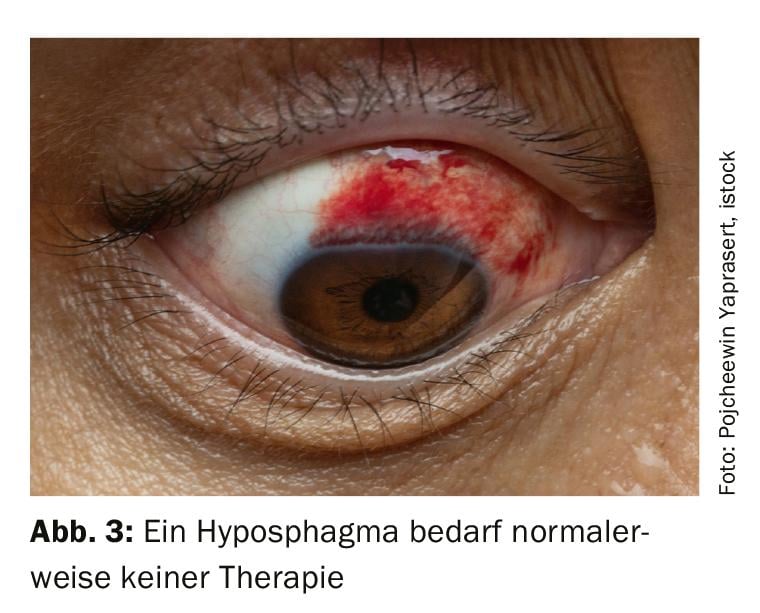
La rupture d’un vaisseau conjonctival peut entraîner une hémorragie sectorielle sous la conjonctive. L’acuité visuelle n’est pas affectée. Il n’y a généralement pas besoin de traitement, le saignement se résorbe en sept à dix jours. En cas de saignements récurrents, une mesure de la pression artérielle et une évaluation par l’ophtalmologue avec mesure de la pression oculaire sont utiles (Fig. 3).
L’œil rouge chez les porteurs de lentilles de contact
Toute modification inflammatoire chez les porteurs de lentilles de contact doit être évaluée par un ophtalmologiste dans les 24 heures. Les porteurs de lentilles de contact ont souvent une sensibilité cornéenne réduite et tolèrent les lentilles même en cas de lésions épithéliales préexistantes. Une kératite bactérienne peut être fulminante et entraîner la fonte de la cornée et la cécité. Pour qu’un frottis puisse être effectué avec succès, aucun traitement ne doit être commencé avant le transfert. Bien entendu, le patient ne doit plus porter ses lentilles de contact.
Autres causes
Les corps étrangers sont généralement faciles à détecter. Un corps étranger conjonctival peut être retiré à l’aide d’un coton-tige, un corps étranger cornéen doit être retiré par un ophtalmologiste à la lampe à fente, car la rouille se développe dans la cornée en quelques minutes. Si le corps étranger n’est pas visible, la paupière supérieure doit être ectroponisée pour trouver un éventuel corps étranger sous-tarsien. Les corps étrangers sous-tarsiens peuvent généralement être retirés à l’aide d’un coton-tige.
Si le patient déclare avoir été en contact avec une substance corrosive, il doit de toute urgence se rincer abondamment l’œil à l’eau pendant au moins dix minutes. Un patient présentant une brûlure chimique doit être examiné par un ophtalmologue.
Une crise de glaucome aiguë entraîne une douleur intense, parfois irradiante, qui peut imiter cliniquement un infarctus du myocarde. L’œil est rouge, le bulbe est dur comme de la pierre à la palpation et la pupille est fixe à la lumière. Une orientation immédiate vers un ophtalmologue est nécessaire.
L’uvéite (iritis) antérieure est plus difficile à diagnostiquer. Typiquement, un seul œil est affecté, le patient déclare avoir mal quand il bouge les yeux et craint la lumière. L’acuité visuelle peut être réduite. En cas d’uvéites récidivantes, il est recommandé de poursuivre la recherche d’éventuelles affections rhumatismales.
Source : Frings A, Geerling G, Schargus M : Red eye – a guide for non-specialists. Dtsch Arztbl Int 2017 ; 114 : 302-312.
PRATIQUE DU MÉDECIN DE FAMILLE 2019 ; 14(8) : 30-31