Des stratégies pratiques de gestion du traitement du carcinome rénal cellulaire métastatique (mRCC) ont été présentées au congrès de l’ESMO à Amsterdam. Les mises à jour sur les études cliniques actuelles et l’utilité des nouvelles options thérapeutiques ont été discutées à la lumière des modalités de traitement actuelles, qui doivent toujours être améliorées. Différents mécanismes d’action ont été présentés à cette occasion.
(ag) Christian Kollmannsberger, MD, de l’Université de Colombie-Britannique, Canada, a ouvert le symposium par un aperçu du traitement actuel du carcinome cellulaire rénal métastatique (CCRm) : “Nous avons certes fait de nombreux progrès dans le traitement de cette maladie. Nous comprenons mieux les processus biologiques sous-jacents et nous pouvons ainsi cibler les voies pertinentes [1]. Néanmoins, le traitement actuel n’est pas curatif, c’est-à-dire que nous ne pouvons pas guérir la maladie [2]. La survie sans progression est en moyenne de 8 à 12 mois dans le cadre d’un traitement de première ligne. Après l’administration d’inhibiteurs du VEGF, le taux médian est de quatre à cinq mois en deuxième ligne. Actuellement, on s’efforce donc de développer de nouvelles stratégies pour optimiser le traitement, basées sur une compréhension plus précise des voies moléculaires impliquées dans la résistance aux médicaments”.

Quelle est la cible de la thérapie ?
Le carcinome rénal à cellules claires (CCRC) est de loin la forme la plus courante de tous les CCR et représente environ 75% des cas. Cette affection présente à son tour presque toujours (90% des ccRCC) une caractéristique génétique, à savoir une mutation dans le gène suppresseur de tumeur de Von Hippel-Lindau (VHL) [3]. L’axe VHL/HIF semble crucial dans le CCRc : la protéine VHL inactivée (pVHL) ne peut plus exercer correctement ses fonctions. Parfois, cela dérégule l’expression de HIFα, ce qui stimule à son tour différents facteurs de croissance (“growth factors”, GF) et contribue ainsi fondamentalement à la pathogenèse du CCRc. Le VEGF est un facteur de croissance connu depuis longtemps [4].
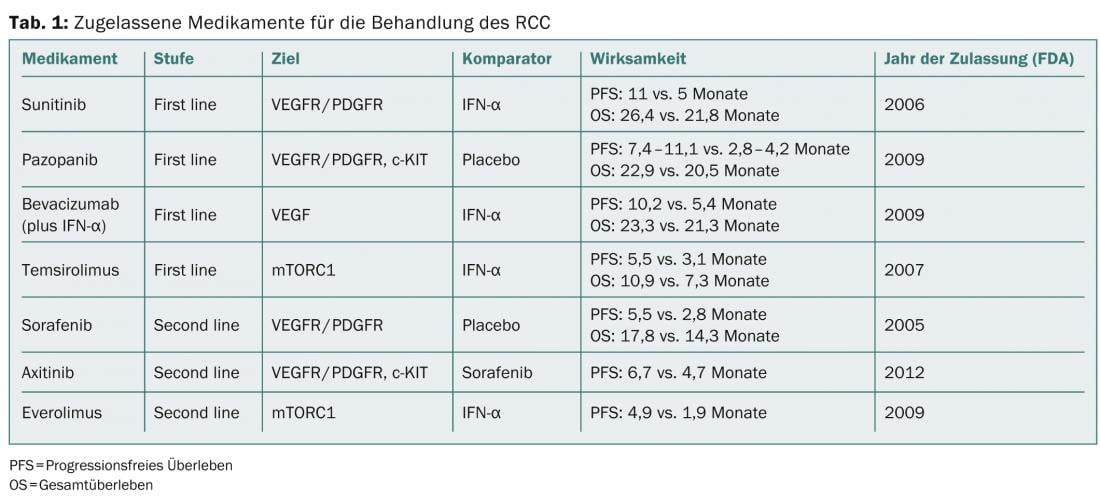
Les agents qui interviennent dans un ou plusieurs mécanismes de surexpression de HIFα ou dans ses effets, par exemple en inhibant une GF, ont fait l’objet de plusieurs études et sont également autorisés en Suisse. Une liste des médicaments actuellement disponibles dans le traitement du RCC est présentée dans le tableau 1.
Résistance
“Cependant, avec les médicaments antiangiogéniques, une résistance adaptative ou intrinsèque apparaît tôt ou tard. La première forme se développe au cours du traitement, tandis que la seconde existe depuis le début”, a expliqué M. Kollmannsberger. “Soit les patients ressentent donc d’abord un bénéfice et ensuite seulement la progression de la maladie. C’est le cas pour environ 80% des patients. Soit ils ne répondent pas du tout au traitement et sont confrontés à une détérioration rapide et à un mauvais pronostic. Cela se produit chez environ 20% des patients”.
Dans la pratique clinique quotidienne, la résistance adaptative (évasive) est plus souvent observée. Les mécanismes de ces résistances sont de plus en plus clairs. Différents processus semblent être impliqués dans la forme intrinsèque :
- Il est possible que la tumeur dispose dès le départ de voies de signalisation proangiogéniques surnuméraires. Ceux-ci pourraient continuer à entretenir l’angiogenèse, même après l’inhibition des signaux du VEGF.
- En outre, la présence de cellules myéloïdes produisant des facteurs proangiogéniques pourrait contribuer à la résistance intrinsèque.
Si les tumeurs progressent après un traitement initial réussi (résistance adaptative), la régulation à la hausse des facteurs proangiogéniques, par exemple par de nouvelles voies de signalisation ou l’utilisation de ligands alternatifs du VEGF, joue un rôle. La tumeur s’adapte à l’inhibition de l’angiogenèse, ce qui peut également signifier qu’elle utilise la structure vasculaire normale des tissus environnants afin d’être moins dépendante du signal VEGF.
Les possibilités de contrer la résistance sont les suivantes [5] :
Ajustement de la dose : la question de savoir si le dosage progressif constitue un traitement optionnel de deuxième ligne est en cours de discussion. Toutefois, un bénéfice ne semble apparaître que chez les patients qui tolèrent les doses les plus élevées.
Thérapie combinée : il serait possible à l’avenir de combiner différents agents qui ciblent les différentes voies impliquées dans l’angiogenèse, y compris VEGFR, PI3K et mTORC1/2 [6]. Des problèmes de toxicité pourraient toutefois survenir.
Passage à une autre substance active : le passage à une substance active ayant le même mécanisme d’action ou un mécanisme d’action différent est envisagé. En effet, il ne faut pas toujours s’attendre à des résistances croisées.
Quelle est la suite ?
“La réponse au traitement du mRCC n’est pas durable, c’est pourquoi les patients subissent une rechute à un moment donné avec les types de traitements ciblés actuellement disponibles”, a résumé M. Kollmannsberger. “Il est d’autant plus important d’avoir une logique de déroulement adaptée dans l’administration des médicaments autorisés. Cela peut augmenter le succès du traitement”. De nouvelles molécules ciblant différentes voies impliquées dans cette pathologie et sa résistance élevée sont actuellement à l’étude.
“Les tumeurs développent des voies de signalisation alternatives pour relancer l’angiogenèse, par exemple la voie du FGF. Si l’on s’y attaque efficacement, par exemple avec un inhibiteur de tyrosine kinase (ITK), les taux de survie peuvent être plus élevés. Des études montrent que les patients en progression peuvent bénéficier d’un traitement de troisième ligne. D’autres recherches sont en cours dans ce domaine. Les immunothérapies sont également étudiées dans le contexte de la résistance au traitement”, a conclu le Dr Viktor Grünwald de la Medical School de Hanovre.
Source : Congrès ESMO, 27 septembre au 1er octobre 2013, Amsterdam
Littérature :
- Rini BI : New Strategies in Kidney Cancer : Therapeutic Advances through Understanding the Molecular Basis of Response and Resistance. Clin Cancer Res March 1 2010 ; 16 : 1348-1354 ; Published OnlineFirst February 23, 2010 ; doi:10.1158/1078-0432.CCR-09-2273.
- Sonpavde G, Choueiri TK : Biomarkers : the next therapeutic hurdle in metastatic renal cell carcinoma. Br J Cancer 2012 Sep 25 ; 107(7) : 1009-1016. doi : 10.1038/bjc.2012.399. Epub 2012 Sep 4.
- Audenet F, et al : Voies génétiques impliquées dans la carcinogenèse du carcinome rénal à cellules claires : la génomique vers une médecine personnalisée. BJU Int 2012 Jun ; 109(12) : 1864-1870. doi : 10.1111/j.1464-410X.2011.10661.x. Epub 2011 Oct 28.
- Shen C, Kaelin WG : L’axe VHL/HIF dans le carcinome rénal à cellules claires. Semin Cancer Biol 2013 Feb ; 23(1) : 18-25. doi : 10.1016/j.semcancer.2012.06.001. Epub 2012 Jun 13.
- Ravaud A, Gross-Goupil M : Vaincre la résistance aux inhibiteurs de tyrosine kinase dans le carcinome cellulaire rénal. Cancer Treat Rev 2012 Dec ; 38(8) : 996-1003. doi : 10.1016/j.ctrv.2012.01.003. Epub 2012 Feb 12.
- Figlin RA, et al : Targeting PI3K and mTORC2 in metastatic renal cell carcinoma : new strategies for overcoming resistance to VEGFR and mTORC1 inhibitors. Int J Cancer 2013 Aug 15 ; 133(4) : 788-796. doi : 10.1002/ijc.28023. Epub 2013 Feb 12.
InFo Oncologie & Hématologie 2014 ; 2(1) : 42-44











