Aujourd’hui, l’objectif du traitement de la polyarthrite rhumatoïde (PR) est la rémission clinique. Plus la maladie est détectée tôt, plus les chances d’atteindre cet objectif sont grandes. Pour aller plus loin, l’EULAR a fait une mise à jour de ses recommandations sur la prise en charge de la PR par les DMARD.
Les nouvelles recommandations de traitement EULAR ont été mises en ligne en novembre 2022 et sont également disponibles en version imprimée depuis mars de cette année [1]. Ils conseillent d’abord le méthotrexate (MTX) lors de la phase 1 du traitement, sauf contre-indication (désir d’enfant, grossesse, allaitement, limitation de la fonction rénale ou hépatique). Les alternatives disponibles sont les DMARD conventionnels tels que le léflunomide et/ou la sulfasalazine. L’objectif est d’obtenir une rémission dans les 3 à 6 premiers mois.
En cas d’échec, un traitement biologique DMARD peut être utilisé, en particulier en cas de facteurs de mauvais pronostic. Les facteurs de mauvais pronostic dans la PR sont : des facteurs rhumatoïdes ou des anticorps AGPA élevés, des niveaux élevés d’activité de la maladie, c’est-à-dire des niveaux élevés d’inflammation ou de nombreuses articulations enflées, et des modifications érosives précoces visibles à l’imagerie. Dans les précédentes lignes directrices de 2020, les bDMARD ou les inhibiteurs de JAK étaient conseillés dans de tels cas. Dans la mise à jour, cela a été modifié de manière à ce qu’un bDMARD soit toujours recommandé, mais que l’utilisation d’un JAKi ne soit recommandée “qu’après évaluation du risque”.
“Lorsque nous mettons des patients atteints de PR sous inhibiteur JAK, nous devons être prudents, surtout chez les personnes âgées de plus de 65 ans, ainsi que chez celles qui fument, qui présentent des facteurs de risque cardiovasculaire, du diabète, de l’hypertension ou de l’obésité, et qui ont ou ont eu des antécédents de maladie maligne ou d’événements thromboemboliques”, a expliqué le Dr Sarah Ohrndorf de la Clinique médicale de rhumatologie et de médecine clinique. Immunologie, Charité – Médecine universitaire de Berlin (D) [2]. Si ces options ne permettent toujours pas d’obtenir une rémission clinique, il est possible de changer de bDMARD ou d’utiliser un JAKi lors de la phase 3 suivante.
Réduire et supprimer les glucocorticoïdes
Une autre nouveauté dans les recommandations actualisées de l’EULAR est la formulation selon laquelle une réduction de la dose du traitement antirhumatismal de base en cours peut être envisagée. Il est toutefois important de noter que la première chose à faire est d’arrêter les glucocorticoïdes. “Lorsque j’ai posé le diagnostic de PR, je donne – en l’absence de contre-indications – du MTX et des glucocorticoïdes ensemble, mais les glucocorticoïdes ne sont jamais qu’un traitement de pontage et doivent être réduits et arrêtés le plus rapidement possible au fur et à mesure de l’évolution”, explique le Dr Ohrndorf. “Ensuite, si une rémission durable a été obtenue sans glucocorticoïdes, je peux aussi envisager de réduire le traitement de fond en cours”.
En ce qui concerne les comorbidités, l’experte rappelle que les patients atteints de maladies articulaires inflammatoires telles que la polyarthrite rhumatoïde, l’arthrite psoriasique ou la spondylarthrite ankylosante présentent déjà un risque cardiovasculaire accru par rapport à la population normale. Ces facteurs de risque doivent être contrôlés de manière appropriée. L’EULAR recommande donc de procéder à une évaluation du risque cardiovasculaire au moins tous les 5 ans. Il ne faut pas non plus oublier que les patients ont tendance à prendre des AINS tels que l’ibuprofène de leur propre chef, sans l’avis de leur médecin. Lors d’un entretien, il convient donc de préciser que cette pratique doit être considérée avec prudence, en particulier en présence de facteurs de risque cardiovasculaire. Dans ce contexte, il est également recommandé de maintenir les doses aussi faibles que possible en cas d’utilisation de glucocorticoïdes, en raison du spectre d’effets secondaires.
DHPC pour les inhibiteurs de JAK
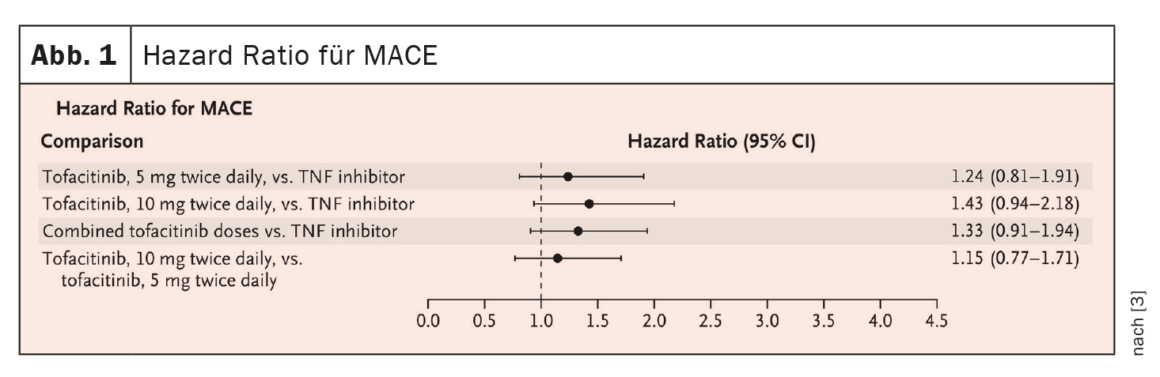
Dans la PR, il existe actuellement quatre inhibiteurs JAK autorisés : Baricitinib, tofacitinib, upadacitinib et filgotinib. Dans l’étude de non-infériorité ORAL Surveillance [3], des patients atteints de PR ≥50 ans avec au moins un facteur de risque cardiovasculaire ont été inclus et divisés en trois groupes : Tofacitinib (TOF) 2x5mg/j, TOF 2x10mg/j ou un TNFi (adalimumab ou étanercept) 2x/j, tous en association avec le MTX. Résultat : pour la comparaison primaire des doses combinées de TOF et de TNFi, le critère de non-infériorité n’a pas été atteint, car la limite supérieure de l’IC 95%, soit 1,94, était supérieure au critère de non-infériorité prédéfini de 1,8 (Fig. 1).
Le 1er mars 2023, une informationDHPC (Direct Healthcare Professional Communications)a été publiée concernant un risque accru de malignité, d’événements cardiovasculaires graves (MACE), d’infections graves, de thromboses et de mortalité totale : “Ces risques sont considérés comme des effets de classe et pertinents pour tous les inhibiteurs JAK approuvés pour les maladies inflammatoires chroniques et dermatologiques” [4]. “De mon point de vue, c’est un peu problématique, car les données sur lesquelles se base cette recommandation de l’EMA proviennent de l’étude de surveillance ORAL – qui a été menée uniquement avec le tofacitinib”, a déclaré le Dr Jan Leipe, de la section Rhumatologie et clinique de l’EMA. immunologie, clinique universitaire de Mannheim (D) [2].
Selon la recommandation de l’EMA, les inhibiteurs de JAK ne doivent être utilisés que chez les patients atteints de PR suivants, lorsqu’il n’existe pas d’alternative thérapeutique appropriée :
- Patients de plus de 65 ans,
- Patients qui fument actuellement ou qui ont fumé dans le passé
- Patients présentant d’autres facteurs de risque de maladies malignes
- Patients présentant d’autres facteurs de risque cardiovasculaire
Leipe : “Si les patients ont précédemment échoué aux DMARD synthétiques conventionnels ou aux médicaments biologiques, il n’y a pas d’alternative appropriée dans le doute. Il s’agit alors de réduire l’activité accrue de la maladie, car celle-ci est également un facteur de risque cardiovasculaire”, a déclaré le rhumatologue. De manière générale, l’info DHPC ne signifie pas que les traitements JAKi sont contre-indiqués en présence d’un facteur de risque correspondant, mais “il s’agit d’une recommandation que nous devons prendre en compte et évaluer lors de la décision thérapeutique. Si les patients sont très bien contrôlés sous inhibiteurs JAK, il est très douteux qu’il faille les changer”.
Le Dr Leipe a conclu en se référant à une liste de contrôle sur le traitement par inhibiteurs de Janus kinase publiée par la Société allemande de rhumatologie [5], qui propose des approches pour faire face aux nouvelles restrictions de prescription.
Messages Take-Home
- La rémission est l’objectif thérapeutique de la PR
- Les recommandations 2022 pour le traitement de la PR continuent de proposer le MTX en première intention.
- Nouveau : les bDMARDs ou l’utilisation de JAKi sont possibles en deuxième intention, mais uniquement après évaluation du profil de risque (voir DHPC).
- Les bDMARDs et les JAKi sont à nouveau sur un pied d’égalité en troisième intention.
- Réduire ou arrêter les glucocorticoïdes dès que possible, puis envisager une désescalade du traitement de fond.
- Les patients atteints de PR (ou d’autres maladies inflammatoires des articulations) présentent un risque accru de CV, par conséquent :
- Évaluation des risques CV min. tous les 5 ans
- En général : recommandation d’adaptation du mode de vie, alimentation saine, activité physique suffisante, arrêt de la nicotine.
- Prescrire des AINS en évaluant les risques (surtout en cas de facteurs de risque CV déjà connus)
- Vérifier régulièrement les doses de glucocorticoïdes, les diminuer/arrêter en cas de rémission
Congrès : DGIM 2023
Sources :
- Smolen JS, Landewé RBM, Bergstra SA, et al.: EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2022 update. Ann Rheum Dis 2023; 82: 3–18; doi: 10.1136/ard-2022-223356.
- Sitzung WIN Rheumatoide arthritis. Was ändert sich durch neue Leitlinien in der Praxis. 129. Kongress der Deutschen Gesellschaft für Innere Medizin, 25.04.2023.
- Ytterberg SR, Bhatt DL, Mikuls TR, et al.: Cardiovascular and Cancer Risk with Tofacitinib in Rheumatoid Arthritis. N Engl J Med 2022; 386: 316–326;
doi: 10.1056/NEJMoa2109927. - www.swissmedic.ch/swissmedic/de/home/humanarzneimittel/marktueberwachung/health-professional-communication–hpc-/dhpc-januskinase-jak-inhibitoren.html; letzter Zugriff: 25.05.2023.
- https://dgrh.de/dam/jcr:a56b0f44-71b0-4278-8967-b2a7b6a2fd0f/Checkliste_JAKi.pdf.
InFo RHEUMATOLOGIE 2023; 5(1): 22–23