Les inhibiteurs oraux des Janus kinases (JAKis) sont en train de gagner du terrain dans le traitement des maladies rhumatoïdes inflammatoires et ont par conséquent aussi fait l’objet de discussions animées lors du congrès annuel de la Société Suisse de Rhumatologie (SSR) de cette année. Le professeur Andrea Rubbert-Roth et le professeur Gerd Burmester ont débattu sur les développements actuels.
« Ce que vous avez toujours voulu savoir sur les JAKis ». Tel était le titre du symposium satellite d’Abbvie qui a eu lieu le 8 septembre à Interlaken et a été animé par le Prof. Dr méd. Andrea Rubbert-Roth, St. Gallen, et le Prof. Dr méd. Gerd Burmester, Berlin. Lors du symposium, ce n’est pas un exposé frontal classique qui attendait les participants, mais un « Jeu de dés » interactif. En effet, un dé en tissu surdimensionné a servi à déterminer quel thème central lié aux JAKis ferait l’objet des discussions. C’est ensuite par un vote des participants qu’il a été décidé de la question précise qui serait posée aux experts. Un accent particulier a été mis sur l’upadacitinib (UPA, RINVOQ®), un inhibiteur sélectif de JAK, qui est parmi les JAKis actuellement autorisés en Suisse le seul à pouvoir être utilisé dans les trois indications polyarthrite rhumatoïde (PR), spondylarthrite ankylosante (SA) et arthrite psoriasique (APs)[1-3].
Les événements cardiovasculaires sont-ils des effets de classe des JAKis?
Premier lancer de dé: un 6, une question Joker! La participante qui a lancé le dé aimerait savoir: « Les événements cardiovasculaires sont-ils des problèmes généraux des JAKis? » Le professeur Burmester a tout d’abord abordé l’étude randomisée prospective en ouvert après commercialisation appelée ORAL surveillance, dans laquelle la non-infériorité du JAKi tofacitinib par rapport aux inhibiteurs du facteur de nécrose tumorale (TNFis) étanercept ou adalimumab (ADA) a été étudiée du point de vue de la survenue d’événements cardiovasculaires majeurs (MACE) et de tumeurs malignes chez 4362 patients âgés de plus de 50 ans atteints de polyarthrite rhumatoïde (PR) et présentant au moins un autre facteur de risque cardiovasculaire. Le résultat: Sous tofacitinib, le risque de MACE et de tumeur maligne s’est avéré être plus élevé que sous les TNFis comparatifs[4]. Est-ce donc un effet de classe des JAKis? « Nous savons que les JAKis ont des propriétés distinctes, notamment en ce qui concerne leur demi-vie, leur métabolisme et leur sélectivité » a expliqué le professeur Burmester. En outre, il faut prendre en compte quelques points importants dans l’interprétation des résultats de l’étude ORAL surveillance, telle que l’activité très élevée de la maladie, la durée souvent longue de la maladie, ainsi que le traitement antérieur généralement non optimal de la population majoritairement américaine. Des analyses plus poussées, par exemple à l’aide de registres, doivent permettre d’évaluer si ces résultats se laissent transférer aux populations européennes.
Discussion des objectifs thérapeutiques au début du traitement et alignement des attentes
Pour poursuivre, c’est une question pratique qui a été posée: « Quels sont les points importants que vous discutez avec les patients au début du traitement? » Le professeur Rubbert-Roth a mentionné les divergences potentielles entre les objectifs thérapeutiques du patient et ceux du médecin. « Pour les patients, ce sont en particulier la douleur, la capacité de fonctionnement, la fatigue et le sommeil qui sont au centre des préoccupations ». Les médecins tendent au contraire à porter l’accent sur des valeurs de mesure objectives comme les paramètres inflammatoires et l’imagerie [5-10]. » Le professeur Burmester a rajouté: « Au cours des années, les Patient-Related-Outcomes (PRO) sont aussi devenus plus importants pour moi. Les montres de fitness disponibles de nos jours permettent de mesurer de façon objective des paramètres simples comme la qualité du sommeil ou le nombre de pas quotidiens. » En outre, les attentes des patients en termes de succès thérapeutique sont nettement plus élevées selon le professeur Burmester: « Avant, il était important de ne pas finir dans un fauteuil roulant. Désormais, l’objectif principal est de pouvoir jouer un troisième set au tennis. Nous devons respecter ces attentes élevées et essayer d’y répondre. »
Profil de sécurité de l’UPA en termes d’infections sévères et de malignité
« Qu’en est-il des infections sévères sous l’UPA? », ont ensuite voulu savoir les participants. Le professeur Rubbert-Roth a présenté les résultats d’une analyse intégrée du profil de sécurité de l’UPA pour la PR, la SA et l’APs (figure 1). Sa conclusion: les taux d’infections sévères et opportunistes étaient dans l’ensemble similaires dans tous les groupes de traitement au sein de chaque indication. Le professeur Burmester souligne le bon profil de risque, en particulier chez les patients atteints de SA [11]. En ce qui concerne les taux élevés de zonas sous UPA, il s’est prononcé en faveur d’une vaccination par Shingrix®, qui permet de réduire le risque de zona dans une large mesure. Pour ce qui est de la malignité, l’analyse du profil de sécurité intégré n’a pas montré de différence significative entre l’UPA et l’ADA ou le méthotrexate (MTX) chez les patients respectivement atteints de PR ou d’APs[11]. « Nous semblons être assez proches de l’hypothèse selon laquelle il n’y a pas de signal ici. Pour la SA, qui concerne souvent des patients plus jeunes, les taux de malignité sont encore plus bas que pour la PR et l’APs », a commenté le professeur Rubbert-Roth.
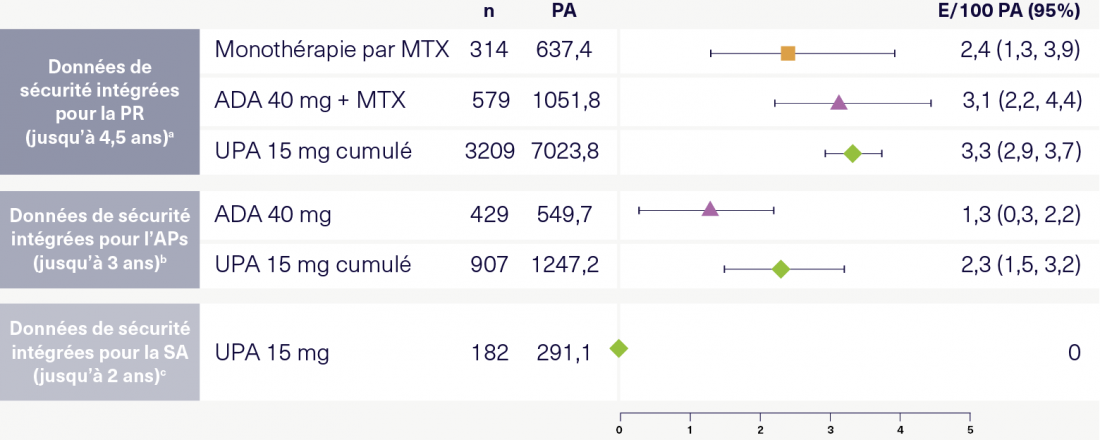
Figure 1: Infections sévères pour 100 patient-années dans la PR, l’APs et la SA selon l’analyse du profil de sécurité intégré de l’UPA. Adapté de [11].
a Comprend 6 études randomisées sur l’UPA dans la PR du programme d’études SELECT. Les données ont été cumulées et groupées selon le traitement et/ou le schéma posologique. b Patients avec une réponse insuffisante ou une intolérance à ≥ 1 DMARD non biologique (SELECT-PsA 1) ou ≥ 1 DMARD biologique (SELECT-PsA 2). c Patients de l’étude SELECT-AXIS 1. ADA, adalimumab; SA, spondylarthrite ankylosante; bDMARD, antirhumatismaux modificateurs de la maladie biologiques; IC, intervalle de confiance; E, événement; MTX, méthotrexate; APs, arthrite psoriasique; PA, patient-années; PR, polyarthrite rhumatoïde; UPA, upadacitinib
Quand utiliser l’UPA en monothérapie?
« Un bon nombre de patients se plaint de plus en plus d’une intolérance envers le MTX et ne veut plus en prendre », a rapporté le professeur Burmester. Une monothérapie efficace et avec un bon profil de tolérance gagne donc de plus en plus en attractivité. Dans l’étude de phase III randomisée en double aveugle SELECT-MONOTHERAPY, les patients atteints de PR ayant répondu de façon inadéquate au MTX sous monothérapie par UPA (15 mg, 1x par jour) ont atteint après 14 semaines un taux de rémission DAS28-CRP (< 2,6) de 28 %, comparé à 8 % sous monothérapie par MTX (p ≤ 0,001)[12]. Dans l’étude de phase III randomisée en double aveugle SELECT-COMPARE, les taux de rémission après 12 semaines sous UPA (15 mg, 1x par jour) + MTX ont atteint 29 %, alors qu’ils ont atteint 6 % sous placebo + MTX et 18 % sous ADA (40 mg, toutes les deux semaines) + MTX (les deux avec p ≤ 0,001) [13]. Professeur Burmester: « On ne voit pas une grande différence, que l’UPA soit associé au MTX ou non. Si un patient sous JAKi reçoit déjà du MTX et le tolère bien, la prise de MTX peut aussi être poursuivie. » « Ce sont souvent les patients eux-mêmes qui décident de passer à une monothérapie », a ajouté le professeur Rubbert-Roth.
Quelle est l’efficacité de l’UPA chez les patients atteints d’APs et de SA ayant présenté une réponse insuffisante aux traitements biologiques?
L’efficacité de l’UPA (15 mg, 1x par jour) a été évaluée dans deux études randomisées de phase III[14, 15]. Dans l’étude SELECT PsA 1, des patients naïfs de traitement biologique ont été inclus, et dans l’étude SELECT PsA 2, des patients ayant présenté une réponse insuffisante aux traitements biologiques. Dans les deux études, l’UPA a montré après 24 semaines une amélioration significative de la réponse en termes d’activité minimale de la maladie (MDA) par rapport au placebo (figure 2). « La différence par rapport au placebo est similaire dans les deux études, ce qui témoigne d’une bonne efficacité de l’UPA chez les patients atteints d’APs n’ayant pas répondu aux traitements biologiques », selon l’estimation du professeur Rubbert-Roth. Il en va de même pour la SA (figure 2)[16, 17]: « Ici aussi, l’efficacité de l’UPA en termes d’activité de la maladie (Ankylosing Spondylitis Disease Activity Score-Inactive Disease, ASDAS-ID) était comparable dans les deux études de phase III randomisées contrôlées contre placebo SELECT AXIS 1 chez des patients naïfs de traitement biologique et SELECT AXIS 2 chez des patients ayant présenté une réponse insuffisante aux traitements biologiques – peut-être marginalement meilleure chez les patients naïfs de traitements biologiques. » Pour le professeur Burmester, l’UPA offre « précisément en raison de son profil de sécurité avantageux une bonne alternative aux inhibiteurs du TNF et de l’IL-17, qui est volontiers adoptée par les patients. »
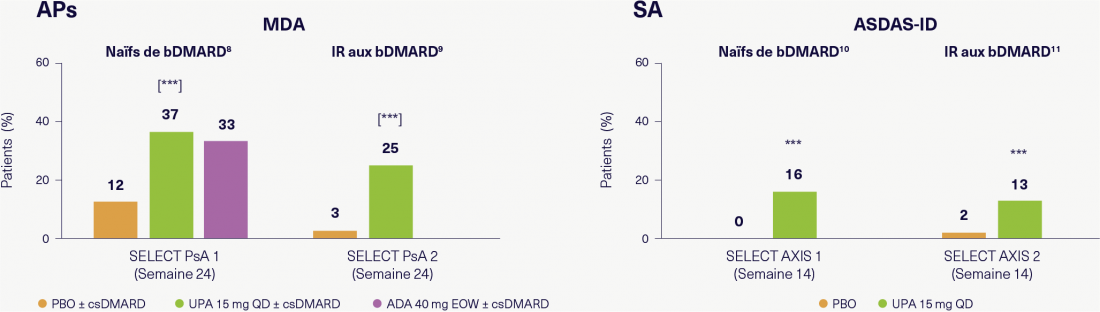
Figure 2: Efficacité de l’UPA chez des patients naïfs de traitements biologiques et des patients ayant présenté une réponse insuffisante aux traitements biologiques dans les études cliniques sur l’APs et la SA. Adapté de [14-17].
***p ≤ 0,001 vs PBO; [] = ajusté en termes de multiplicité. Toutes les analyses ont été effectuées avec INR (imputation des non-répondeurs). ADA, adalimumab; SA, spondylarthrite ankylosante; ASDAS, ankylosing spondylitis disease activity score; bDMARD, antirhumatismaux modificateurs de la maladie biologiques; csDMARD, DMARD conventionnels synthétiques; EOW, toutes les deux semaines; ID, maladie inactive; IR, répondeur inadéquat; MDA, activité minimale de la maladie; PBO, placebo; APs, arthrite psoriasique; QD, 1x par jour; UPA, upadacitinib
Comment l’UPA se comporte-t-il dans la pratique en comparaison avec les études cliniques?
Sur la dernière question relative à la performance de l’UPA en situation réelle, le professeur Burmester a présenté des résultats préliminaires de l’étude observationnelle post commercialisation UPwArds, visant à étudier l’efficacité et la sécurité de l’UPA en monothérapie ou en association avec le MTX chez des patients souffrant de PR modérée à sévère dans la pratique clinique en Allemagne[18]. Après une période d’observation de 6 mois, 65 % des patients ont atteint une valeur DAS28-CRP < 2,6. En outre, des améliorations de la douleur et de la fatigue ont été observées. « Ces données s’accordent ainsi bien avec les résultats obtenus dans les études cliniques » ont conclu les spécialistes.
Littérature
Les professionnels de santé peuvent demander les références à medinfo.ch@abbvie.com.
Texte: Dr sc. nat. Jennifer Keim
Cette contribution a été rédigée avec le soutien financier d’AbbVie AG, Alte Steinhauserstrasse 14, Cham.
Information professionnelle abrégée de Rinvoq®
CH-RNQR-220103_11/2022
Article en ligne depuis le 05.12.2022