Les preuves actuelles indiquent que les bénéfices d’un traitement par stéroïdes à faible dose chez les patients âgés atteints de polyarthrite rhumatoïde (PR) sont plus importants que les dommages. C’est ce qui ressort de l’étude GLORIA, dans laquelle la prednisolone 5 mg/j associée à des DMARD a obtenu des résultats avantageux par rapport au placebo. L’utilisation de JAK-i chez les patients âgés atteints de PR a été évaluée dans l’étude ORAL-SURVEILLANCE. En raison des risques potentiels, l’EMA appelle à la prudence dans cette population de patients.
La polyarthrite rhumatoïde (PR) est une maladie rhumatismale inflammatoire systémique qui, si elle n’est pas traitée, s’accompagne de douleurs et de limitations fonctionnelles progressives. Les données épidémiologiques montrent que l’incidence et la prévalence augmentent en fonction de l’âge et sont les plus élevées dans le groupe d’âge des 70 ans, a expliqué le Dr Thomas Buttgereit, Charité, médecine universitaire de Berlin [1]. Les stratégies thérapeutiques modernes ont permis d’améliorer le pronostic de la PR, mais il convient d’évaluer soigneusement le profil bénéfice/risque de chaque traitement, en particulier chez les patients âgés [2]. Les modifications de la pharmacocinétique et de la pharmacodynamie ainsi que le nombre croissant de comorbidités font que le choix du traitement devient souvent un exercice d’équilibriste entre efficacité et risque.
Glucocorticoïdes à faible dose : plus de bénéfices que de dommages
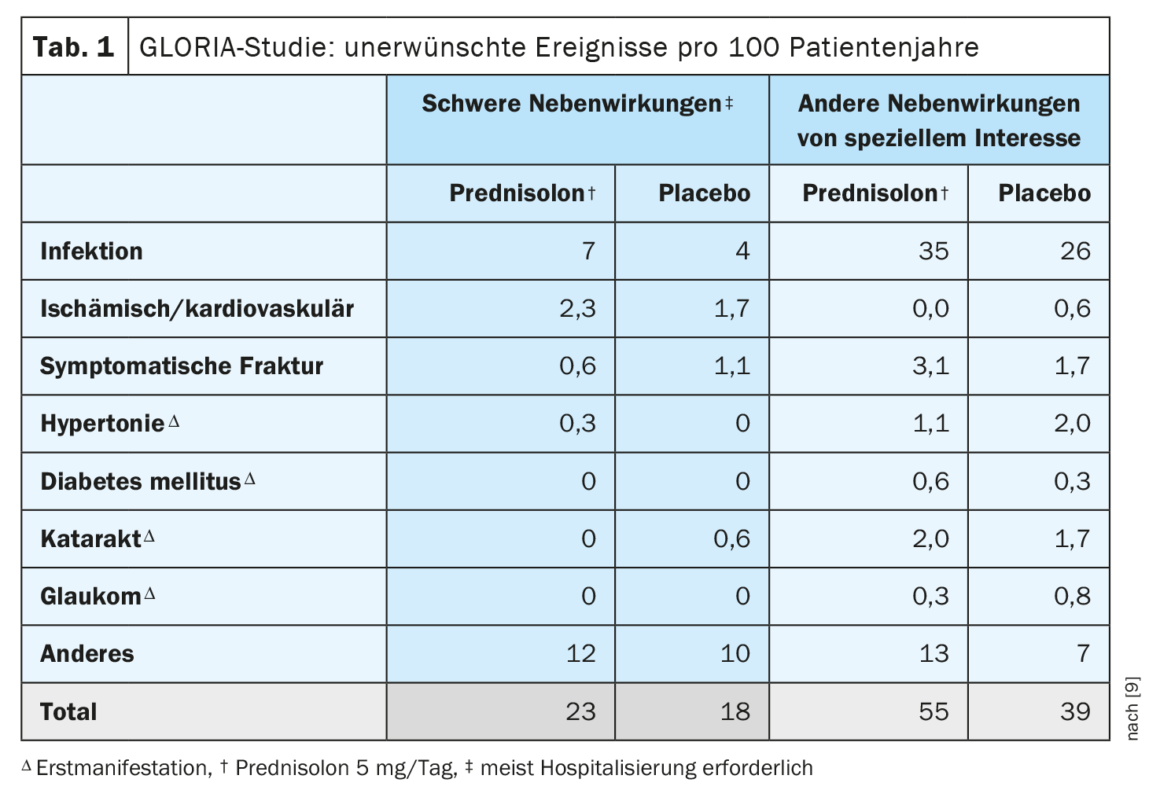
Bien que de nombreuses stratégies modernes de traitement de la PR visent à obtenir une rémission sans glucocorticoïdes (GC), les GC restent des agents thérapeutiques importants dans la PR, en particulier lorsqu’ils sont administrés à court terme et tôt dans l’évolution de la maladie [3]. L’étude randomisée contrôlée GLORIA (Glucocorticoid LOw-dose in RheumatoId Arthritis) , publiée en 2022, n’a pas montré de différence statistique entre 5 mg de prednisolone et un placebo en ce qui concerne les taux de fractures symptomatiques chez les patients de plus de 65 ans atteints de PR établie [4]. D’autres résultats sur la santé osseuse indiquent une perte faible mais significative de la densité minérale osseuse ( DMO) dans le groupe prednisolone au niveau de la colonne lombaire (-1%), mais aucune différence n’a été observée au niveau de la hanche entre les groupes prednisolone et placebo après une période moyenne de 19 mois. Cependant, une amélioration significative de l’activité de la maladie et une moindre progression des lésions articulaires ont été démontrées avec la prednisolone par rapport au placebo [4]. Les inconvénients de la prednisolone par rapport au placebo sont une légère augmentation de la fréquence des fractures, ainsi qu’une augmentation de la proportion de patients présentant au moins un effet indésirable d’intérêt particulier, la plupart d’entre eux étant des infections légères à modérées. Dans l’ensemble, les résultats indiquent qu’un traitement par prednisolone à faible dose est plus bénéfique que nuisible pour les patients âgés atteints de PR [1]. Il est important de noter que dans l’étude GLORIA, la dose de GC était limitée à 5 mg/j de prednisolone ; les GC à des doses plus élevées doivent être évités dans le cadre d’un traitement à long terme.
| L’étude GLORIA a inclus des patients âgés de ≥65 ans* souffrant de PR et présentant au moins une activité légère d’arthrite. L’objectif de l’étude était de tester l’efficacité et la sécurité de la prednisolone 5 mg/j en complément des DMARDS conventionnels. L’étude avait deux critères d’évaluation primaires : d’une part, l’activité moyenne de la maladie pendant la période de suivi (Time-averaged mean Disease Activity Score, DAS28) et, d’autre part, la survenue d’effets indésirables (adverse events, AE). La progression radiographique de la maladie a été analysée secondairement. |
| * Cette limite d’âge a été choisie car les seniors présentent le risque le plus élevé de dommages associés au traitement en cas de comorbidité et sont sous-représentés, voire exclus, de la plupart des essais cliniques. |
| d’après [4] |
JAK-i ou biologiques – la prudence est de mise chez les patients âgés
ORAL-SURVEILLANCE était une comparaison randomisée en ouvert (ratio 1:1:1) avec le tofacitinib, un inhibiteur de JAK (JAK-i), à la dose rhumatologique (2×5 mg par jour) et à la dose deux fois plus élevée (2×10 mg), ainsi qu’avec les inhibiteurs du TNF (TNF-i) adalimumab et étanercept [5,6]. Ont été inclus des patients atteints de PR âgés de 50 ans et plus qui n’avaient pas répondu suffisamment au méthotrexate (MTX) auparavant et qui présentaient au moins un facteur de risque cardiovasculaire. Au total, 4362 patients ont été randomisés, dont 31% étaient âgés de plus de 65 ans. Le critère d’évaluation primaire de non-infériorité du tofacitinib par rapport au TNF-i en termes d’événements cardiovasculaires graves et de tumeurs malignes (à l’exception des cancers de la peau non-mélanome) n’a pas été atteint ; les événements cardiaques graves étaient numériquement plus fréquents sous tofacitinib, de même que certaines tumeurs malignes (principalement pulmonaires et lymphomes). Des analyses post-hoc ont montré que certains groupes à risque sont principalement concernés par un risque accru. Il s’agissait notamment des fumeurs actuels et passés, de l’âge supérieur à 65 ans, d’un risque cardiaque élevé ou d’un risque accru d’événements thromboemboliques. Le Comité des médicaments à usage humain (CHMP) de l’Agence européenne des médicaments (EMA) recommande donc de ne traiter les patients présentant ces caractéristiques par JAK-i (baricitinib, filgotinib, tofacitinib et upadacitinib) que si aucune alternative thérapeutique appropriée n’est disponible, afin de minimiser le risque d’effets indésirables graves du médicament [6,7]. Si des patients à risque sont traités avec des JAK-i, utilisez si possible une dose réduite.
Une analyse secondaire montre que l’utilisation de médicaments biologiques chez les patients âgés atteints de PR présente également des risques potentiels accrus. Cette analyse a inclus 14 études avec un total de 21985 participants, dont 8680 appartenaient au groupe d’âge ≥60 ans [8]. Parmi eux, 4719 ont été traités par des agents biologiques (adalimumab, infliximab, étanercept, certolizumab pegol, ustekinumab, efalizumab) , et il s’est avéré que ce groupe d’âge présentait un risque plus élevé de malignité et de mortalité, ainsi qu’un risque d’infection trois fois plus élevé, par rapport aux patients plus jeunes recevant des agents biologiques.
Congrès: EULAR Annual Meeting
Littérature :
- «Management of older patients with inflammatory rheumatic diseases», Dr. med. Thomas Buttgereit, EULAR Annual Meeting 31.5.–3.6.2023.
- Woolf AD, Pfleger B: Burden of major musculoskeletal conditions. Bull World Health Organ 2003; 81(9): 646–656.
- Hauser B, et al.: The Effect of Anti-rheumatic Drugs on the Skeleton. Calcif Tissue Int 2022; 111(5): 445–456.
- Boers M, et al.: For the GLORIA Trial consortium Low dose, add-on prednisolone in patients with rheumatoid arthritis aged 65+: the pragmatic randomised, double-blind placebo-controlled GLORIA trial. Ann Rheum Dis 2022;81(7): 925–936.
- Ytterberg SR, et al.: ORAL Surveillance Investigators. Cardiovascular and Cancer Risk with Tofacitinib in Rheumatoid Arthritis. N Engl J Med 2022; 386(4): 316–326.
- «Empfehlungen der Deutschen Gesellschaft für Rheumatologie: Januskinase-Inhibitoren (JAKi) – wie ist mit den neuen Verordnungseinschränkungen umzugehen?», Deutsche Gesellschaft für Rheumatologie, 17. März 2023.
- European Medicine Agency. Januskinase Inhibitors. www.ema.europa.eu/en/medicines/human/referrals/janus-kinase-inhibitors jaki2023, (letzter Abruf 26.06.2023)
- Borren NZ: Safety of Biologic Therapy in oder patients with Immune-Mediated Diseases: A systematic review and meta-analysis. Clin Gastroenterol Hepato 2019; 17(9): 1736–1743.
- Boers M, et al.: Favorable Balance of Benefit and Harm of Long-Term, Low Dose Prednisolone Added to Standard Treatment in Rheumatoid Arthritis Patients Aged 65+: The Pragmatic, Multicenter, Placebo-Controlled GLORIA Trial. American College of Rheumatology (ACR), 2021; Abstract Number: 1678, https://acrabstracts.org, (letzter Abruf 26.06.2023)
HAUSARZT PRAXIS 2023; 18(7): 30–32