La 9e Journée zurichoise de l’hypertension s’est concentrée sur les modifications des directives européennes sur l’hypertension ainsi que sur le traitement des principales maladies associées ou secondaires comme la fibrillation auriculaire.
(rs) Le changement le plus marquant des directives ESC/ESH a sans doute été l’assouplissement des valeurs cibles de pression artérielle chez les diabétiques. Alors que pour les patients à risque faible à modéré, une valeur cible systolique de <140 mmHg reste valable (cl. 1 niveau B), la valeur cible systolique pour les diabétiques (cl. 1 niveau A) à 135 mmHg. La raison en est un manque de preuves de la réduction des événements cardiovasculaires pour une valeur systolique cible de <130 mmHg. Alors que les guidelines précédentes ne recommandaient pas clairement de commencer un traitement antihypertenseur chez les personnes âgées de plus de 80 ans, il est désormais conseillé de traiter ce groupe d’âge à partir d’une valeur de pression artérielle systolique de >160 mmHg. Pour la valeur diastolique, la valeur limite est de <90 mmHg, indépendamment de l’âge. Une exception est faite pour les diabétiques, chez qui l’on vise une valeur cible <85 mmHg.
On sait, grâce aux guidelines précédentes, quelles sont les recommandations pour la meilleure prévention possible et la quantification du risque cardiovasculaire global. Désormais, la recommandation de stratification du risque à l’aide du Systematic Coronary Risk Evaluation (SCORE) [1] s’applique également aux patients asymptomatiques présentant une hypertension artérielle (Cl. 1 niveau B). Le risque à 10 ans d’événement cardiovasculaire mortel qui en résulte détermine la marche à suivre.
Traitement antihypertenseur
Si l’on en croit le professeur Frank Ruschitzka, conférencier et directeur adjoint de la clinique de cardiologie à l’hôpital universitaire de Zurich, les recommandations thérapeutiques tiendraient davantage compte des différences entre les classes de médicaments recommandées. Il s’est notamment référé aux résultats favorables des études sur les IEC ADVANCE [2], HYVET [3] et ASCOT [4], qui ont montré une réduction significative des critères d’évaluation durs. En ce qui concerne les inhibiteurs de l’ECA, le cardiologue a recommandé l’amlodipine, un antagoniste du calcium, comme partenaire d’association privilégié, au vu des résultats des études ASCOT [4] et ACCOMPLISH [5]. L’association a montré des avantages en termes de morbidité et de mortalité par rapport aux associations inhibiteur de l’ECA plus bêtabloquant [4] ou hydrochlorothiazide [5], et s’est également avérée bénéfique pour la fonction rénale. L’association d’un IEC et d’un sartan n’est pas appropriée, comme l’a montré l’étude ONTARGET [6]. Le diurétique le plus approprié pour le traitement dépend du débit de filtration glomérulaire (DFG). Un diurétique de l’anse est indiqué pour un DFG <40 ml/min, tandis qu’un thiazide ou un diurétique de type thiazide est utilisé pour un taux de filtration supérieur. Le professeur Ruschitzka s’est surtout prononcé en faveur de l’utilisation de la chlortalidone et de l’indapamide, des agents similaires aux thiazides. Ils auraient obtenu de meilleurs résultats que l’hydrochlorothiazide dans les études.
Hypertension artérielle et fibrillation auriculaire
Corinna Brunchkhorst, médecin-chef de la clinique de cardiologie de l’USZ, a déclaré lors de la Journée de l’hypertension que “l’hypertension artérielle et la fibrillation auriculaire (FAV) sont deux maladies très répandues dont les problèmes se potentialisent et ont un effet défavorable sur le pronostic”.
Tout le monde s’accorde à dire qu’il y aura encore beaucoup à faire dans le traitement de l’HVF à l’avenir. La prévalence actuelle en Suisse est d’environ 100 000 personnes. Si l’on se base sur les prévisions de Miyasaka et al., ce chiffre devrait doubler d’ici 2050 [7]. “L’apparition combinée de l’hypertension artérielle et de la FHV résulte de la fréquence de la maladie et de la relation de cause à effet”, a déclaré l’oratrice. Selon elle, le remodelage électrique, mécanique et structurel provoqué par l’hypertension entraîne une instabilité électrique qui déclenche la carrière de fibrillation auriculaire. Au cours de l’évolution, l’hypertension et la FVO ont un effet synergique qui favorise encore le remodelage et entretient la fibrillation auriculaire.
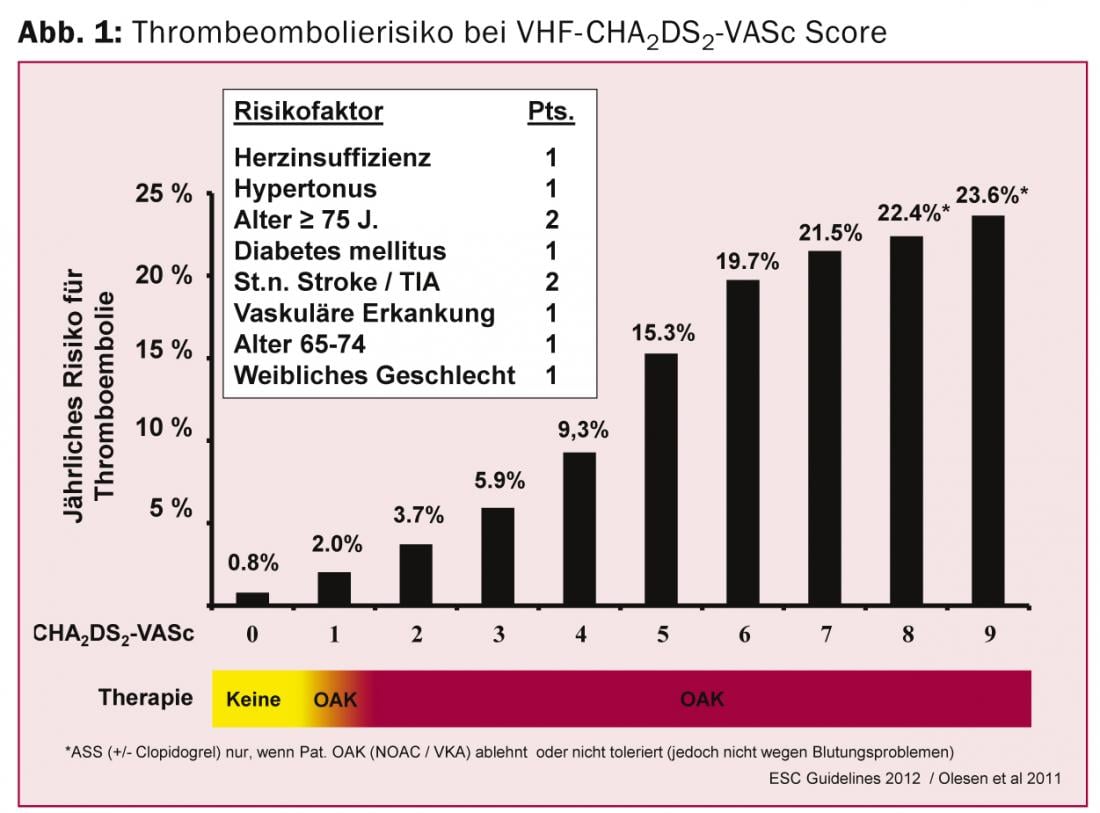
Comme la fréquence de la FHV augmente avec l’âge et que tout épisode, même bref, est associé à un risque accru d’AVC, les directives européennes recommandent un dépistage par la prise du pouls, suivi d’un ECG (cl. 1 niveau B) chez les patients >65 ans [8]. Parmi les objectifs du traitement, la prévention des accidents vasculaires cérébraux est la plus importante. L’évaluation du risque est basée sur le score CHA2DS2-VASc et, sur cette base, l’utilisation d’anticoagulants oraux (figure 1) .
En cas d’hypertension artérielle concomitante, le risque d’accident vasculaire cérébral augmente. Dans le but d’améliorer la qualité de vie, le traitement se concentre d’abord sur le contrôle de la fréquence, généralement suivi par le contrôle du rythme. “Comme on le sait à partir d’études sur l’hypertension artérielle et la FHV, les inhibiteurs de l’ECA et également les sartans peuvent avoir un effet de soutien en cas d’inversion du remodelage”, a expliqué l’oratrice. Chez les patients souffrant d’hypertension et de FVO, l’association de ces agents avec un antiarythmique constitue souvent un traitement utile (Upstream Therapy). Le facteur déterminant pour le choix d’un antiarythmique est la présence d’une cardiopathie structurelle. Chez les hypertendus, le choix est en outre influencé par la présence d’une hypertension ventriculaire gauche. Si tel est le cas, les directives recommandent l’utilisation de la dronédarone ou de l’amiodarone. La dronédarone est contre-indiquée en cas de FVC permanente ou d’insuffisance cardiaque. Le professeur Brunckhorst a expliqué les différents effets secondaires proarythmiques des classes d’antiarythmiques, en particulier les tachycardies de réentrée (classe 1C) et les torsades de pointes (classe 3), ainsi que les situations dans lesquelles il convient d’être particulièrement prudent.
Outre la conversion pharmacologique, la cardioversion électrique – souvent associée à un traitement médicamenteux – est une autre possibilité de contrôle du rythme. L’ablation par radiofréquence (ablation par cathéter) a également gagné en importance avec les nouvelles lignes directrices. Elle présente un taux de réussite d’environ 80% et un taux de complications de seulement 2-3%, ce qui la rend supérieure au traitement médicamenteux.
L’ablation par cathéter est particulièrement utilisée en cas de FVO paroxystique, avec une attention particulière portée à la préférence du patient. En cas de fibrillation persistante ou de cardiopathie structurelle, les guidelines recommandent de poser l’indication d’ablation après une ou deux tentatives de traitement médicamenteux. “Il est important que le traitement par ablation soit mis en place à temps chez les patients hypertendus atteints de FHV, et pas seulement lorsque le processus de remodelage est déjà avancé”, a déclaré le professeur Brunckhorst. En combinant l’ablation par cathéter et la dénervation rénale, la conférencière s’est risquée à envisager de futures thérapies dont on espère un effet synergique : “Des études à petite échelle sont prometteuses, il faut maintenant en faire de plus grandes”.
Source : 9e Journée zurichoise de l’hypertension, 23 janvier 2014, Zurich
Littérature :
- ESH/ESC Task Force for the Management of Arterial Hypertension. 2013 Practice guidelines for the management of arterial hypertension of the European Society of Hypertension (ESH) and the European Society of Cardiology (ESC) : ESH/ESC Task Force for the Management of Arterial Hypertension. J Hypertens. 2013 ; 31(10) : 1925-1938.
- Groupe de collaboration ADVANCE. Effets d’une combinaison fixe de périndopril et d’indapamide sur les résultats macrovasculaires et microvasculaires chez les patients atteints de diabète de type 2 (l’essai ADVANCE) : un essai contrôlé randomisé. Lancet. 2007 ; 370(9590) : 829-840.
- Groupe d’étude HYVET. Traitement de l’hypertension chez les patients âgés de 80 ans ou plus. N Engl J Med. 2008 ; 358(18) : 1887-1898.
- Investigateurs ASCOT. Prevention of cardiovascular events with an antihypertensive regime of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo-Scandinavian Cardiac Outcomes Trial-Blood Pressure Lowering Arm (ASCOT-BPLA) : a multicentre randomised controlled trial. Lancet. 2005 ; 366(9489) : 895-906.
- Investigateurs de l’essai ACCOMPLISH. Benazepril plus amlodipine ou hydrochlorothiazide pour l’hypertension chez les patients à haut risque. N Engl J Med. 2008 ; 359(23) : 2417-2428.
- investigateurs ONTARGET. Résultats rénaux avec le telmisartan, le ramipril, ou les deux, chez les personnes présentant un risque vasculaire élevé (l’étude ONTARGET) : un essai contrôlé multicentrique, randomisé, en double aveugle. Lancet. 2008 ; 372(9638) : 547-553.
- Miyasaka Y1, et al : Secular trends in incidence of atrial fibrillation in Olmsted County, Minnesota, 1980 to 2000, and implications on the projections for future prevalence. Circulation. 2006 ; 114(2) : 119-125.
- Camm AJ1, et al. : 2012 focused update of the ESC Guidelines for the management of atrial fibrillation : an update of the 2010 ESC Guidelines for the management of atrial fibrillation–developed with the special contribution of the European Heart Rhythm Association.
- Eur Heart J. 2012 ; 33(21) : 2719-2747.
CARDIOVASC 2014 ; 13(2) : 36-38