Le fait que l’asthme soit un diagnostic clinique qui ne peut être posé qu’en considérant l’ensemble des résultats est particulièrement vrai chez les enfants et les adolescents. Même les patients présentant des symptômes d’asthme rares peuvent subir des exacerbations graves. C’est l’une des raisons pour lesquelles l’Initiative mondiale pour l’asthme (GINA) recommande depuis quelques années une combinaison fixe CSI/LABA au lieu d’un traitement SABA à la demande. En cas d’asthme sévère, l’utilisation de médicaments biologiques est possible après avoir épuisé les autres options thérapeutiques.
L’apparition de caractéristiques de l’asthme telles que l’obstruction réversible des voies respiratoires, l’inflammation chronique des voies respiratoires et l’hyperréactivité bronchique est variable et hétérogène, a souligné le Dr Chiara Abbas, pneumologue pédiatrique, Berne [1]. Parfois, plusieurs de ces caractéristiques s’appliquent, parfois seulement certaines d’entre elles. Parmi les principaux symptômes de l’asthme chez l’enfant et l’adolescent, on trouve [2] :
- essoufflement à l’effort
- des bruits respiratoires expiratoires (sifflements et bourdonnements, respiration sifflante), ainsi que des sifflements à distance dans l’expiration, le cas échéant
- toux sèche sans infection, pendant ou après un effort physique
- toux nocturne persistante sans infection.
Selon elle, lorsqu’un jeune asthmatique ne contrôle pas suffisamment ses symptômes, cela s’accompagne souvent d’une grande souffrance [1]. Il n’existe pas de test autonome permettant de confirmer ou d’exclure définitivement l’asthme chez les enfants [2,3]. Outre une anamnèse différenciée, des méthodes non invasives telles que la mesure de la fonction pulmonaire, la mesure du monoxyde d’azote exhalé fractionné (FeNO) et l’enregistrement de l’hyperactivité bronchique sont généralement suffisantes pour poser le diagnostic d’asthme [2].
Même en l’absence de réversibilité SABA, un asthme peut être présent
Les principales mesures spirométriques sont la capacité vitale forcée (CVF), la capacité en une seconde (VEMS) et le quotient VEMS/CVF(indice de Tiffeneau) [1,2]. S’il existe des preuves d’un trouble ventilatoire obstructif, un test de réversibilité doit être effectué pour démontrer le caractère variable de l’obstruction des voies aériennes. Il s’agit de vérifier si la fonction pulmonaire, en particulier le VEMS, peut être améliorée par un médicament bronchodilatateur. Les mesures sont effectuées avant et 15 minutes après l’inhalation d’un bêta-2-sympathomimétique à courte durée d’action (jusqu’à 400 µg de salbutamol en quatre doses séparées) [2]. En cas de non-réponse aux SABA, la réponse du VEMS aux glucocorticoïdes inhalés (CSI) peut être testée dans une phase stable de la maladie par l’inhalation biquotidienne d’une dose élevée de CSI pendant au moins quatre semaines. Un test de réversibilité positif associé à des symptômes d’asthme typiques permet de confirmer le diagnostic d’asthme. Mais même en l’absence de réversibilité du SABA, un asthme peut être diagnostiqué s’il existe des marqueurs de type 2 élevés et une réponse au traitement par CSI. Si une hyperréactivité bronchique (HRB) est mise en évidence, une anamnèse allergologique ciblée doit être effectuée. Les lignes directrices s2k, mises à jour l’année dernière, indiquent que la mesure répétée du FeNO chez l’enfant et l’adolescent présente une valeur diagnostique ajoutée évidente. Des niveaux de FeNO élevés à plusieurs reprises augmentent la probabilité qu’il s’agisse d’asthme et que les patients répondent aux CSI.
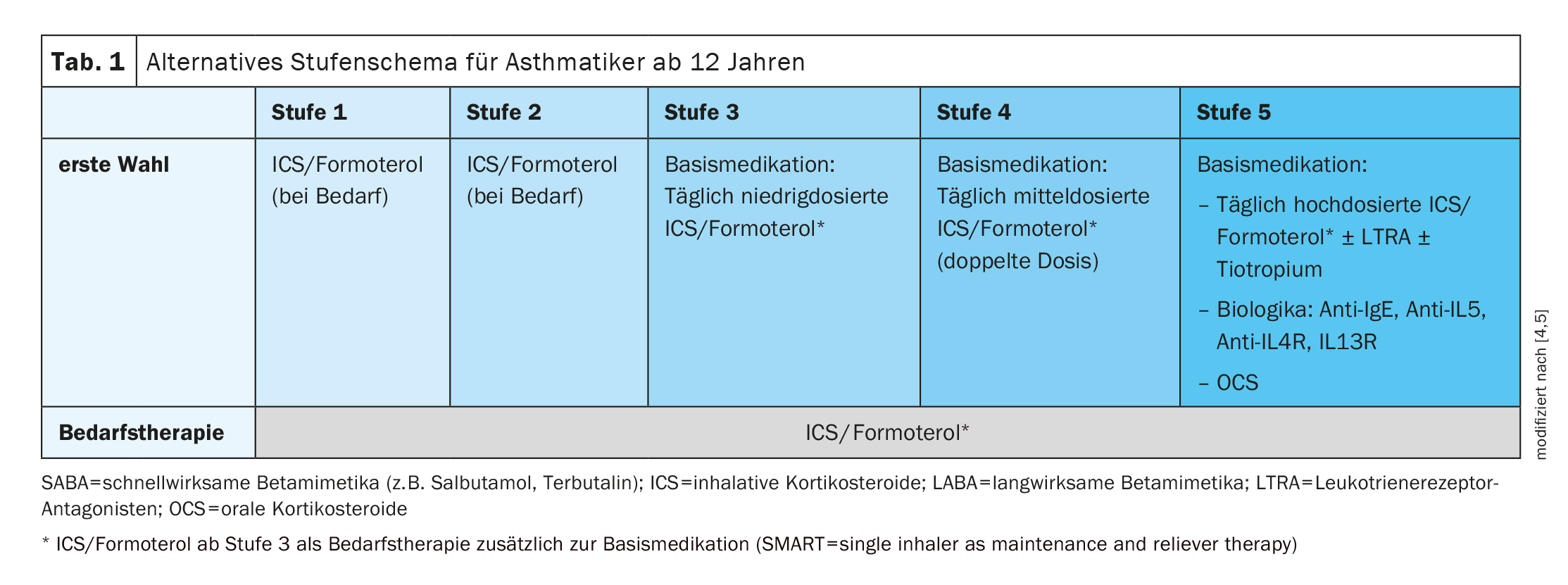
Combinaison fixe CSI/formotérol également en traitement à la demande
L’objectif du traitement de l’asthme est d’atteindre et de maintenir le meilleur contrôle possible de l’asthme, d’éviter les exacerbations et de souffrir le moins possible de restrictions liées à l’asthme. Le traitement de l’asthme est basé sur le schéma par étapes régulièrement mis à jour par la Global Initiative for Asthma (GINA) dans ses guidelines respectives [4]. En principe, une fois l’asthme diagnostiqué, le traitement approprié doit être mis en place le plus rapidement possible [5]. Depuis quelques années, une combinaison fixe de CSI à faible dose et de formotérol peut être utilisée à partir du niveau 3, à la fois comme traitement continu et comme traitement à la demande (tableau 1). Cette stratégie thérapeutique est appelée concept SMART (“single-inhaler as maintenance and reliever therapy”) et est désormais considérée comme bien établie [2,6]. Le fait qu’un traitement combiné CSI/formotérol soit préférable à un traitement à la demande par un bêta-mimétique à courte durée d’action (par ex. salbutamol ou terbutaline), même pour les adolescents de 12 ans et plus, a été proposé pour la première fois dans les GINA Guidelines 2019. Selon les directives actuelles, les associations fixes CSI/formotérol peuvent être administrées en tant que traitement à la demande, c’est-à-dire dès l’apparition des symptômes d’asthme, en plus du traitement de base quotidien fixe, et ce dès les niveaux 1 et 2 (tableau 1). L’objectif est d’une part de réduire le risque de surutilisation des bêta-2-sympathomimétiques et d’autre part d’obtenir un effet d’épargne stéroïdienne à moyen et long terme grâce à l’utilisation précoce d’un CSI. Le Dr Abbas a mentionné que pour les adolescents, elle utilisait le plus souvent ces trois médicaments autorisés à partir de 12 ans [1,7]:
- Flutiform® DA 50/5 ou 125/5 (inhalateur-doseur ; principes actifs : formotérol et fluticasone)
- Symbicort® (inhalation de poudre ; principes actifs : formotérol et budésonide)
- Relvar ellipta® (inhalation de poudre ; principes actifs : vilanterol et furoate de fluticasone)
Les trois préparations contiennent un LABA (bêta-2-sympathomimétique à longue durée d’action) et un glucocorticoïde, mais se distinguent par leur composition et leur mode d’administration. En ce qui concerne Flutiform® , l’intervenante a indiqué qu’elle utilisait le plus souvent la préparation de 125 µg/5 µg deux fois par jour [1]. Selon le cas, la dose peut être augmentée ou utilisée selon les besoins. “Avec une chambre d’amorçage, on peut obtenir un meilleur dépôt de médicament”, explique le Dr Abbas [1]. La préchambre est une aide à l’inhalation et est également appelée espaceur ou aérochambre. En ce qui concerne le Symbicort®, il convient de noter qu’il ne s’agit pas d’un médicament d’urgence et qu’il faut donc toujours y ajouter de la Ventoline®. L’un des avantages de Relvar ellipta® est qu’il inonde immédiatement et qu’il suffit de l’inhaler 1× par jour. Cela peut être un avantage décisif, en particulier pour les jeunes, a rapporté l’intervenante [1].
Utiliser des produits biologiques & co. comme add-on, le cas échéant
Chez la plupart des patients adolescents, un traitement de niveau 2, c’est-à-dire avec un CSI à faible dose, peut être initié [5]. Pour ce faire, il convient de respecter les doses recommandées. Chez les patients présentant une symptomatologie marquée (réveils fréquents, symptômes la plupart des jours), on peut commencer le traitement au niveau 3. Le niveau 4 ne s’applique qu’aux cas d’asthme sévère non contrôlé ou dans le cadre d’exacerbations. Il est utile de vérifier la réponse au traitement après 2-3 mois.
Si aucun contrôle de l’asthme n’est obtenu au niveau 3 ou 4 malgré le traitement prescrit, il est possible d’essayer de doubler la dose de CSI/formotérol pendant une courte période (maximum 4 semaines). Et si, au niveau 4, les symptômes persistent et des exacerbations surviennent malgré l’adhésion au traitement et une technique d’inhalation correcte, d’autres options de traitement sont disponibles au niveau 5. Il s’agit notamment, en plus d’un traitement CSI/LABA à haute dose, de l’ajout de tiotropium, d’un antagoniste des leucotriènes (montelukast) ou d’un médicament biologique (anti-IgE, anti-IL4R/IL13R, anti-IL5). Le Dr Abbas a expliqué que l’utilisation d’antagonistes des leucotriènes était devenue prudente en raison des effets secondaires psychiatriques (par exemple, les cauchemars) [1,10].
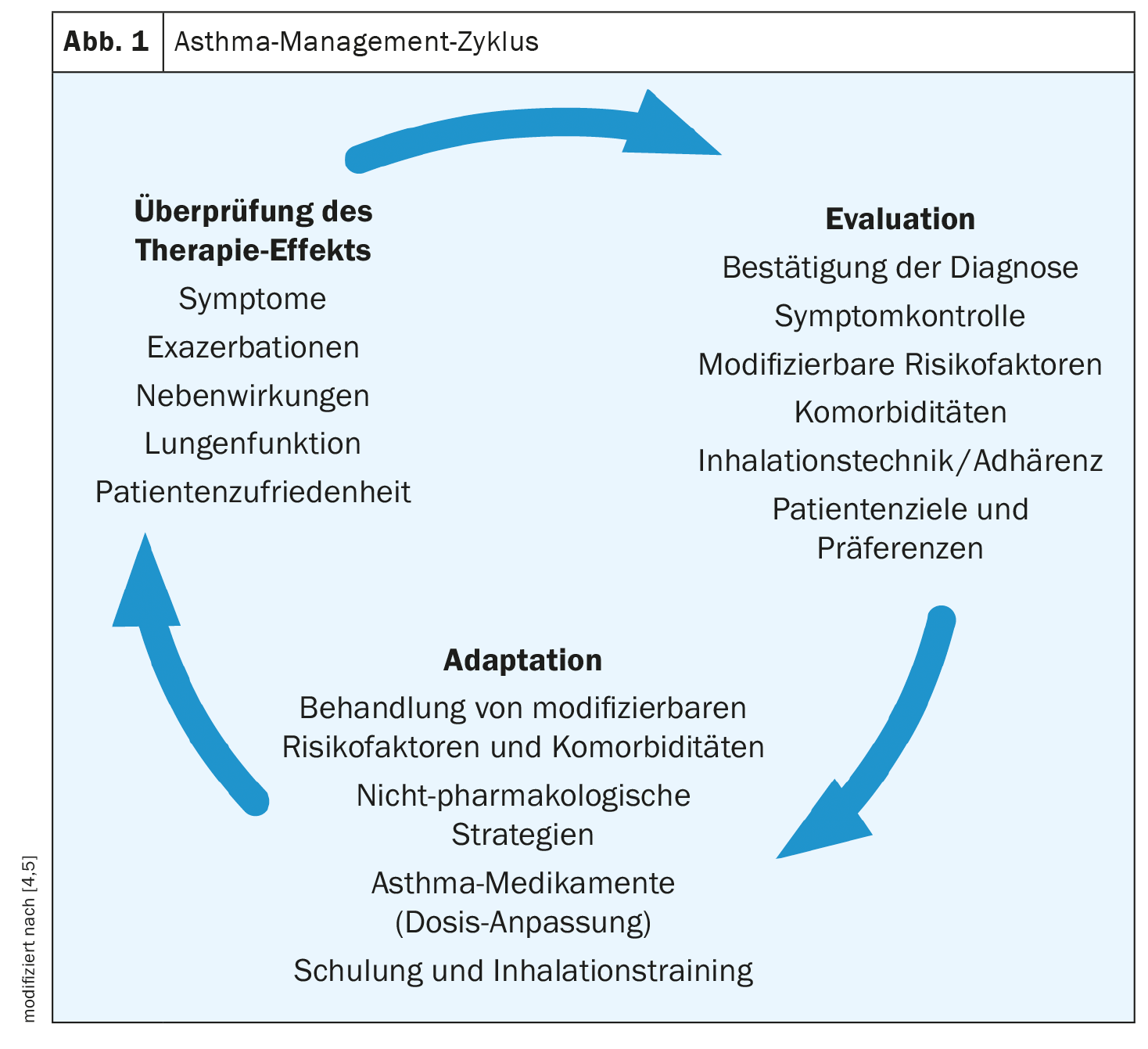
Évaluation de l’évolution : La technique d’inhalation est essentielle
“Une fois que vous avez décidé de suivre un traitement, il est important de toujours faire le point”, a souligné l’intervenante [1]. Les différentes étapes de la vérification sont indiquées dans la figure 1. Le guide s2k actuel propose d’enregistrer le degré actuel de contrôle de l’asthme à chaque contact avec le patient [2]. Les questions portent sur la gêne occasionnée par l’activité physique, les troubles nocturnes et l’utilisation des médicaments d’urgence. Cela devrait être fait de manière structurée, par exemple via le test de contrôle de l’asthme (infantile) [11]. Pour que le traitement médicamenteux s’avère efficace, une technique d’inhalation correcte est essentielle. Il est donc important de vérifier régulièrement la technique d’inhalation. Il s’agit de déterminer si le patient est à l’aise avec l’inhalateur, s’il maîtrise la technique d’inhalation et s’il suit le traitement conformément à la prescription. Chaque inhalateur nécessite une manœuvre d’inhalation spécifique et impose des exigences propres à son système pour une inhalation correcte [2]. Si un changement de système d’inhalation est effectué, le patient doit être réorienté vers la manipulation et la nécessité d’un ajustement de la dose doit être évaluée [8,9].
Congrès : mise à jour des pratiques à Berne
Littérature :
- “Traitement de l’asthme chez les adolescents”, Dr Chiara Abbas, Mise à jour du cabinet médical, Berne, 21.03.2024
- “S2k-Leitlinie zur fachärztlichen Diagnostik und Therapie von Asthma 2023”, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e.V. (éd.), AWMF-Registerr. : 020-009.
- de Jong CCM, et al : Diagnostic de l’asthme chez l’enfant : la contribution d’un historique détaillé et des résultats des tests. Eur Respir J 2019 ; 54. DOI : 10.1183/13993003.01326-2019
- Global Initiative for Asthma. Stratégie mondiale pour la prise en charge et la prévention de l’asthme. 2022. Disponible à partir de : www.ginasthma.org,(dernière consultation 22.03.2024)
- Möller A, et al. : Recommandations suisses pour le diagnostic, le traitement et la prise en charge de l’asthme chez les enfants à partir de 5 ans, https://cdn.paediatrieschweiz.ch/production/uploads/2023/09/34_3_2023_DE_02.pdf,(dernière consultation 22.03.2024)
- Beasley R, et al : Nouvelle équipe d’étude START. Essai contrôlé de budésonide-formotérol comme nécessaire pour l’asthme léger. N Engl J Med 2019 ; 380(21) : 2020-2030.
- Swissmedic : Information sur les médicaments, www.swissmedicinfo.ch,(dernière consultation 22.03.2024)
- Bjermer L : L’importance de la continuité dans le choix d’un dispositif d’inhalation pour l’asthme et la bronchopneumopathie chronique obstructive. Respiration 2014 ; 88 : 346-352.
- Thomas M, et al : Inhaled corticosteroids for asthma : impact of practice level device switching on asthma control. BMC Pulm Med 2009 ; 9 : 1. DOI : 10.1186/1471-2466-9-1.
- Watson S, et al. : Montelukast and Nightmares : Further Characterisation Using Data from VigiBase. Drug Saf 2022 ; 45(6) : 675-684.
- Bime C, et al. : Caractéristiques de mesure du test de contrôle de l’asthme de l’enfant et d’une version abrégée, uniquement pour les enfants. NPJ Prim Care Respir Med 2016 Oct 20 ; 26 : 16075.
HAUSARZT PRAXIS 2024 ; 19(4) : 30-32 (publié le 18.4.24, ahead of print)