Le décès d’un proche est un événement marquant de la vie de la plupart des personnes et s’accompagne souvent d’une réaction de deuil intense. est connecté. Le deuil est fortement individuel, il peut donc être difficile de le généraliser à travers les personnes. Le trouble du deuil persistant désigne une réaction de deuil anormalement longue, sévère et invalidante. Bien qu’il existe de nombreux points communs, il est important de distinguer le STA du PTSD et de la dépression.
L’article suivant traite du nouveau diagnostic de trouble de deuil persistant (TDP), en mettant l’accent sur les domaines pertinents pour la pratique, à savoir le diagnostic et les approches thérapeutiques.
Trouble du deuil persistant : un nouveau diagnostic
Le décès d’un proche est un événement marquant de la vie de la plupart des personnes et s’accompagne souvent d’une réaction de deuil intense. Le deuil est fortement individuel, il peut donc être difficile de le généraliser à travers les personnes. Chez la majorité des personnes concernées (80-90%), les symptômes aigus du deuil disparaissent généralement six mois après la perte, les personnes concernées parvenant à accepter l’expérience de la perte et à l’intégrer dans leur vie [1]. Cependant, certaines personnes présentent des réactions de deuil inhabituellement longues, graves et invalidantes. Ces personnes peuvent désormais bénéficier du nouveau diagnostic scientifiquement prouvé de l’ATS (en anglais : Prolonged Grief Disorder ; PGD) dans la onzième version de la Classification statistique internationale des maladies et des problèmes de santé connexes (CIM-11) de l’Organisation mondiale de la santé (OMS) [2], alors que jusqu’à présent, ils ne pouvaient être décrits que de manière approximative par des diagnostics tels que le trouble dépressif [3].
La prévalence du STA est estimée à environ 10% par des études à grande échelle dans le monde entier [1]. Dans certaines populations, plus souvent touchées par des conflits, des guerres et des taux de mortalité élevés, la prévalence est plus élevée, allant de 54% à 76% dans l’exemple des personnes ayant fui leur pays [4,5].
Critères de diagnostic selon la CIM-11
Qualitativement, le deuil pathologique n’est pas significativement différent du deuil sain (également appelé deuil normatif) [6], mais en termes de
- Durée et intensité des symptômes
- ainsi que l’ampleur de la gêne ressentie dans le fonctionnement des principaux domaines de la vie.
Ce ne sont donc pas tant les domaines de symptômes qui sont déterminants pour un diagnostic, mais la gravité et la durée des symptômes, ainsi que la souffrance cliniquement significative [7].
La nouvelle définition de l’ATS selon la CIM-11 inclut une réaction de deuil intense et prolongée, caractérisée par une forte nostalgie et/ou un attachement mental à la personne décédée, accompagnée d’une douleur émotionnelle [8]. Les personnes concernées souffrent également d’un handicap significatif dans différents domaines fonctionnels (par ex. professionnel, social). Depuis peu, la définition de l’ATS est très proche de la révision du texte du système américain DSM-5-TR. Concrètement, les critères peuvent se traduire par exemple par une préoccupation constante pour les circonstances du décès ou la conservation des biens de la personne décédée. Il est également possible d’osciller entre éviter de penser à la personne décédée et s’en préoccuper de manière excessive. De même, les personnes concernées sont souvent confrontées à des problèmes de gestion de la vie quotidienne sans la personne décédée, à des difficultés à faire confiance, à des difficultés à évoquer des souvenirs positifs de la personne aimée. De plus, de nombreuses personnes ont des difficultés à s’engager dans des activités (sociales), font preuve d’un retrait social accru et luttent plus souvent contre le sentiment que la vie n’a pas de sens. En outre, une augmentation de la consommation de substances (dont le tabac et l’alcool), une augmentation des pensées suicidaires et un comportement suicidaire accru peuvent survenir. La nouvelle définition de l’ATS se caractérise également par le critère culturel qui exige, pour l’attribution d’un diagnostic, qu’une réaction de deuil dépasse la durée (au moins six mois) et l’intensité typiques dans le contexte culturel ou social de l’individu. Cela signifie que la prise en compte des normes culturelles, sociales et religieuses, ainsi que des circonstances individuelles, est déterminante dans l’attribution d’un diagnostic. La durée minimale de six mois indiquée par la CIM-11 peut être comprise davantage comme une orientation approximative. De plus, il faut tenir compte des différences interculturelles dans l’expression du deuil. Par exemple, dans certaines cultures, les visions ou les hallucinations dans lesquelles les personnes concernées voient la personne décédée font partie du processus normal de deuil, alors que dans d’autres, cela serait considéré comme pathologique (tableau 1) [3].

Diagnostic différentiel
Jusqu’à présent, les états de deuil nécessitant un traitement étaient souvent décrits par des diagnostics tels que la dépression ou le trouble de stress post-traumatique (PTSD) [2]. Bien qu’il existe de nombreux points communs, il est important de distinguer l’ATS du point de vue du diagnostic différentiel. Ceci est particulièrement pertinent pour l’accès à une thérapie adaptée au STA, qui montre une efficacité significativement plus élevée pour le STA que les thérapies non spécifiques ou adaptées à d’autres diagnostics liés au deuil (par exemple la dépression) [9].
Délimitation de la dépression [2] : Certains symptômes, comme la tristesse ou le retrait social, sont présents à la fois dans la dépression et dans le STA. Toutefois, pour distinguer les diagnostics, il est important de noter que dans le cas de l’ATS, les symptômes se rapportent spécifiquement à la perte de l’être cher, alors que dans le cas de la dépression, ils concernent plusieurs domaines de la vie. De plus, certains symptômes typiques du STA (par exemple, colère face à la perte, difficulté à faire confiance, etc.) ne sont pas caractéristiques de la dépression. Enfin, en cas d’ATS, il faut également tenir compte du moment du début des symptômes par rapport à la perte.
Délimitation du PTSD [2] : Il est particulièrement important de faire la distinction avec le PTSD après un décès survenu dans des circonstances traumatisantes. Bien que dans les deux cas, les souvenirs de la mort jouent un rôle, dans le cas du PTSD, les personnes vivent la situation liée à la mort comme si elle se reproduisait ici et maintenant (flashbacks), alors que dans le cas du STA, les personnes sont plus préoccupées par les souvenirs des circonstances de la mort, sans les vivre comme si elles étaient ici et maintenant. De plus, le sentiment de peur de revivre est plus présent dans le PTSD, alors que la tristesse et la nostalgie sont prédominantes dans le STA (tableau 2).

Approches thérapeutiques psychothérapeutiques
Le traitement psychothérapeutique du STA doit laisser une large place à la valorisation de la personne concernée. La tragédie de la perte ainsi que la souffrance qui l’accompagne pour les survivants devraient toujours être reconnues et validées. En raison de la peur ou de la culpabilité fréquentes liées à la modification du lien avec la personne décédée, il est essentiel d’adopter une approche prudente et une attitude empathique. Le but de la thérapie doit être le traitement émotionnel et l’adaptation à la nouvelle situation de vie, et non la rupture de la relation avec la personne décédée. En outre, il est important de prendre en compte les aspects culturels, tels que l’intégration de rituels spécifiques à la culture. la fin de la thérapie, l’accent doit être mis sur les souvenirs positifs de la personne décédée et sur le développement de (nouveaux) objectifs de vie. Nous présentons ci-dessous des approches particulièrement efficaces pour traiter le STA (voir également [10] pour une explication plus détaillée des différentes approches de traitement du STA).
Thérapie cognitivo-comportementale selon [11,12]
Selon des études récentes, trois processus centraux sont déterminants pour l’apparition et le maintien de l’ATS : 1. jugement négatif sur la réaction de deuil ou croyances fondamentales inadaptées 2. styles d’évitement anxieux et dépressifs (par exemple, isolement social) 3. une faible élaboration et intégration de la perte dans la mémoire autobiographique (figure 1). La psychothérapie devrait commencer par ces trois piliers de l’ATS.

Au début de la thérapie, le diagnostic permet de déterminer lequel des trois processus susmentionnés est le plus impliqué dans le maintien de l’ATS et de le sélectionner comme axe de traitement. En cas de manque d’intégration dans la mémoire autobiographique, une exposition graduelle in sensu (en imagination) et des tâches d’écriture sont appropriées, tandis qu’en cas de comportement d’évitement anxieux, une exposition in vivo (dans la réalité ou par rapport à des situations stressantes) est conseillée. De plus, en cas de symptôme d’évitement dépressif, une activation comportementale est effectuée, tandis qu’en cas de cognitions et de croyances fondamentales dysfonctionnelles, une restructuration cognitive selon Beck est appropriée. Cette dernière consiste à remplacer systématiquement les pensées inadaptées ou non aidantes (par exemple, “Je ne serai plus jamais heureux !”) par des pensées agréables et aidantes, ce qui permet également d’obtenir un changement au niveau émotionnel. Les méthodes cognitives ou l’exposition sont également bien adaptées en cas de forte préoccupation mentale pour l’événement ou la perte.
Dans une étude de Boelen et al. (2007), l’efficacité de la thérapie cognitivo-comportementale (TCC) présentée ici a été étudiée sur 54 personnes en deuil. Pour ce faire, l’intervention de Boelen et al. (2007) a été comparée à une thérapie de soutien, c’est-à-dire à un soutien non spécifique des personnes endeuillées. La TCC était significativement supérieure à la thérapie de soutien en ce qui concerne les symptômes de deuil et la détresse psychologique générale, ce qui a persisté jusqu’à la catamnèse, démontrant ainsi un effet à long terme de l’intervention. Les études sur la procédure de Boelen et al. (2006 ; 2007) ont pu démontrer qu’une psychothérapie adaptée à l’ATS est nettement plus efficace et a un effet à long terme par rapport à un soutien non spécifique des personnes endeuillées.
Thérapie cognitivo-comportementale intégrative selon [13]
La thérapie cognitivo-comportementale intégrative en trois phases (PG-CBT) intègre des éléments de différentes orientations thérapeutiques. Outre les techniques de TCC, des interventions de Gestalt-thérapie sont également intégrées au processus de traitement. En outre, diverses interventions d’art-thérapie sont utilisées dans l’environnement hospitalier. La première phase de la thérapie est consacrée à l’établissement d’une bonne relation, à la discussion des ambivalences liées au changement et à l’examen des souvenirs en rapport avec la perte. Les symptômes individuels sont classés à l’aide de modèles sur l’origine et le maintien du deuil et des interventions en découlent. La phase 2 est consacrée au traitement de l’aspect le plus présent du deuil. Selon les personnes, l’accent peut être mis ici sur le sentiment de culpabilité, l’adaptation aux changements de conditions de vie, le deuil comme moyen de maintenir le lien avec la personne décédée ou l’explication et le traitement des symptômes d’évitement. Indépendamment de cela, des confrontations sont effectuées sur les aspects les plus douloureux de la perte, des expositions in vivo aux déclencheurs liés au deuil et des techniques de restructuration cognitive. De même, un travail sur chaise en gestalt-thérapie, au cours duquel un entretien est mené avec la personne décédée, peut constituer un complément efficace. Enfin, la phase 3 permet de redéfinir la relation avec la personne décédée et de se réorienter vers une vie sans cette personne en formulant des objectifs de vie et de nouvelles activités (figure 2).
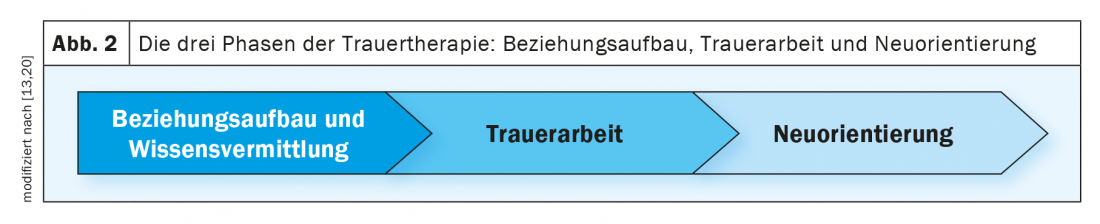
La PG-CBT a été testée en ambulatoire sur 51 personnes (Rosner et al., 2014 ; 2015a) et a montré une grande amélioration des symptômes dans une comparaison contrôlée avec la condition de liste d’attente, qui s’est poursuivie après une période de catamnèse de 1,5 an [13,14].
Traitement du chagrin compliqué selon [15]
Le Complicated Grief Treatment (CGT) a trois objectifs principaux : l’acceptation de la perte, une réorganisation du lien avec la personne décédée et la construction de nouveaux objectifs de vie. On distingue quatre phases thérapeutiques : la phase 1 est une introduction à l’étude des symptômes, des circonstances du décès, de la relation avec la personne décédée et de la définition des objectifs individuels. L’ambivalence à l’égard de la thérapie, qui peut par exemple survenir lors de la confrontation avec des souvenirs pénibles, est traitée tout au long du processus thérapeutique par des méthodes d’entretien favorisant la motivation. La phase 2 se concentre sur le traitement actif des symptômes principaux, par exemple à l’aide d’une exposition in sensu. Cette approche se caractérise par des expositions répétées à intervalles rapprochés, de sorte que la charge émotionnelle liée aux situations de perte diminue progressivement. Mais l’objectif est aussi de créer un récit cohérent de la perte. Comme les personnes concernées peuvent souvent mieux comprendre la perte après ce processus, une acceptation de ce qui s’est passé est établie et la formulation de nouveaux objectifs de vie est possible. La phase 3 est consacrée en priorité au bilan de la thérapie suivie jusqu’à présent et à sa comparaison avec les objectifs fixés. D’autres expositions peuvent encore avoir lieu en phase 4, par exemple si la réduction des symptômes n’a pas atteint le niveau souhaité.
Thérapie cognitive avec confrontation selon [16]
La thérapie cognitive avec des éléments de confrontation s’étend sur 10 semaines et comprend des séances de groupe de deux heures ainsi que quatre séances de confrontation en setting individuel. Au cours des deux premières séances, les personnes concernées sont informées en détail des aspects du deuil. Viennent ensuite les quatre séances individuelles de confrontation, qui comprennent principalement l’exposition in sensu. Les sessions de groupe trois à huit sont consacrées à la restructuration cognitive et aux tâches d’écriture. A partir de la 8e séance, la construction de souvenirs positifs et la discussion de nouveaux objectifs de vie sont abordées. Grâce au cadre de groupe combiné de cette intervention, Bryant et al. (2014), une intervention efficace, limitée dans le temps et flexible pour traiter le STA (tableau 3).

Preuves générales d’efficacité
L’efficacité de toutes les approches thérapeutiques présentées ici a été bien étudiée et prouvée scientifiquement. Dans l’ensemble, Currier et al. (2008) [17] et Wittouck et al. (2011) [18] ont démontré des effets d’intensité moyenne (environ d=0,53) pour les thérapies ATS courantes. Des études récentes attestent également de l’ampleur des effets des interventions ATS bien étudiées [voir par exemple 14,15,19,20]. La psychothérapie est donc considérée comme moyennement à très efficace pour le STA.
Messages Take-Home
- Le trouble du deuil persistant désigne une réaction de deuil inhabituellement longue, grave et invalidante, dans laquelle les normes culturelles, sociales et religieuses, ainsi que les circonstances individuelles, sont prises en compte lors de l’évaluation.
- diagnostic doivent être prises en compte.
- Bien qu’il existe de nombreux points communs, il est important de distinguer le STA du PTSD et de la dépression. Ceci est pertinent pour l’accès à une thérapie ATS spécifique, qui est significativement plus efficace que les thérapies non spécifiques ou adaptées à d’autres diagnostics liés au deuil.
- Les méthodes psychothérapeutiques établies pour le STA sont globalement considérées comme moyennement à très efficaces.
Littérature :
- Lundorff M, Holmgren H, Zachariae R, et al. : Prevalence of prolonged grief disorder in adult bereavement : A systematic review and meta-analysis. Journal of Affective Disorders 2017 ; 212, 138-149.
- Killikelly C, Maercker A : Trouble persistant du deuil. Dans A. Maercker (éd.), Traumafolgstörungen 2019, (p. 61-77). Sauter.
- Augsburger M, Maercker A : Troubles mentaux spécifiquement liés au stress dans la nouvelle CIM-11 : un aperçu. Progrès de la neurologie – psychiatrie 2018, 86(3) : 156-162.
- Craig C, Sossou MA, Schnak M, Essex H : Complicated Grief and its Relationship to Mental Health and Well-Being Among Bosnian Refugees After Resettlement in the United States : Implications pour la pratique, la politique et la recherche. Traumatology 2008, 14(4) : 103-115.
- Killikelly C, Bauer S, Maercker A : The Assessment of Grief in Refugees and Post-conflict Survivors : A Narrative Review of Etic and Emic Research. Frontiers in Psychology 2018(9) ; 1957.
- Holland JM, Neimeyer RA, Boelen PA, Prigerson HG (2009) : La structure sous-jacente du chagrin : A Taxometric Investigation of Prolonged and Normal Reactions to Loss. Journal of Psychopathology and Behavioral Assessment, 31(3), 190-201.
- Maercker A, Brewin CR, Bryant RA, et al. : Diagnostic et classification des troubles spécifiquement liés au stress : propositions pour la CIM-11. Psychiatrie mondiale 2013 ; 12(3), 198-206.
- Organisation mondiale de la santé (OMS). (2021). Statistiques de mortalité et de morbidité de la CIM-11. https://icd.who.int/browse11/l-m/en
- Shear MK, Reynolds CF, Simon NM, et al : Optimizing Treatment of Complicated Grief : A Randomized Clinical Trial. JAMA Psychiatry 2016 ; 73(7) : 685-694.
- Rosner R, Comtesse H : Thérapie des troubles persistants du deuil. In : A. Maercker (éd.). Troubles post-traumatiques 2019, 379-391. Sauter.
- Boelen PA, de Keijser J, van den Hout MA, van den Bout J : Treatment of complicated grief : A comparison between cognitive-behavioral therapy and supportive counseling. Journal of Consulting and Clinical Psychology, 2007 ; 75(2), 277-284.
- Boelen PA, van den Hout MA, van den Bout J : A cognitive-behavioral con-ceptualization of complicated grief. Clinical Psychology Science and Practice 2006, 13(2) : 109-128.
- Rosner R, Pfoh G, Rojas R, et al. : Trouble persistant du deuil : Manuels pour la thérapie individuelle et de groupe. Hogrefe 2015b.
- Rosner R, Bartl H, Pfoh G, et al. : Efficacité d’une TCC intégrative pour les troubles de l’épuisement prolongé : un suivi à long terme. Journal of Affective Disorders 2015a, 183 : 106-112.
- Shear K, Frank E, Houck PR, Reynolds CF : Traitement du grief compliqué : A randomized controlled trial. JAMA 2005 ; 293(21) : 2601-2608.
- Bryant RA, Kenny L, Joscelyne A, et al : Treating prolonged grief disorder : A randomized clinical trial. JAMA Psychiatry 2014 ; 71(12), 1332-1339.
- Currier JM, Neimeyer RA, Berman JS : The effectiveness of psychotherapeutic interventions for bereaved persons : A comprehensive quantitative review. Psychological Bulletin 2008 ; 134(5), 648-661.
- Wittouck C, van Autreve S, de Jaegere E, et al. : The prevention and treatment of complicated grief : Une méta-analyse. Clinical Psychology Review 2011, 31(1) : 69-78.
- Papa A, Sewell MT, Garrison-Diehn C, Rummel C : Un essai ouvert randomisé évaluant la faisabilité de l’activation comportementale pour la réponse au grief pathologique. Behavior Therapy 2013, 44(4) : 639-650.
- Rosner R, Pfoh G, Kotoučová M, Hagl M : Efficacité d’un traitement outpatient pour les troubles de l’épuisement prolongé : un essai clinique randomisé et contrôlé. Journal of Affective Disorders 2014, 167 : 56-63.
InFo NEUROLOGIE & PSYCHIATRIE 2021 ; 19(6) : 6-10