La phobie sociale est, avec la dépression, l’une des maladies mentales les plus courantes. Un diagnostic et un traitement précoces sont essentiels. Cette dernière peut être psychothérapeutique ou médicamenteuse.
Tant dans la CIM-10 que dans le DSM-5, le trouble d’anxiété sociale est classé parmi les troubles phobiques. L’anxiété phobique est ressentie principalement ou exclusivement dans des situations étroitement définies, en principe sans danger. En dehors de ces situations d’anxiété, il n’y a typiquement pas de symptômes. Les personnes atteintes de phobie sociale ont peur des situations dans lesquelles elles sont le centre de l’attention. Il peut s’agir, par exemple, de prendre la parole en public, devant des supérieurs hiérarchiques, dans le cadre de démarches administratives ou de réunions d’équipe. La peur d’être jugé négativement ou de se comporter de manière embarrassante ou maladroite dans ces situations en raison de son propre comportement ou de l’apparition de symptômes redoutés (p. ex. rougir) est au premier plan.
Les situations de ce type sont donc évitées ou subies avec une forte anxiété. La qualité de vie est durablement affectée par des comportements d’évitement ou de sécurité parfois prononcés (par exemple, une préparation méticuleuse pour réguler à court terme la peur de l’échec).
Avant de poser un diagnostic de phobie sociale, il convient d’exclure les causes physiques et les maladies susceptibles de provoquer de l’anxiété et des symptômes similaires à ceux de l’anxiété. Les points centraux sont une bonne anamnèse (y compris l’anamnèse des médicaments et des substances) ainsi qu’un examen physique et des examens techniques, tels que l’ECG, la mesure de la pression artérielle et le laboratoire de base, y compris les valeurs thyroïdiennes.
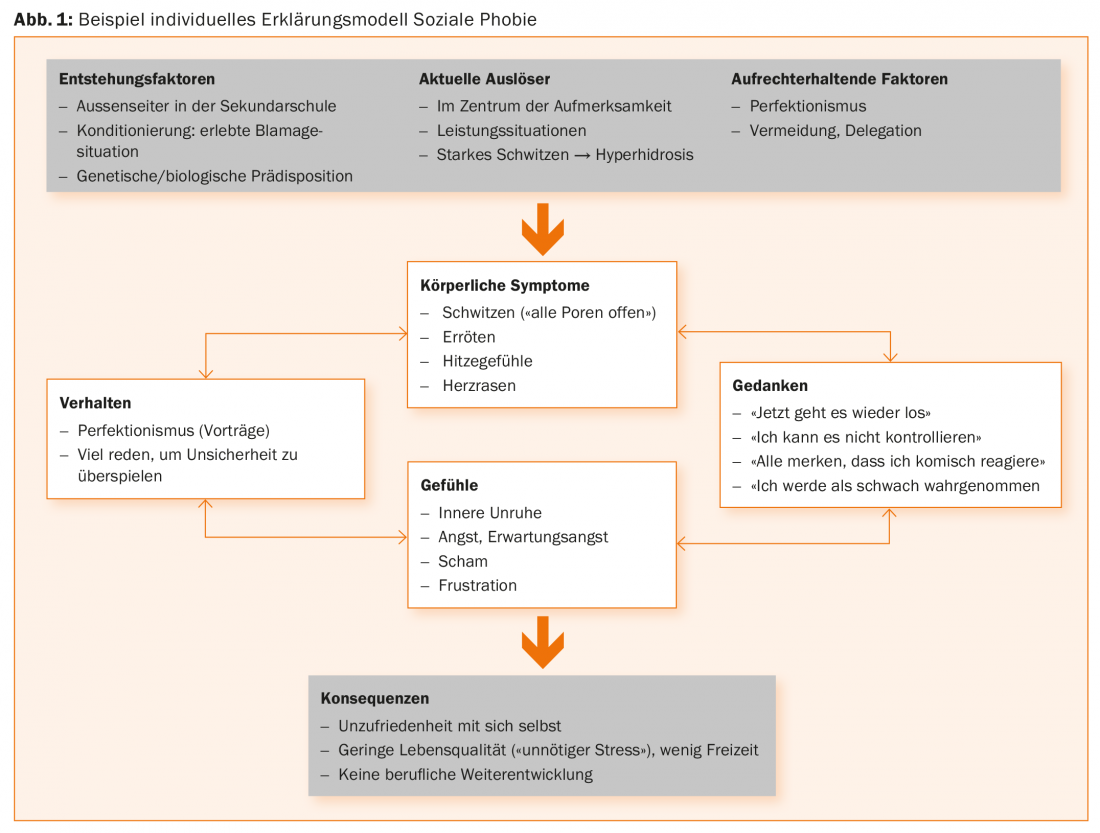
Un élément important du diagnostic et de l’analyse des symptômes d’anxiété est la saisie détaillée d’un modèle explicatif du trouble anxieux. Il s’agit notamment d’identifier les facteurs personnels d’apparition et de maintien de l’anxiété, ainsi que les quatre composantes de l’anxiété. Ces quatre parts sont
- Symptômes physiques
- Pensées associées à la peur
- Sentiments associés à la peur
- Comportement
Les conséquences de son comportement sont également verbalisées avec la personne concernée.
La figure 1 présente un tel modèle explicatif avec des exemples.
Modèle explicatif neurobiologique
La psychothérapie moderne intègre de plus en plus dans ses modèles explicatifs des modèles neurobiologiques qui peuvent aider à comprendre l’apparition et la persistance des symptômes d’anxiété. C’est pourquoi nous souhaitons ici donner un bref aperçu et, dans une section ultérieure, montrer les effets spécifiques d’une thérapie de groupe sur la structure et le fonctionnement du cerveau des personnes souffrant de phobie sociale. L’amygdale, ou noyau amygdalien, située médialement dans le lobe temporal, joue un rôle central dans la détection d’une menace. Une fois que l’amygdale a “perçu” un stimulus comme menaçant, des régions situées dans le mésencéphale et le tronc cérébral sont activées et déclenchent alors les symptômes physiologiques typiques de l’anxiété : Augmentation du rythme respiratoire et cardiaque et de la pression artérielle, tension musculaire, tonus sympathique, activation du système hypothalamo-hypophyso-surrénalien (cortisol) et autres. Parallèlement, d’autres systèmes cognitifs responsables de la perception et du traitement des stimuli sont affectés : l’attention et la pensée sont focalisées sur les stimuli potentiellement menaçants, les autres contenus étant relégués au second plan. Au niveau neurobiologique, ces deux processus (périphérique-physiologique, cognitif) se traduisent par des activations accrues dans le cortex insulaire d’une part, et dans les régions corticales préfrontales et pariétales d’autre part. Une telle réaction de peur se produit régulièrement lorsque les personnes sont confrontées à des stimuli anxiogènes. Toutefois, dans la phobie sociale, ces systèmes sont davantage impliqués et réagissent également à des stimuli et des situations qui ne déclenchent pas de réaction de peur chez les personnes en bonne santé. Ainsi, dans la phobie sociale, on observe généralement une augmentation de l’activité et de la réactivité de l’amygdale, du cortex insulaire et des régions préfrontales [1,2]. Chez les personnes en bonne santé, les régions préfrontale régulent les structures de traitement des émotions telles que l’amygdale. Dans le cas de la phobie sociale, les études qui ont examiné les changements de structure du cerveau dans la phobie sociale ont trouvé des preuves que la connexion entre ces régions préfrontales du cerveau et l’amygdale pourrait être perturbée [3,4]. De plus, ou peut-être en réaction à cela, dans certaines régions préfrontales et pariétales du cerveau, le cortex était plus épais que chez les personnes en bonne santé [5].
Psychothérapie
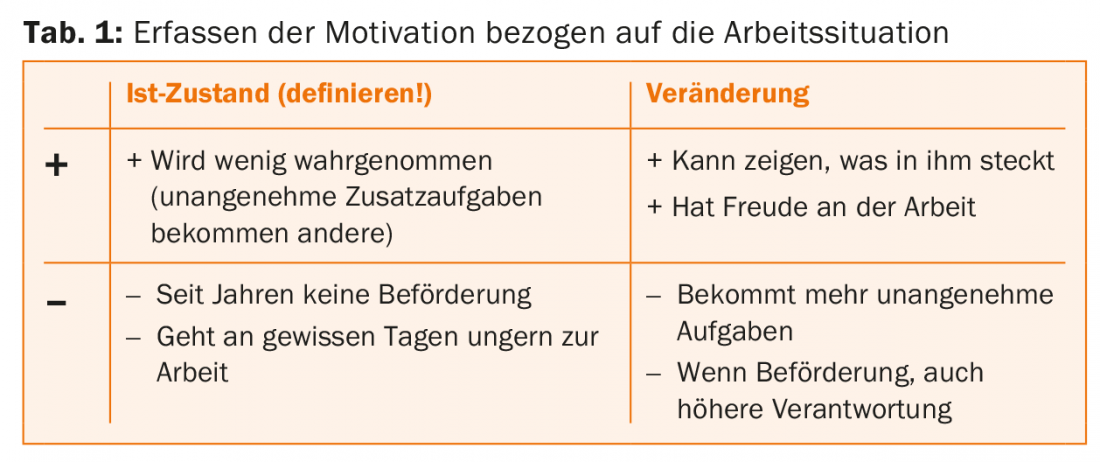
Si le diagnostic de phobie sociale est confirmé, un traitement cognitivo-comportemental doit être mis en place le plus rapidement possible. Au début de celle-ci, il est nécessaire de clarifier la motivation et de fixer des objectifs thérapeutiques réalistes. La motivation peut être clarifiée, par exemple, à l’aide d’un tableau à 4 cases sur les avantages et les inconvénients de la situation actuelle et de la situation améliorée. Un exemple est présenté dans le tableau 1.
Les objectifs thérapeutiques doivent être définis individuellement. Il faut veiller à ce que les objectifs reflètent le quotidien du patient et soient réalistes. La graduation peut se faire à l’aide d’une échelle de réalisation des objectifs (tableau 2).

Un autre élément central de la thérapie est l’exercice d’exposition, qui doit être effectué le plus près possible de la vie quotidienne des personnes concernées. Cependant, comme les personnes souffrant de phobie sociale évitent souvent de se rendre dans certaines situations sociales et qu’elles n’osent pas le faire au début du traitement, la thérapie de groupe est une bonne option thérapeutique. L’objectif de la thérapie de groupe dirigée par un thérapeute est de fournir aux personnes concernées un espace d’exercice protégé avec différents partenaires d’interaction sociale, qui leur permet de faire des expériences d’apprentissage correctives en situation de groupe. Les stratégies alternatives apprises pour gérer l’anxiété peuvent ensuite être intégrées petit à petit dans la vie quotidienne en fonction des objectifs individuels. Mais même un cadre aussi protégé ne peut pas toujours empêcher les personnes concernées d’abandonner la thérapie, en particulier lorsque, pour diverses raisons, elles ont déjà manqué une ou deux séances. Chez les patients souffrant d’anxiété sociale en particulier, les absences risquent de renforcer la crainte d’un futur jugement critique (“le groupe pourrait penser que j’ai délibérément manqué parce que je suis plus malade et dépassé par les événements”), rendant ainsi plus difficile le retour dans le groupe.
Soutien par e-mail au cours de la thérapie de groupe : dans une étude que nous avons menée sur un échantillon de 91 patients souffrant de phobie sociale, nous avons examiné si un soutien par e-mail semi-individualisé entre les séances de groupe avait une influence sur l’efficacité des thérapies de groupe cognitivo-comportementales et sur le taux d’abandon [6]. Pour l’échantillon global, nous avons pu constater que les deux interventions (thérapie de groupe uniquement ou thérapie de groupe avec soutien supplémentaire par e-mail) ont donné de très bons résultats, qui ont pu être maintenus pendant la période d’observation de douze mois. Cependant, dans un sous-groupe de patients ayant manqué deux séances de groupe ou plus, il s’est avéré que seuls ceux ayant bénéficié d’un soutien supplémentaire par courrier électronique ont obtenu une réduction significative et durable des symptômes. (Fig. 2). Les patients qui ont eu deux absences ou plus et qui n’ont pas reçu de soutien supplémentaire par e-mail ont semblé stagner et ont eu tendance à présenter un taux d’abandon plus élevé (47% sans soutien par e-mail contre 20% avec soutien par e-mail ; taux d’abandon de l’échantillon total : 19% sans soutien par e-mail contre 11% avec soutien par e-mail). Ces résultats confirment que le soutien hebdomadaire par e-mail entre les sessions est un moyen d’atteindre les patients présentant un risque accru d’abandon et de soutenir ainsi la poursuite du processus thérapeutique même en cas d’absences répétées.

Modifications neurobiologiques dans le cadre de la thérapie de groupe : comme nous l’avons décrit, les personnes souffrant de phobie sociale présentent des modifications dans les régions du cerveau associées à la peur. En conséquence, nous nous sommes demandé si une thérapie de groupe pouvait permettre d’atteindre une “normalisation”. Les études menées jusqu’à présent sur la phobie sociale ont montré que la thérapie comportementale et la psychothérapie de groupe basée sur la pleine conscience réduisaient l’activation des régions occipitales et temporales [1]. Dans les études précédentes, l’activité de l’amygdale était réduite, c’est-à-dire normalisée, après une psychothérapie et une pharmacothérapie. La question s’est toutefois posée de savoir si les modifications de la structure cérébrale régressaient également au cours d’une thérapie de groupe de dix à douze semaines. 24 patients souffrant de phobie sociale ont donc été examinés par imagerie par résonance magnétique avant et après une thérapie de groupe cognitivo-comportementale [7]. Après le traitement, l’épaisseur du cortex était réduite dans les régions pariétales et préfrontales, et les connexions fibreuses entre le cortex et l’amygdale avaient également changé dans le sens d’une normalisation. La modification de l’épaisseur du cortex préfrontal était corrélée au succès du traitement, à savoir la diminution des symptômes cliniques (Fig. 3). En utilisant une approche basée sur les réseaux, nous avons également montré que le traitement augmentait la connectivité structurelle dans un réseau comprenant des régions cérébrales frontales et limbiques.

Thérapie médicamenteuse
Même si la thérapie cognitivo-comportementale est souvent le traitement de choix [8,9], toutes les personnes concernées ne le souhaitent pas. En conséquence, un traitement médicamenteux doit également être envisagé. En outre, un traitement médicamenteux doit être envisagé si le patient est gravement atteint et si la thérapie cognitivo-comportementale seule n’a pas produit les effets escomptés. D’autres troubles comorbides (p. ex. dépression sévère) ou des contre-indications existantes (p. ex. infarctus du myocarde récent contre exposition) peuvent également plaider en faveur d’un traitement médicamenteux.
En premier lieu, les antidépresseurs entrent en ligne de compte. Parmi ceux-ci, les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) paroxétine, sertraline et escitalopram ont les meilleures preuves. Pour les inhibiteurs sélectifs de la recapture de la sérotonine et de la noradrénaline (ISRS), c’est le cas de la venlafaxine. Bien que les benzodiazépines soient efficaces à court terme, elles ne devraient pas être proposées. Les benzodiazépines ne peuvent être administrées que dans des cas particuliers justifiés (par exemple, contre-indication aux médicaments standard), en évaluant les risques et les bénéfices. Pour garantir le succès de la thérapie à long terme, il convient, dans la mesure du possible et si les personnes concernées le souhaitent, d’associer un traitement médicamenteux à une thérapie cognitivo-comportementale.
Messages Take-Home
- La phobie sociale est l’un des troubles anxieux les plus courants. Elle fait donc partie, avec la dépression, des maladies mentales les plus fréquentes.
- Un diagnostic précoce et la mise en place d’un traitement adéquat sont essentiels pour éviter la chronicité.
- Selon les préférences des personnes concernées, le traitement peut être psychothérapeutique ou médicamenteux. La psychothérapie de choix est la thérapie cognitivo-comportementale, qui peut être pratiquée en individuel ou en groupe.
Littérature :
- Bruhl AB, et al : Neuroimagerie dans le trouble de l’anxiété sociale – une revue méta-analytique résultant en un nouveau modèle neurofonctionnel. Neurosci Biobehav Rev 2014 ; 47(0) : 260-280.
- Weidt S, et al. : Altérations communes et différentielles du traitement des émotions générales dans le trouble obsessionnel-compulsif et le trouble d’anxiété sociale. Psychol Med 2016 ; 46(7) : 1427-1436.
- Baur V, et al : Altérations de la matière blanche dans le trouble de l’anxiété sociale. J Psychiatr Res 2011 ; 45(10) : 1366-1372.
- Baur V, et al : Evidence of frontotemporal structural hypoconnectivity in social anxiety disorder : A quantitative fiber tractography study. Hum Brain Mapp 2013 ; 34(2) : 437-446.
- Bruhl AB, et al : Augmentation de l’épaisseur corticale dans un réseau frontopariétal dans le trouble de l’anxiété sociale. Hum Brain Mapp 2014 ; 35(7) : 2966-2977.
- Delsignore A, et al : E-mail support as an adjunct to cognitive-behavioral group therapy for social anxiety disorder : Impact on dropout and outcome. Psychiatry Res 2016 ; 244 : 151-158.
- Steiger VR, et al : Pattern of structural brain changes in social anxiety disorder after cognitive behavioral group therapy : a longitudinal multimodal MRI study. Mol Psychiatry 2016 Dec 6. DOI : 10.1038/mp.2016.217 [Epub ahead of print].
- Keck M, et al : Le traitement des troubles anxieux. Forum Med Suisse 2013 ; 13(17) : 337-344.
- Bandelow B, et al. : Lignes directrices S3 sur le traitement des troubles anxieux. 2014.
InFo NEUROLOGIE & PSYCHIATRIE 2017 ; 15(5) : 24-28











