L’hypertension artérielle est le facteur de risque traitable le plus fréquent d’infarctus du myocarde, d’accident vasculaire cérébral ou de lésion rénale. Si l’on suspecte une hypertension secondaire chez un patient, c’est-à-dire une forme d’hypertension dans laquelle la raison de l’élévation de la pression artérielle est spécifique et potentiellement réversible, il est recommandé de procéder à un examen diagnostique plus approfondi. Une cause fréquente d’hypertension secondaire est la présence d’un syndrome d’apnée du sommeil. Et la cause endocrinologique la plus fréquente est l’hyperaldostéronisme primaire (également appelé syndrome de Conn).
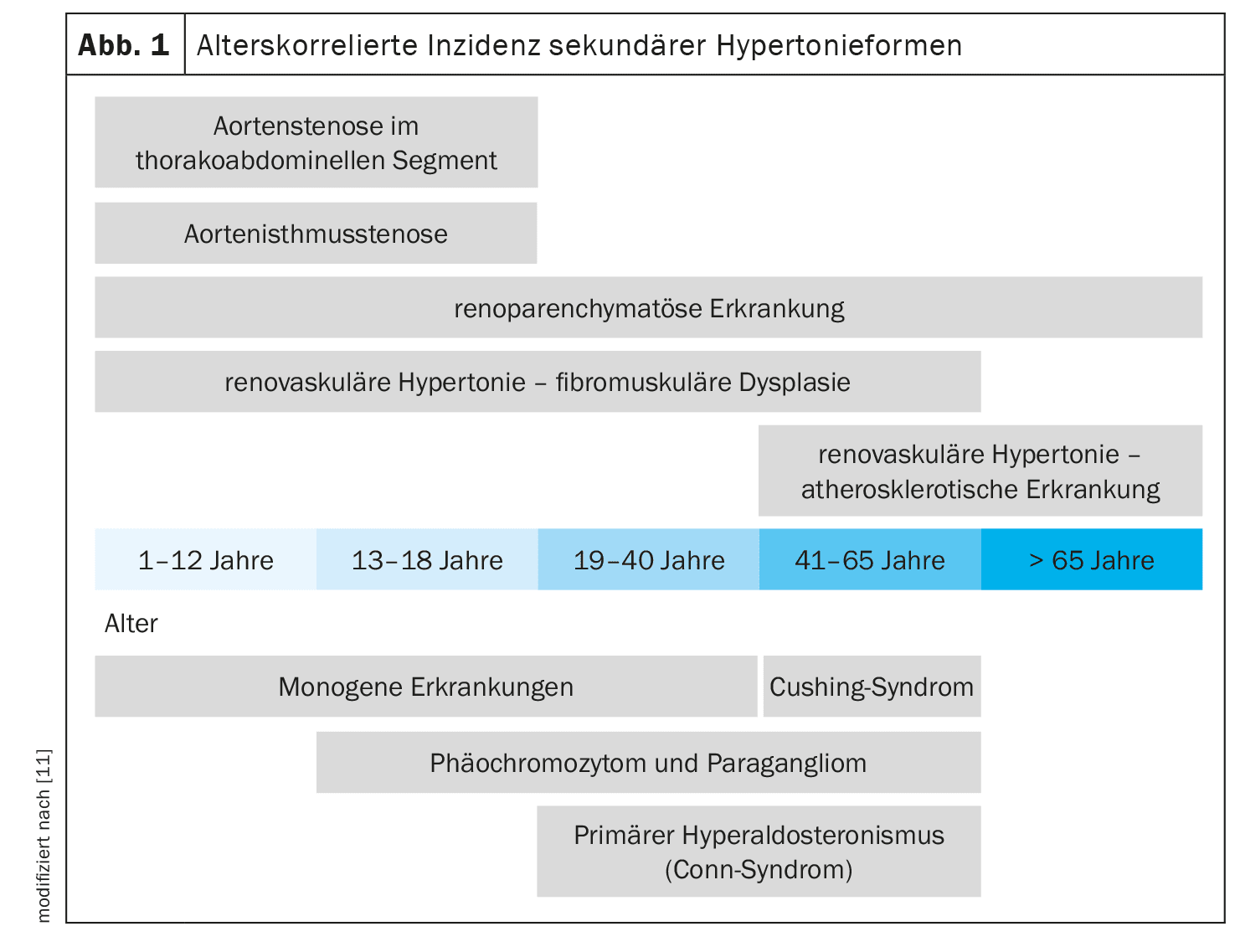
L’hypertension est définie comme résistante au traitement lorsque la pression artérielle cible n’est pas atteinte malgré l’utilisation de trois médicaments antihypertenseurs à la dose maximale tolérée (de préférence un bloqueur du SRA, un bloqueur des canaux calciques, un diurétique de type thiazidique) [1,2]. On peut estimer qu’environ 1 hypertendu sur 10 présente une forme secondaire d’hypertension [3]. Selon les sources ou en fonction de ce qui est subsumé, la prévalence peut atteindre 20%. La figure 1 présente une vue d’ensemble, corrélée à l’âge, des maladies sous-jacentes pouvant entraîner une hypertension secondaire. Outre les cas d’hypertension réfractaire par définition ou de détérioration rapide d’une pression artérielle auparavant stable, il est recommandé de rechercher d’éventuelles maladies sous-jacentes chez tous les patients présentant une première manifestation d’hypertension à l’âge de <40 ans. Le Dr Thilo Burkard, PD, et le Dr Matthias Betz, PD, de l’Hôpital universitaire de Bâle, ont présenté deux exemples de cas tirés de leur pratique clinique quotidienne [3].
Cas 1 : OSAS
Le premier cas concerne un patient de 62 ans qui, malgré une triple association fixe d’antihypertenseurs** (amlodipine 5 mg, valsartan 80 mg, hydrochlorothiazide 12,5 mg) et une double association& de fumarate de bisoprolol (5 mg) et d’hydrochlorothiazide (12,5 mg), a présenté plusieurs fois une pression artérielle de 150/90 mm Hg lors de mesures à domicile sur une période prolongée [3]. Le patient obèse avait un IMC de 42,5 kg/m2 et un diabète de type 2. La mesure de la pression artérielle sur 24 heures a révélé l’absence de dipping nocturne, ce qui est un indice d’une possible apnée du sommeil. En ce qui concerne la procédure diagnostique ultérieure, il a été mentionné que le questionnaire “Epworth Sleepiness Scale” était souvent utilisé en cas de suspicion d’apnée du sommeil symptomatique, mais qu’il n’était pas très pertinent chez les patients souffrant d’hypertension réfractaire [3]. Une méthode de dépistage plus appropriée dans ce contexte est l’oxymétrie de pouls nocturne. Pour simplifier, un oxymètre de pouls mesure la quantité d’oxygène dans le sang. La saturation en oxygène et les respirations sont mesurées par un capteur placé devant le nez. Si l’on enregistre plus de 10 pauses respiratoires de plus de 10 secondes par heure, un examen en laboratoire du sommeil est indiqué [4]. La polysomnographie est le “gold standard” pour confirmer ou exclure le SAOS [5]. L’examen en laboratoire du sommeil permet de déterminer le nombre de pauses respiratoires par heure et par nuit, par rapport au sommeil total. Au-delà de 10 pauses respiratoires par heure, un traitement doit être mis en place [4]. Dans le cas présent, l’examen en laboratoire du sommeil a permis de diagnostiquer une apnée du sommeil complexe sévère avec une composante obstructive ou centrale dépendant de la position.
** 1-0-1
& 1-0-0
Une thérapie CPAP (Continuous Positive Airway Pressure) a été prescrite comme mesure thérapeutique ; en outre, le patient a été adressé à la consultation d’obésité dans le but de perdre du poids et il a été averti qu’il ne devait pas prendre de somnifères [3]. Un appareil CPAP se compose d’une unité de base et d’un masque avec un tuyau de raccordement pour l’alimentation en air. L’expérience montre que la thérapie CPAP fonctionne généralement assez bien lorsque l’appareil est porté pendant au moins 6 heures pendant la nuit [3]. C’était également le cas pour ce patient. En outre, il a perdu du poids, passant de 126 kg à 96 kg, et son IMC est passé de 42,5 kg/m2 à 32 kg/m2. Au cours de l’évolution, les valeurs de la mesure de la pression artérielle sur 24 heures se sont nettement améliorées et un profil de pression artérielle pratiquement normal a été observé avec un dipping nocturne.
| Hypertension et SAOS : données probantes Il existe de nombreuses données probantes sur les liens entre l’apnée obstructive du sommeil (SAOS) et l’hypertension artérielle, en particulier l’hypertension résistante [6]. Dans l’étude “Wisconsin Sleep Cohort Study”, les participants souffrant d’un SAOS sévère (indice d’apnée-hypopnée >15/h) avaient un risque 3,2 fois plus élevé de développer une hypertension [7]. Les effets du traitement par PPC sur la pression artérielle ont notamment été étudiés dans une méta-analyse de 32 études randomisées comparant un “traitement actif de l’hypertension” (PPC, attelles de protrusion, antihypertenseurs) à un “groupe passif” (sham-CPAP, antihypertenseurs, perte de poids). Il s’est avéré que le traitement par PPC permettait de réduire significativement la pression artérielle, tant systolique que diastolique [8]. Une publication de Chirinos et al. montre qu’une perte de poids supplémentaire est utile en cas d’apnée du sommeil. [9]. |
Cas 2 : Syndrome de Conn
Chez une patiente de 46 ans (IMC 23,9 kg/m2) souffrant d’ostéoporose connue suite à un hyperparathyroïdisme primaire, une tension artérielle de 160/100 mm Hg a été mesurée au cabinet médical [3]. Ces derniers temps, des valeurs aussi élevées avaient également été relevées à plusieurs reprises lors de mesures à domicile. Selon la mesure de la pression artérielle sur 24 heures, il s’agissait d’une hypertension de grade II avec absence de dipping nocturne. Une hypokaliémie a également été constatée. Le diagnostic suspecté était l’hyperaldostéronisme primaire (syndrome de Conn).
| Syndrome de Conn : souvent négligé Dans le syndrome de Conn, l’aldostérone a échappé au contrôle des autres hormones. Il en résulte une surproduction et une augmentation de la pression artérielle. Parallèlement, le corps perd du potassium et le sang devient alcalin. Ce que l’on appelle l’alcalose est un trouble de l’équilibre acido-basique dans le cadre duquel le pH du sang s’élève à plus de 7,45. Elle fait partie, avec une carence en potassium et une hypertension artérielle, de la triade classique du syndrome de Conn. Cependant, dans la plupart des cas, seule la pression artérielle est élevée. C’est pourquoi le syndrome de Conn passe souvent inaperçu pendant longtemps. En moyenne, il s’écoule environ dix ans entre la première manifestation de l’hypertension et le diagnostic confirmé du syndrome de Conn. |
| vers [10] |
Lorsque les patients présentent des valeurs de pression artérielle >150/100 Hg dans le cadre de trois mesures indépendantes effectuées à des jours différents de la semaine et en cas de réponse insuffisante à trois antihypertenseurs (y compris un diurétique), il est recommandé de tester la présence d’un hyperaldostéronisme primaire [3]. La première étape consiste à déterminer le rapport aldostérone/rénine. En cas d’hyperaldostéronisme primaire, l’aldostérone est élevée et la rénine est très basse. Il est préférable de mesurer le taux le matin, au moins 2 h après le lever (prise de sang après 5-15 min de position assise). La spironolactone et l’éplénérone doivent être interrompues pendant quatre semaines avant la détermination du rapport aldostérone/rénine. Les autres médicaments interférents doivent également être interrompus si cela est possible sans risque majeur pour le patient. Après ce “case finding”, un test de confirmation est nécessaire, sauf pour les patients présentant une hypokaliémie spontanée, une rénine supprimée et une aldostérone >550 pmol/l. Le test de confirmation consiste en un test de charge saline par voie intraveineuse (IV) :
- Perfusion de 1 l de NaCl 0,9% pendant 4 heures
- l’aldostérone, la rénine, le cortisol et le potassium sont mesurés avant et après la perfusion
- Aldostérone <140 pmol/l : l’hyperaldostéronisme primaire est très improbable
- Aldostérone >280 pmol/l : l’hyperaldostéronisme primaire est très probable
Dans une troisième étape de diagnostic, il s’agit encore du diagnostic de localisation.
Dans le cas présent, la sécrétion autonome d’aldostérone a été confirmée par le test de charge en NaCl [3]. Le diagnostic de localisation à l’aide du cathéter NNV a révélé une sécrétion unilatérale. Une surrénalectomie unilatérale a été réalisée. Au cours de l’évolution, les valeurs tensionnelles de la patiente se sont normalisées.
Congrès : medArt Basel
Littérature :
- “Hypertonie”, Ligne directrice nationale de soins, version courte, version 1.0 AWMF-Register-Nr. nvl-009, https://register.awmf.org,(dernière consultation 27.08.2024)
- Bakris GL : Hypertonie, www.msdmanuals.com/de/profi/herz-kreislauf-krankheiten/hypertonie/hypertonie,(dernière consultation 27.08.2024).
- “Hypertension sévère”, Meet the Experts, MTE 103, PD Dr méd. Thilo Burkard, PD Dr méd. Matthias Betz, medArt, Bâle, 17-21.06.24.
- “Syndrome d’apnée du sommeil”, Fondation allemande pour le cerveau, https://hirnstiftung.org,(dernière consultation 27.08.2024).
- Société Suisse de Pneumologie : Diagnostic et prise en charge des patients atteints du syndrome d’apnée obstructive du sommeil, www.pneumo.ch, (dernière consultation 27.08.2024)
- Ligne directrice S3, Sommeil non réparateur/troubles du sommeil, chapitre “Troubles respiratoires du sommeil”, Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM), https://register.awmf.org,(dernière consultation 27.08.2024).
- Peppard PE, et al. : Étude prospective de l’association entre la respiration perturbée par le sommeil et l’hypertension. NEJM 2000 ; 342 : 1378-1384.
- Fava C, et al : Effet de la PPC sur la pression artérielle chez les patients souffrant de SAOS/hypopnée – une revue systématique et une méta-analyse. Chest 2014 ; 145(4) : 762-771.
- Chirinos JA, et al : CPAP, perte de poids, ou les deux pour l’apnée obstructive du sommeil. N Engl J Med 2014 ; 370(24) : 2265-2275.
- “Syndrome de Conn : l’hypertension curable n’est souvent détectée que tardivement”, Société allemande d’endocrinologie (DGE), 29/09/2021.
- Mancia G, et al : 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension : Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens 2023 ; 41(12) : 1874-2071.
HAUSARZT PRAXIS 2024 ; 19(9) : 42-43 (publié le 18.9.24, ahead of print)