Le syndrome de la prostate bénigne (SPB) est l’un des motifs de consultation médicale les plus fréquents chez les hommes âgés. Lors du diagnostic, il convient de déterminer la gravité des symptômes et la souffrance du patient afin de pouvoir planifier le traitement en conséquence. Une prostate volumineuse ne constitue pas à elle seule un motif de traitement. Pour le traitement médicamenteux, on dispose principalement de bloqueurs des récepteurs alpha-1 et d’inhibiteurs de la 5α-réductase. Lors de la prescription, il faut tenir compte de l’objectif thérapeutique (réduction des symptômes ou ralentissement de la progression) et des effets secondaires possibles. L’électrorésection transurétrale (TURP) reste l’étalon-or des interventions chirurgicales.
L’hyperplasie bénigne de la prostate (HBP) est une modification histologique qui désigne une augmentation bénigne de la taille de la prostate due à une multiplication des cellules dans la zone dite de transition. Les troubles provoqués par cette augmentation de volume sont appelés LUTS (“lower urinary tract symtoms”) en anglais et peuvent à leur tour être divisés en troubles de stockage et de vidange. Dans les pays germanophones, on parle de syndrome prostatique bénin (SPB), qui s’accompagne de troubles mictionnels irritatifs et/ou obstructifs (tableau 1).

Le SCP est l’une des raisons les plus fréquentes pour lesquelles les hommes consultent leur médecin généraliste ou leur urologue en vieillissant. En raison de la diversité des symptômes et de leur gravité, il n’est pas toujours facile de les évaluer. D’autre part, le recours à l’urologue n’étant pas toujours indispensable, nous souhaitons transmettre ici les connaissances de base nécessaires à l’évaluation primaire et, le cas échéant, à la mise en place d’un traitement.
Épidémiologie et définition de l’HBP
L’hyperplasie de la prostate est une modification histologique qui peut être détectée dès l’âge de 30 ans. Près de 90% des hommes à partir de la huitième et de la neuvième décennie en sont atteints. Cependant, tous les hommes atteints d’HBP ne présentent pas de symptômes cliniques, et peu d’entre eux ont finalement besoin d’une intervention chirurgicale. L’HBP est souvent utilisée à tort comme synonyme des troubles du bas appareil urinaire chez l’homme.
Anamnèse et examen physique
Le diagnostic doit répondre aux questions suivantes :
- Les plaintes du patient sont-elles vraiment imputables au SPB ?
- Les symptômes sont-ils suffisamment graves pour nécessiter un traitement ?
- Quelle est la forme de thérapie la plus appropriée ?
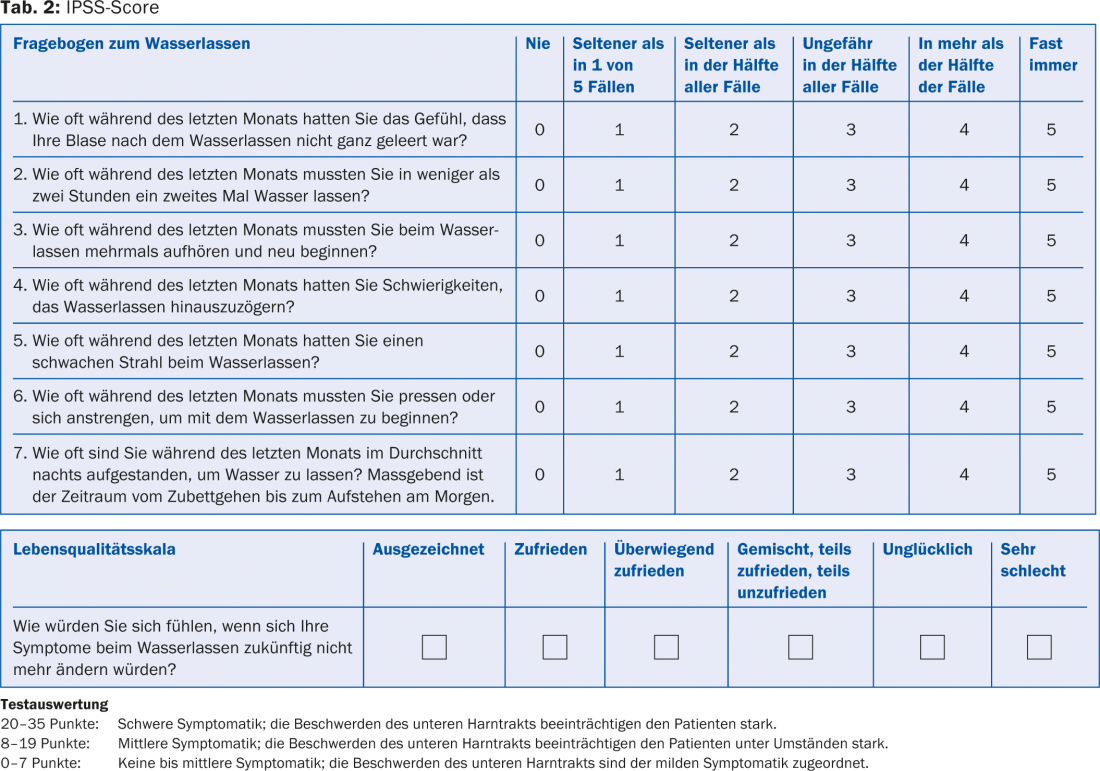
Une anamnèse approfondie est essentielle. Des questionnaires internationaux tels que l’IPSS (International Prostate Symptoms Score) peuvent s’avérer utiles à cet égard. Il comprend huit questions, sept sur les symptômes et une sur la qualité de vie (tableau 2). L’anamnèse doit également comporter des questions sur l’hématurie, les opérations antérieures, les accidents, les maladies neurogènes (p. ex. Parkinson, sclérose en plaques), les traitements médicamenteux antérieurs, les infections et le diabète sucré.
L’examen de l’abdomen permet de tester la dolence à la palpation des loges rénales, en suprasymphysaire, on peut éventuellement palper une vessie gonflée ou une masse in abdomina. L’inspection et la palpation des organes génitaux externes sont effectuées pour détecter une éventuelle sténose du méat, un phimosis ou une masse urétrale palpable. Le toucher rectal digital permet de détecter une lésion maligne rectale ou prostatique et est réalisé en position latérale. La méthode de la position à quatre pattes est obsolète. La taille, la forme, la consistance et la dolence de la prostate, la mobilité de la muqueuse et les éventuelles indurations sont évaluées. Une prostate hypertrophiée n’est pas en soi un motif de traitement.
Laboratoire et imagerie
L’analyse d’urine au moyen d’un stix urinaire est effectuée pour obtenir une orientation grossière concernant une éventuelle infection ou un diabète sucré comme cause des troubles. En cas d’anomalies, il convient de prélever en plus un sédiment urinaire et éventuellement une culture d’urine. L’antigène spécifique de la prostate (PSA) doit également être mesuré. Il s’agit d’une protéase spécifique à la kallicréine, qui est spécifique à un organe mais pas à une maladie. Une augmentation du taux de PSA ne doit donc pas être considérée en premier lieu comme maligne, mais peut également survenir dans le cadre d’un SCP ou d’un événement inflammatoire. La suite de la procédure doit être décidée individuellement avec chaque patient. Nous ne nous y attarderons pas dans cet article.
L’imagerie par échographie est également extrêmement utile lors de l’examen initial, mais n’est pas obligatoire. Une urine résiduelle supérieure à 100 ml est considérée comme un signe de début de décompensation du détrusor et peut être à l’origine de complications supplémentaires d’un SCP. De plus, les reins sont évalués par échographie afin d’exclure une hydronéphrose comme complication tardive du SCP. L’urodébitmétrie est une méthode simple et non invasive permettant d’objectiver le débit urinaire maximal et le volume mictionnel. Le volume d’urine doit être supérieur à 150 ml, sinon l’examen ne peut pas être évalué de manière concluante. Pour évaluer une obstruction sous-vésicale, le débit maximal est le meilleur paramètre. Un débit maximal inférieur à 12 ml/s doit être considéré en premier lieu comme une obstruction sous-vésicale, généralement due à une obstruction d’origine prostatique.
Principes thérapeutiques
Il existe plusieurs options pour traiter le SCP, qui diffèrent par leur efficacité et également par leur caractère invasif et donc leur tolérance. La plupart du temps, les formes de traitement les plus efficaces sont aussi les plus invasives. Chaque patient doit être discuté individuellement afin de trouver le traitement qui présente le meilleur rapport bénéfice/risque par rapport à sa situation. En cas de troubles mineurs, une procédure d’attente peut être choisie. En règle générale, un traitement médicamenteux est mis en place en premier lieu avant d’opter pour une approche chirurgicale. Souvent, le traitement médicamenteux permet de retarder le traitement chirurgical pendant une longue période.
Thérapie médicamenteuse
Phytothérapie : selon les directives internationales, les données publiées ne sont pas suffisantes pour autoriser des recommandations officielles concernant la délivrance de préparations phytothérapeutiques.
Bloqueurs des récepteurs alpha-1 : les alpha-bloqueurs constituent le groupe de médicaments de choix pour le traitement du SCPD. Ils agissent sur les récepteurs alpha-adrénergiques au niveau de l’appareil urogénital, qui se trouvent principalement au niveau du col de la vessie, des muscles lisses de la prostate et de l’urètre. Le blocage des récepteurs n’entraîne pas de diminution de la résistance au niveau de la prostate, mais une réduction significative des symptômes. Les effets secondaires possibles sont la fatigue, les vertiges, les maux de tête, la diarrhée, le gonflement de la muqueuse nasale, les symptômes grippaux, l’éjaculation rétrograde et la dysrégulation hypotonique. Tous les effets secondaires sont en principe réversibles après l’arrêt du médicament. Les effets sur la pression artérielle sont plus prononcés chez les hypertendus que chez les normotendus.
Plusieurs alpha-bloquants sont disponibles sur le marché. Ils peuvent être distingués à la fois par leur sélectivité pour les sous-types de récepteurs adrénergiques alpha-1 et par leurs propriétés pharmacocinétiques. Ces différences ont une influence sur la tolérance et le mode d’administration. Les produits les plus récents, qui agissent sur les récepteurs alpha-1a les plus courants dans la prostate, entraînent moins d’effets secondaires orthostatiques. Chez les patients devant subir une opération de la cataracte, le traitement par tamsulosine, un alpha-bloquant, doit impérativement être interrompu, car il peut entraîner un “syndrome de l’iris flottant” peropératoire.
Inhibiteurs de la 5α-réductase: les inhibiteurs de la 5α-réductase actuellement disponibles sont le dutastéride et le finastéride. Elles se distinguent par la sélectivité des isoenzymes. Ils inhibent la conversion de la testostérone en son métabolite actif, la dihydrotestostérone, dans la prostate, ce qui entraîne une réduction de volume. L’objectif est de réduire la progression de l’hypertrophie de la prostate, mais les symptômes sont moins affectés. Les patients dont le volume de la prostate est important bénéficient davantage de cette thérapie, mais les effets ne se font sentir que sur plusieurs mois. Le profil d’effets secondaires comprend l’impuissance, la baisse de la libido, les troubles de l’éjaculation et la gynécomastie. La prise d’inhibiteurs de la 5α-réductase réduit le taux de PSA, ce qui rend difficile l’interprétation de ce taux dans le cadre du dépistage du cancer de la prostate. Des études ont montré que dans les cancers de la prostate nouvellement diagnostiqués sous traitement par inhibiteurs de la 5α-réductase, la proportion de cancers indifférenciés avec un Gleason de 7-10 est plus élevée. Les inhibiteurs de la 5α-réductase peuvent également être utilisés pour réduire l’hématurie associée au BPS. Le finastéride est ici au premier plan.
Traitement combiné: un traitement combiné avec un alpha-bloquant et un inhibiteur de la 5α-réductase n’est pas indiqué pour réduire les symptômes à lui seul. En cas de prostate volumineuse, un traitement combiné est approprié pour freiner la progression du SCP et est supérieur à une monothérapie.
Traitement anticholinergique : les troubles irritatifs sont souvent au premier plan dans le SPB, de sorte qu’un traitement par anticholinergiques peut être indiqué. Étant donné qu’une rétention urinaire peut se développer suite à l’utilisation de ces médicaments, des contrôles échographiques de l’urine résiduelle sont recommandés. L’indication de ces médicaments doit toujours être bien réfléchie.
Thérapie chirurgicale
Le gold standard du traitement chirurgical reste la TURP (électrorésection transurétrale) de la prostate. L’indication est symptômes modérés à sévères qui ne sont pas suffisamment réduits par une tentative de traitement médicamenteux. L’intervention est principalement indiquée pour le traitement des troubles obstructifs, mais les troubles irritatifs peuvent être influencés indirectement et s’améliorer en postopératoire. Pour qu’une TURP puisse être réalisée, le volume de la prostate ne doit pas dépasser 80 ml. L’intervention est réalisée sous anesthésie générale ou partielle. Il n’est pas nécessaire d’interrompre la prise d’acide acétylsalicylique avant un TURP.
Un certain nombre de complications peuvent survenir en peropératoire, mais dans l’ensemble, elles sont plutôt rares (tableau 3). La phase postopératoire est caractérisée, en particulier chez les patients souffrant depuis longtemps, par des troubles irritatifs tels qu’un besoin rapide d’uriner, une sensation de brûlure à l’extrémité du pénis, etc. qui peuvent s’expliquer par la plaie interne. Ces troubles disparaissent au cours des semaines ou des mois suivants. Environ 10 à 14 jours après l’opération, un contrôle des urines par culture d’urine doit être effectué par le médecin généraliste. Si une bactériurie significative >105/ml est mise en évidence, elle doit être traitée par antibiotique en fonction de la résistance.

Thérapie par cathéter permanent/Zystofix
Dans certains cas, lorsque le traitement médicamenteux échoue et que le risque chirurgical est trop élevé ou que l’intervention n’est pas souhaitée par le patient, un traitement par cathéter permanent ou la pose d’un cathéter sus-pubien est indiqué. Les cathéters doivent être changés à intervalles réguliers de 6 à 8 semaines.
CONCLUSION POUR LA PRATIQUE
- L’anamnèse et l’évaluation de la souffrance sont des éléments essentiels dans le diagnostic du syndrome prostatique bénin.
- Le traitement médicamenteux par alphabloquants et/ou inhibiteurs de la 5α-réductase permet en premier lieu un soulagement suffisant des symptômes chez de nombreux patients et constitue donc dans ces cas une alternative raisonnable à la chirurgie, du moins à court et moyen terme.
- Un traitement anticholinergique peut être tenté en cas de SCP après un blocage alpha établi et une irritation persistante et une absence d’urine résiduelle.
- Les troubles irritatifs postopératoires sont généralement déclenchés par la cicatrisation de la cavité de résection plutôt que par une infection.
Littérature :
- McVary K : HBP : Épidémiologie et comorbidités. Am J Manag Care 2006 ; 12(5) : Suppl : S122.
- Lignes directrices de la Société allemande d’urologie (DGU) et de l’Association professionnelle des urologues allemands (BDU), S2-Leitlinie Urologie : Diagnostic et diagnostic différentiel du syndrome de la prostate bénigne (BPS).
- Kortmann BBM, et al : Urodynamic effects of alpha-adrenoceptor blockers : a review of clinical trials. Urologie 2003 ; 62(1) : 1-9.
- Gravas S (chair), et al : Management of Non-Neurogenic Male Lower Urinary Tract Symptoms (LUTS), incl. Benign Prostatic Obstruction (BPO), © European Association of Urology 2014.
- Campell-Walsh : Urologie. 10ème édition.
- Chang D, Campbell J : Syndrome de l’iris flottant peropératoire associé à la tamsulosine. J Cataract Refract Surg 2005 ; 31(4) : 664-673.
PRATIQUE DU MÉDECIN DE FAMILLE 2014 ; 9(10) : 10-14