Les polyneuropathies sont des affections généralisées du système nerveux périphérique. Avec une prévalence de 5 à 8%, elles touchent principalement les patients souffrant d’alcoolisme chronique, de diabète ou de maladies malignes. Outre le traitement de la maladie causale, on utilise principalement des analgésiques, des antidépresseurs ou des anticonvulsivants pour atténuer les symptômes.
Les polyneuropathies (PNP) affectent les nerfs moteurs, sensitifs et autonomes, c’est-à-dire toutes les parties du système nerveux qui se trouvent en dehors du système nerveux central. Les PNP distales et symétriques, qui commencent au niveau des jambes, sont les plus fréquentes et sont dues à un processus neuronal axonal dépendant de la longueur. En outre, des polyradiculoneuropathies avec une atteinte proximale et distale ou la mononeuropathie multiplex avec un tableau clinique asymétrique peuvent également se produire. Les douleurs liées à la PNP ne sont pas dues à des stimuli externes tels que des inflammations ou des blessures, mais à des fibres nerveuses endommagées ou détruites, ce qui perturbe la transmission des stimuli. Ainsi, les stimuli sensoriels sont transmis au cerveau soit pas du tout, soit de manière réduite ou renforcée. Des paresthésies telles que des picotements, des brûlures et des douleurs en sont la conséquence.
Des causes multiples, mais pas une affection à part entière
Souvent, les PNP sont les conséquences d’autres maladies, comme un diabète avancé. Près de la moitié des diabétiques de type 2 présentent une neuropathie diabétique. La responsabilité est attribuée à l’augmentation de la glycémie, qui endommage les nerfs correspondants. Mais il existe d’autres facteurs de risque (encadré 1). Dans la PNP causée par l’abus chronique d’alcool, les nerfs subissent des lésions toxiques. Les carences alimentaires, notamment en vitamines B, font le reste. La durée de l’abus et la quantité d’alcool consommée au cours de la vie jouent un rôle important dans l’apparition de cette maladie. Les neuropathies induites par la chimiothérapie sont l’effet secondaire neurologique le plus fréquent du traitement d’une tumeur. Comme les maladies malignes ont augmenté, l’incidence augmente également dans ce domaine. La neurotoxicité dépend de l’importance de la dose individuelle, de la dose totale cumulée et de la durée de la chimiothérapie. Mais d’autres médicaments et des toxines environnementales peuvent également déclencher une PNP (encadré 2).

Diagnostic facilité grâce à la révision de la ligne directrice
Depuis l’année dernière, les neurologues disposent de la version révisée du guide S1 “Diagnostic des polyneuropathies”. L’accent a été mis sur les nouveaux déclencheurs possibles, à savoir les nouveaux médicaments contre le cancer, le virus Zika et les mutations génétiques. Les inhibiteurs de points de contrôle immunitaires, en particulier, peuvent provoquer des effets secondaires neurologiques tels que la polyneuropathie inflammatoire démyélinisante ou axonale aiguë (AIDP/ASMAN/AMAN) et la polyneuropathie inflammatoire démyélinisante chronique (CIDP). Mais les transplantations d’organes, le virus de l’hépatite E et le virus Zika, l’anticorps anti-FGF3 et les mutations des gènes SCN9A, SCN10A, SCN11A (neuropathies à petites fibres) et du gène GLA peuvent également provoquer différentes polyneuropathies. Pour le diagnostic, l’anamnèse, l’examen clinique, l’électrophysiologie et le laboratoire standard sont obligatoires. En outre, un laboratoire étendu, un diagnostic du liquide céphalorachidien, une biopsie musculaire/nerveuse/cutanée, une analyse génétique et un diagnostic par imagerie sont recommandés.
Traitement cohérent de la maladie sous-jacente et contrôle efficace des symptômes
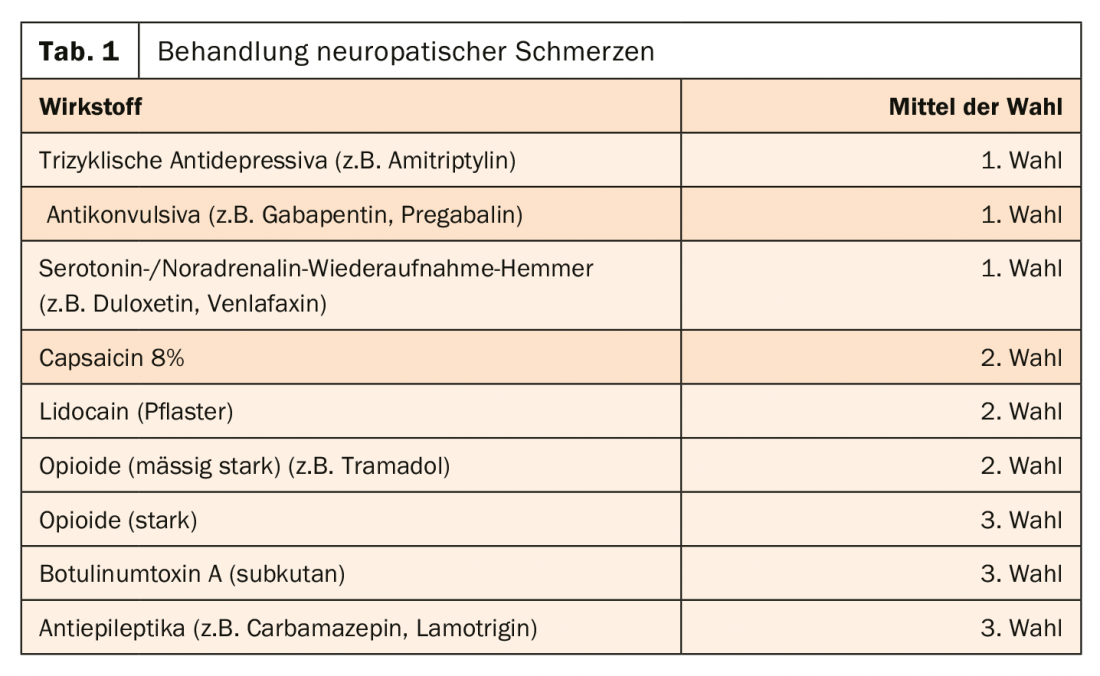
En premier lieu, un traitement cohérent de la maladie sous-jacente causale est indiqué. Une glycémie bien contrôlée ou l’abstinence d’alcool peuvent empêcher la progression des lésions nerveuses. En outre, il convient de limiter les symptômes, en particulier la douleur. Mais les mécanismes de la douleur neuropathique sont fondamentalement différents de ceux de la douleur nociceptive. Une approche thérapeutique spécifique est donc indiquée. Les analgésiques sont souvent inefficaces. Les médicaments de choix sont principalement les antidépresseurs tricycliques, les inhibiteurs de la recapture de la sérotonine/noradrénaline et les anticonvulsivants (tableau 1).
Littérature complémentaire :
- www.dgn.org/leitlinien/3754-ll-030-067-diagnostik-bei-polyneuropathien-2019 (dernier accès le 06.01.2020)
- www.neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/polyneuropathie/was-ist-polyneurpathie/ (dernier accès le 06.01.2020)
- www.dgn.org/leitlinien/3754-ll-030-067-diagnostik-bei-polyneuropathien-2019 (dernier accès le 06.01.2020)
- Sommer C, Geber C, Young P, et al : Polyneuropathies – etiology, diagnosis, and treatment options. Dtsch Arztebl Int 2018 ; 115 : 83-90. DOI : 10.3238/arztebl.2018.008.
InFo NEUROLOGIE & PSYCHIATRIE 2020 ; 18(1) : 28-29