La qualité de vie des patients atteints d’ulcère de jambe est considérablement réduite. En outre, cette maladie génère des coûts élevés en raison de la perte de journées de travail, des coûts élevés de matériel, de l’assistance en matière de soins et des longues durées d’hospitalisation. Il faut donc commencer par un diagnostic ciblé et ne pas se contenter de poser un pansement coûteux.
Bien que 50 à 70% des ulcères de jambe soient dus à une insuffisance veineuse chronique, 5% à une origine artérielle et 10% à une origine mixte artérielle et veineuse, 10 à 20% des ulcères de jambe sont dus à des causes plus rares et à un large éventail de maladies sous-jacentes. Jusqu’à 70 entités sont décrites(tableau 1). C’est pourquoi un diagnostic ciblé est indispensable à la réussite du traitement.

Une anamnèse précise est importante
Une anamnèse précise sur la durée, l’évolution et les éventuels traumatismes déclencheurs doit être effectuée au début. Les symptômes associés tels que la douleur, la limitation de la marche et les troubles articulaires peuvent fournir des indications importantes. Le recensement des antécédents médicaux (thromboses, maladies vasculaires, maladies hématologiques), des facteurs de risque (hypertension artérielle, diabète sucré, tabagisme, antécédents familiaux) et des antécédents médicamenteux est indispensable.
Veineux ou artériel ?
Comme les étiologies les plus fréquentes présentent chacune un schéma spécifique, le tableau clinique est d’une grande importance.
Les ulcères purement veineux se situent généralement sur la partie distale médiale de la jambe en cas d’insuffisance de la grande veine saphène ou sur la face dorsale du pied en cas d’insuffisance de la veine saphène parvienne (souvent dans le cadre d’un syndrome post-thrombotique), au sein d’une zone cutanée présentant des varices, un œdème, de l’eczéma, une hyperpigmentation, une atrophie blanche ou une sclérose.
Il convient de noter qu’un antécédent de varicose ou d’insuffisance veineuse chronique n’est pas nécessairement à l’origine de l’ulcère : 25% de la population est concernée, et c’est précisément en l’absence de localisation classique qu’il peut s’agir d’une coïncidence.
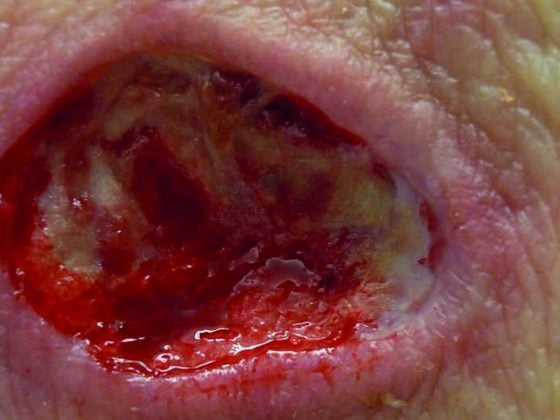
Les ulcères artériels de la jambe sont généralement situés au-dessus de la malléole latérale ou prétibiale. L’ulcère semble perforé, présente des parties nécrotiques noirâtres (Fig. 1) et est souvent douloureux. La peau environnante est souvent pâle, atrophique et brillante, et dépourvue de poils.

Fig. 1 : Ulcération artérielle
Les ulcères veino-artériels mixtes ont souvent une localisation bimalléolaire. Il s’agit d’ulcères veineux associés à une artériopathie périphérique. Il est important de distinguer cette entité, car il faut d’abord traiter l’artériopathie périphérique avant de s’attaquer à la composante veineuse.
Ulcus hypertonicum Martorell ou Pyoderma gangraenosum ?
La localisation latérodorsale est hautement caractéristique de l’ulcère hypertonique de Martorell. Il s’agit d’une artériolosclérose sténosante dans l’hypoderme, qui entraîne un infarctus cutané douloureux circonscrit. Les patients souffrent d’hypertension artérielle depuis des années. 60% présentent également un diabète sucré. Le diagnostic est confirmé par une biopsie profonde. Une couverture de peau fendue est souvent nécessaire après une nécrosectomie.
Cette maladie peut facilement être confondue avec un pyoderma gangraenosum. Dans ce cas, l’ulcération est déclenchée par une dermatite stérile riche en neutrophiles, souvent après un traumatisme, et progresse rapidement. Environ 50% des patients souffrent d’une maladie systémique comme maladie sous-jacente (colite ulcéreuse, maladie de Crohn, polyarthrite rhumatoïde ou maladies myéloprolifératives). Cliniquement, le pyoderma gangraenosum se présente initialement comme des nodules érythémateux qui s’exsudent et sont entourés de pustules stériles. Les ulcérations sont douloureuses, à limites polycycliques et ont une bordure livide, parfois sous-minée. Le diagnostic est clinique, il n’y a pas de tests de laboratoire spécifiques ou de critères de diagnostic histologiques. Sur le plan thérapeutique, une immunosuppression à haute dose est nécessaire.
Autres formes
Les ulcérations vascularisées (figure 2) sont réparties de manière symétrique sur les membres inférieurs et, plus rarement, sur d’autres sites, et sont généralement associées à un purpura.

Fig. 2 : Ulcération vascularisée
La vascularite leucocytosklastique est la forme la plus fréquente, mais une cause associée aux ANCA doit néanmoins être recherchée par sérologie. Une biopsie pour histologie et immunofluorescence directe (matériel natif ou en solution de Michel) est nécessaire pour diagnostiquer la vascularite. En outre, il convient d’exclure toute atteinte d’un organe, notamment une glomérulonéphrite, et toute infection (streptocoques bêta-hémolytiques du groupe A et hépatites virales) comme facteurs déclenchants.
Les ulcères d’origine infectieuse, comme l’ecthyma perforant (Strep A bêta-hémolytique, plus rarement Pseudomonas), peuvent également présenter une clinique typique. Sans orientation vers les structures anatomiques, les ulcérations induites de manière exogène. Ils sont par exemple dus à un traumatisme, comme l'”ulcère du marchepied”, un traumatisme contondant où un hématome se forme sous une peau âgée atrophiée. Il n’est pas rare d’observer des ulcérations au niveau des membres inférieurs après une radiothérapie ou une cryothérapie.
De même, des tumeurs malignes apparaissent sans localisation spécifique. Les tumeurs malignes primaires sont pour près de la moitié des carcinomes basocellulaires et des carcinomes spinocellulaires, une autre histiogénèse étant présente dans environ 1 à 3 % des cas (sarcome de Kaposi [Fig. 3], mélanome, lymphomes cutanés, etc.) Les tumeurs malignes secondaires aux ulcères chroniques sont des carcinomes spinocellulaires souvent agressifs, modérément ou peu différenciés.

Fig. 3 : Sarcome de Kaposi
Il est donc recommandé de pratiquer une biopsie pour toutes les ulcérations qui, malgré un traitement adéquat, s’agrandissent ou se creusent après trois mois, forment un surplus de tissu (“nouvelles” marges hypertrophiques progressives) ou sont localisées de manière atypique.
Conclusion
Un ulcère de jambe est en fin de compte un symptôme des maladies les plus diverses. Outre l’anamnèse et l’état clinique (y compris la palpation avec l’état des veines et du pouls), un diagnostic vasculaire par échographie duplex peut être nécessaire. Dans 10 à 20 % des cas, des examens complémentaires (biopsie de la peau, etc.) sont également nécessaires. Seul un diagnostic clair permet de mettre en place un traitement ciblé.
Bibliographie chez l’éditeur