Lors des Medidays à Zurich, deux domaines de déficiences chez les personnes âgées ont été présentés : la dégénérescence maculaire et l’ostéoporose. L’accent a été mis sur le diagnostic et le traitement, et pour la dégénérescence maculaire humide, il est particulièrement recommandé de procéder à un examen précoce et d’utiliser des médicaments anti-VEGF. En ce qui concerne le traitement de l’ostéoporose, il s’agissait d’évaluer l’efficacité et la faisabilité de certains schémas de traitement dans une population âgée, multimorbide et prenant des comédicaments.
Roman Eberhard, de la clinique ophtalmologique de l’hôpital universitaire de Zurich, a parlé des bases, du diagnostic et du traitement de la dégénérescence maculaire liée à l’âge (DMLA) : “Il s’agit, si l’on se base sur le monde occidental, de la cause la plus fréquente de cécité chez les patients de plus de 65 ans. Chez les personnes âgées de 45 à 64 ans, elle est également la deuxième cause la plus fréquente, juste après la rétinopathie diabétique. La prévalence est de 30% chez les patients de plus de 75 ans. Elle touche 9,3% des Américains blancs et 7,4% des Afro-Américains”.
Origine et présentation de la souffrance
La dégénérescence de l’épithélium pigmentaire rétinien (EPR) entraîne la formation de dépôts dans la membrane de Bruch qui sépare l’EPR de la choroïde. Des drusen se forment alors et les photorécepteurs s’atrophient. Les facteurs de risque connus sont l’âge, la génétique (par exemple, l’incidence est plus faible chez les personnes à la peau foncée), le tabagisme, les maladies circulatoires (pression artérielle, lipides sanguins), une forte exposition aux UV et une mauvaise alimentation. La maladie peut être classée en une forme sèche et une forme exsudative (humide) :
La forme sèche : La forme sèche représente environ 80% de tous les cas de DMLA. Elle s’accompagne de drusen, d’un déplacement de la pigmentation de l’EPR et d’atrophies de l’EPR. L’évolution est lente et s’étend sur plusieurs années. C’est également l’une des caractéristiques les plus typiques de la DMLA sèche. Le passage à la forme exsudative est possible.
Forme humide : La forme exsudative (humide) représente environ 20% de toutes les DMLA. Elle est associée à des néovascularisations choroïdiennes (CNV) auxquelles peuvent s’ajouter un décollement de l’épithélium pigmentaire, un œdème maculaire cystoïde, des hémorragies ou une fibrose au stade final. Le facteur VEGF joue un rôle déterminant dans ce processus. Le plus souvent, cette forme s’accompagne d’une grave perte de vision en quelques semaines ou mois. Un traitement rapide est donc souhaitable, ce qui signifie également que les patients atteints de DMLA humide doivent être identifiés et adressés à un ophtalmologue le plus rapidement possible. Non traitée, la DMLA humide entraîne rapidement une perte de vision sévère et souvent irréversible.
Concrètement, la DMLA se traduit par des troubles tels que des métamorphoses (lignes déformées), une baisse de l’acuité visuelle (difficultés à lire), une perte de la sensibilité aux contrastes et un scotome central relatif ou absolu. Le diagnostic passe par le test de l’acuité visuelle à distance, la présentation de la grille d’Amsler, l’ophtalmoscopie, l’angiographie par fluorescence (les vaisseaux pathologiques montrent une fuite due au dysfonctionnement de la barrière hémato-rétinienne) et la tomographie par cohérence optique (OCT).
Les voies de la thérapie
Les vitamines C et E, la lutéine, les acides gras oméga-3, le bêta-carotène, le zinc et l’oxyde de cuivre ont un faible effet protecteur sur la forme sèche. Le traitement de la forme exsudative se fait principalement à l’aide de médicaments anti-VEGF (p. ex. Lucentis®), appliqués par voie intravitréenne sur la pars plana. Il existe en outre la thérapie photodynamique avec photosensibilisateur (p. ex. Visudyne®), la photocoagulation thermique au laser ou les procédures chirurgicales. Depuis l’apparition des médicaments anti-VEGF, qui sont très coûteux mais bien efficaces et peu risqués, les trois derniers ont perdu beaucoup de leur importance. Le traitement anti-angiogenèse par Lucentis
®
ou Eylea
®
entraîne une inhibition de la croissance des vaisseaux sanguins choroïdiens en prolifération. Ces médicaments ne doivent pas être injectés dès la forme sèche.
“La DMLA est une maladie de la rétine dont l’origine est inconnue et qui se manifeste plus fréquemment à partir de 50 ans. La forme exsudative doit être détectée à temps, un auto-examen au moyen du réseau d’Amsler peut être effectué régulièrement. Le traitement anti-VEGF est ici le plus efficace”, a résumé le Dr Eberhard.
Traitement médicamenteux de l’ostéoporose chez les personnes âgées
Le Dr Diana P. Frey, de la clinique de rhumatologie de l’hôpital universitaire de Zurich, a parlé du traitement médicamenteux approprié de l’ostéoporose chez les personnes âgées. “L’âge est un facteur de risque important pour l’ostéoporose, c’est pourquoi ce sont surtout les personnes âgées qui doivent être examinées et suivies médicalement. La multimorbidité et les comédications sont donc des facteurs essentiels à prendre en compte”, a déclaré le Dr Frey en introduction de son exposé. Dans le cas d’une ostéoporose qui ne provoque pas de symptômes, l’observance des patients est souvent déficiente, en particulier lorsque le mode de prise est compliqué ou, tout au plus, lorsqu’il s’accompagne d’une diminution de la mémoire. Chez les patients âgés, il est donc préférable de recourir à des schémas simples et faciles à surveiller (substances parentérales administrées dans la pratique) plutôt qu’à un traitement oral. La prise de plusieurs comédicaments peut non seulement compliquer le mode de prise des médicaments contre l’ostéoporose, mais aussi entraver leur absorption ou entraîner des interactions.
Efficacité chez les patients âgés
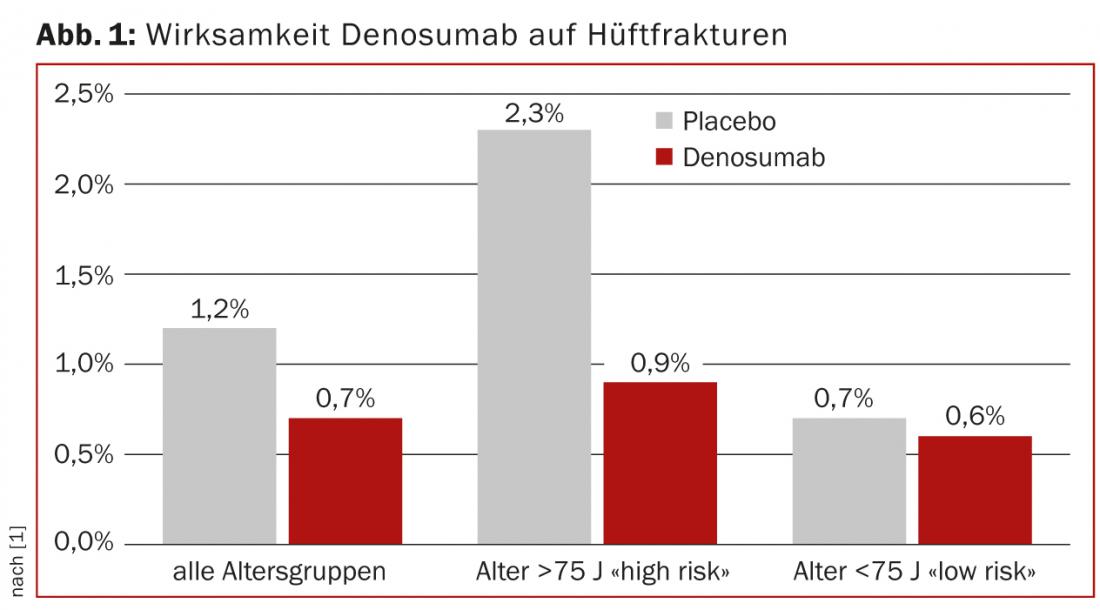
Si la population étudiée était composée de femmes, la majorité des participantes étaient des femmes ménopausées, mais le nombre de patientes très âgées était souvent faible. Pour le raloxifène, par exemple, il n’existe pas de données sur l’efficacité chez les femmes de plus de 70 ans, ce qui signifie que la substance ne devrait pas être utilisée dans ce collectif. Inversement, l’effet des médicaments contre l’ostéoporose est en principe plutôt meilleur lorsque le risque de fracture est plus élevé, ce qui est généralement le cas des personnes âgées à densité osseuse égale, et donc le “nombre nécessaire à traiter” (NNT) est plus faible. Cela a été démontré, par exemple, dans l’étude FREEDOM pour le dénosumab (Prolia®) dans un sous-groupe à haut risque âgé de >75 ans (Fig. 1) [1].
Le tableau 1 présente un aperçu des effets secondaires à prendre en compte dans le cadre de la pharmacothérapie chez les personnes âgées .

Source : “Häufige Beeinträchtigungen im Alter”, séminaire aux Medidays, 2-6 septembre 2013, Zurich
Littérature :
- Boonen S, et al : Le traitement par le dénosumab réduit l’incidence de nouvelles fractures vertébrales et de la hanche chez les femmes ménopausées à haut risque. J Clin Endocrinol Metab 2011 Jun ; 96(6) : 1727-1736. doi : 10.1210/jc.2010-2784. Epub 2011 Mar 16.
SPÉCIAL CONGRÈS 2014 ; (6)1 : 31-32