Si les adolescents sont peu résistants et ont des difficultés de concentration, un examen médical du sommeil est indiqué. Dans le traitement des différents troubles du sommeil, une bonne psychoéducation n’est pas la moindre des choses.
Un sommeil suffisant et de bonne qualité est essentiel pour un développement sain et une bonne capacité d’apprentissage. Cependant, les troubles du sommeil touchent déjà environ 25% des enfants et des adolescents. Les symptômes les plus courants sont la fatigue, l’épuisement pendant la journée, les difficultés de concentration, l’irritabilité et une faible résistance au stress. Il n’est pas rare qu’ils soient secondaires ou comorbides à des troubles liés au développement, ce qui constitue un défi en matière de diagnostic différentiel. Outre les conséquences de tels troubles sur les enfants eux-mêmes, les troubles du sommeil chez l’enfant et l’adolescent provoquent également un stress subjectif et physiologiquement mesurable chez les parents [1]. Les médecins généralistes ou les pédiatres sont souvent les premiers à être confrontés à cette problématique. Dans cet article, nous allons donc donner un aperçu des troubles du sommeil les plus courants dans ces groupes d’âge et présenter les premières étapes diagnostiques utiles et les possibilités de traitement.
Insomnie
Symptômes : Les troubles insomniaques se manifestent par des difficultés d’endormissement ou des réveils précoces ; chez les nourrissons, ils peuvent se traduire par des pleurs. Selon les directives en vigueur, si de tels symptômes se manifestent >3 jours par semaine pendant >3 mois, il s’agit d’une forme chronique [2]. Outre le stress nocturne, les personnes concernées sont également fatiguées et déconcentrées le jour, ce qui est souvent mal diagnostiqué comme un prétendu trouble du déficit de l’attention avec hyperactivité (TDAH) [3]. En effet, les enfants atteints de TDAH présentent également des temps d’endormissement plus longs et une architecture du sommeil modifiée par rapport aux groupes de contrôle sains [4].
Les troubles du sommeil peuvent également être dus à une mauvaise hygiène de sommeil. Une revue de 36 études a montré un lien entre l’utilisation générale des médias (télévision, ordinateur, jeux électroniques, Internet, smartphones) et le retard du coucher ainsi que la réduction de la durée totale du sommeil [5]. Une enquête menée auprès de 390 jeunes âgés de 12 à 20 ans a confirmé le lien entre la possession d’un smartphone et l’heure du coucher plus tardive. L’utilisation de médias électroniques au lit avant de s’endormir a été corrélée négativement avec la longueur du sommeil et positivement avec les symptômes de dépression et les difficultés à dormir [6].
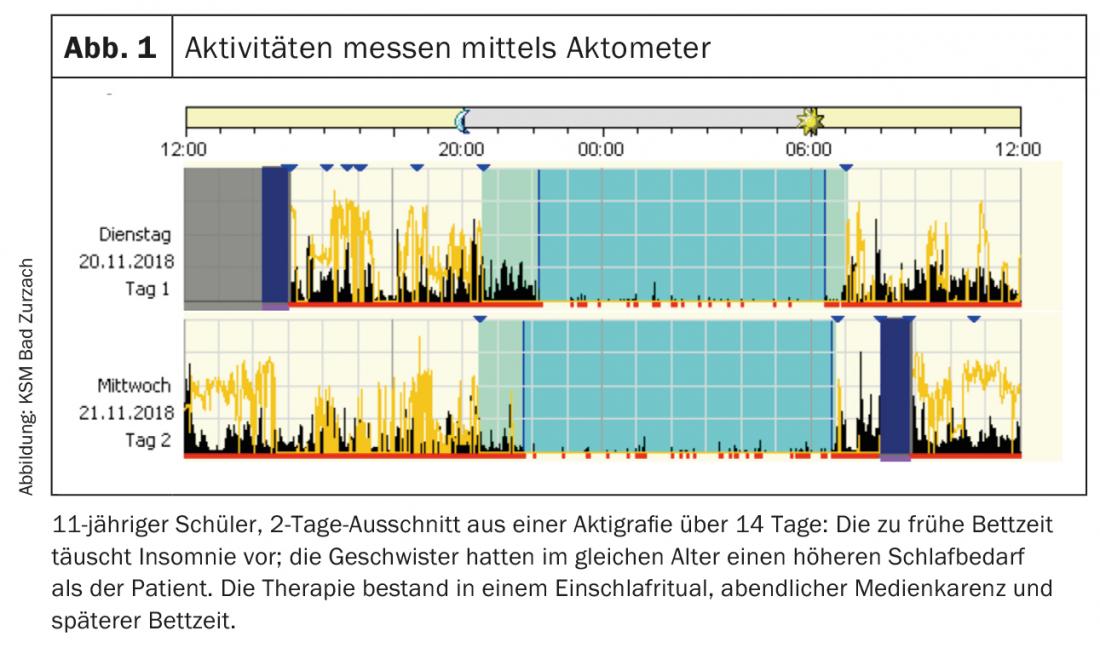
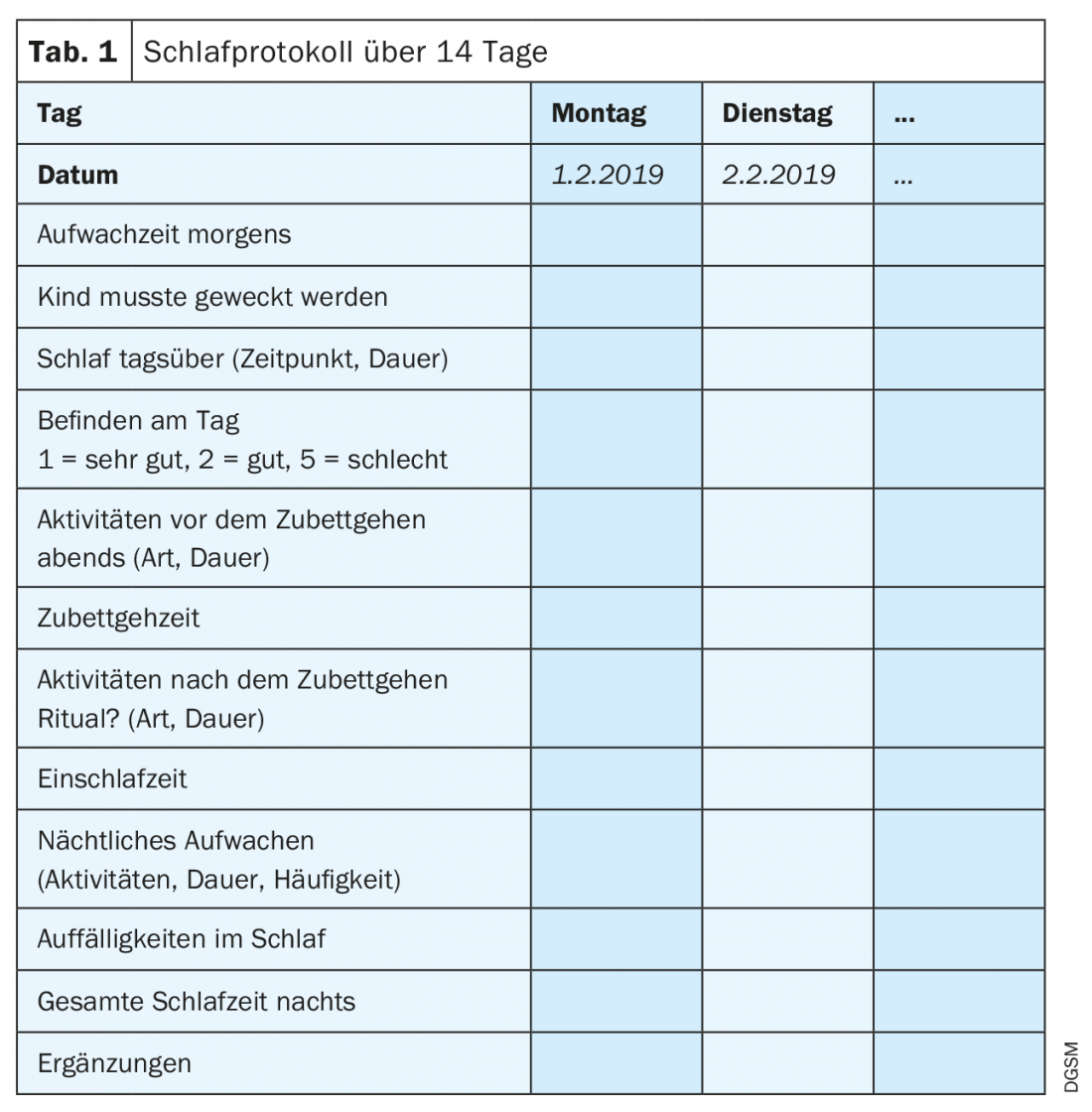
Diagnostic : des questionnaires tels que le Sleep Self-Report (version française : SSR-FR 7-12) peuvent être utilisés à des fins diagnostiques. Il est également utile de documenter précisément le comportement de sommeil dans un journal de sommeil tenu pendant 14 jours (enfant, soutien des parents) (tab. 1). Parallèlement, un actomètre peut enregistrer l’activité et l’exposition à la lumière sur 24 heures (fig. 1). L’enregistrement précis des comportements de sommeil et d’éveil fournit des points de départ pour des options thérapeutiques.
Il arrive que les parents surestiment le besoin de sommeil de leur enfant et établissent ainsi de mauvaises habitudes de sommeil. Le diagnostic différentiel doit être posé en pensant aux troubles anxieux ou aux troubles affectifs [7].
Traitement : Différentes mesures de thérapie cognitivo-comportementale de l’insomnie (CBT-I) sont disponibles sur le plan thérapeutique [8]. Il s’agit notamment du contrôle des stimuli (se lever et pratiquer une activité calme et agréable dès que l’on se sent mal à l’aise au lit), d’horaires de coucher et de journées limités et réguliers, de techniques de relaxation et de techniques cognitives (techniques de mentalisation). En outre, des mesures d’hygiène du sommeil sont enseignées (encadré), qui donnent également des indications sur le soutien du rythme tout au long de la journée [10].

Parasomnie
Les symptômes : Le terme parasomnie est dérivé du fait que ces symptômes apparaissent en dehors du sommeil et n’affectent pas nécessairement la qualité et le caractère réparateur du sommeil. Parmi les parasomnies, on distingue celles qui surviennent pendant le sommeil paradoxal et celles qui surviennent à partir du sommeil NREM. Ces derniers incluent le somnambulisme, le fait de parler en dormant, le pavor nocturnus et les cauchemars. Les parasomnies NREM sont des troubles de l’éveil dont la prévalence peut atteindre 40% chez les enfants avant l’âge préscolaire. Souvent, les troubles sont rémittents à la fin de l’adolescence [11]. En raison de leur mécanisme supposé, ils se produisent plus fréquemment dans la première partie de la nuit, qui est proportionnellement plus riche en sommeil NREM. Une autre parasomnie qui affecte principalement les enfants est l’énurésie (pipi au lit). Alors que cela se produit encore à 43% chez les enfants de trois ans, l’incidence se réduit à 20% chez les enfants de quatre ans et à 1-2% chez les adolescents.
Diagnostic : le diagnostic repose généralement sur des données anamnestiques étrangères ou des enregistrements vidéo des épisodes. Le diagnostic différentiel doit porter sur l’épilepsie nocturne du lobe frontal. Il existe ici des caractéristiques concrètes dans la polysomnographie (PSG) qui sont décisives pour le diagnostic.
Traitement : la psychoéducation et le soulagement des parents et des enfants sont essentiels dans le traitement. La plupart du temps, il n’est pas nécessaire de recourir à des médicaments. Il est important de sécuriser l’environnement afin de protéger l’enfant des blessures. Il convient également d’éviter autant que possible les facteurs aggravants tels que le manque de sommeil et le stress et de traiter les causes des réveils nocturnes (éveil). En cas de souffrance très importante, de risque de blessure ou d’occasions particulières, le clonazépam peut être utilisé hors étiquette pour une durée limitée [12].
En cas d’énurésie, le conditionnement opérant par renforcement positif et sérénité est plus efficace que la punition [13]. Chez les enfants qui font pipi au lit, il faut rechercher des symptômes de troubles respiratoires liés au sommeil (ronflements, pauses respiratoires, sommeil agité) [14].
Troubles du rythme circadien
Les symptômes : Alors que les symptômes parasomniaques s’estompent souvent chez les écoliers et les adolescents, les conflits avec l’horloge interne se multiplient à l’adolescence. Outre les changements chronobiologiques (la pression du sommeil s’accumule plus lentement chez les adolescents plus âgés que chez les jeunes enfants, processus de maturation du système circadien) [15], les changements dans l’environnement psychosocial des adolescents jouent également un rôle (indépendance croissante, opportunités et obligations, consommation de médias). Un rythme veille-sommeil irrégulier ou un syndrome de phases de sommeil retardées ou avancées peuvent avoir un impact considérable sur l’état d’esprit diurne. Les patients se plaignent souvent de difficultés à s’endormir ou de fatigue matinale, souvent accompagnée de retards à l’école. La prévalence chez les adolescents est élevée, de 7 à 16%.
Diagnostic : outre une anamnèse précise, il est recommandé d’utiliser un protocole de sommeil sur au moins 14 jours (tableau 1). En outre, des questionnaires peuvent être utilisés pour déterminer le chronotype (téléchargeables sur www.dgsm.de) [16]. En outre, la production de mélatonine dans la salive peut être enregistrée afin d’obtenir une image du rythme veille-sommeil de l’individu [17].
Traitement : un traitement combiné comprenant des éléments de thérapie cognitivo-comportementale de l’insomnie (TCC-I) et un décalage du rythme est recommandé. Le décalage du rythme est obtenu par l’établissement d’horaires de coucher réguliers, l’exposition à la lumière le matin (lumière du jour ou lampe médicale), l’exercice physique pendant la journée et, si nécessaire, l’administration programmée de mélatonine (thérapie off-label) [18].
Autres troubles du sommeil
Dans ce numéro, le professeur Johannes Mathis nous parle de la narcolepsie, dont le principal symptôme est une somnolence diurne chronique qui dure plus de trois mois. L’évaluation se fait dans un laboratoire du sommeil avec PSG et un test de latence du sommeil pendant la journée.
L’apnée obstructive du sommeil (ronflement, pauses respiratoires, transpiration, sommeil agité) est présente chez 1 à 2 % des enfants. Les symptômes sont, outre la fatigue diurne, une baisse des résultats scolaires et des troubles du comportement [19]. La polygraphie est recommandée comme méthode de dépistage (mesure à domicile sur 8 canaux) ; les oxymètres sont imprécis, en particulier chez les enfants. Une polysomnographie vidéo du sommeil (examen en laboratoire du sommeil) est recommandée pour une clarification définitive.
Les troubles du mouvement s’expriment par des myoclonies chez les nourrissons, et par des mouvements rythmiques de la tête, des bercements ou des grincements de dents (bruxisme) chez les enfants d’âge préscolaire. Dans la mesure où il n’y a pas de blessures, les symptômes sont inoffensifs et se terminent généralement spontanément avant l’âge de quatre ans. Le bruxisme peut être lié au stress ou à l’anxiété ainsi qu’à la croissance des dents (dents de lait et secondes dents).
Messages Take-Home
- En cas de difficultés de concentration et de faible résistance à l’effort, il faut penser à un examen médical du sommeil, en plus des troubles liés au développement.
- Le traitement de l’insomnie doit tenir compte des besoins individuels de l’enfant en matière de sommeil. Outre des heures de coucher régulières et des rituels d’endormissement, il convient également de faire attention à la consommation de médias.
- Les parasomnies NREM, comme le somnambulisme et les cris pendant le sommeil, sont fréquentes chez les enfants et ont un bon pronostic. Il est important d’informer et de sécuriser l’environnement. En cas d’apparition de lésions, un examen en laboratoire du sommeil est recommandé.
- Si les adolescents signalent des difficultés à s’endormir et une fatigue matinale, il faut également penser à un retard du rythme veille-sommeil.
- En cas d’énurésie et de ronflement, le laboratoire du sommeil doit exclure l’apnée obstructive du sommeil.
Littérature :
- Brandhorst I, et al. : La réaction de réveil au cortisol chez les mères de jeunes enfants ayant des problèmes de sommeil. Effets d’un programme de traitement basé sur Internet (Mini-KiSS Online). Somnologie 2017 ; 21(1) : 53-66.
- AASM : Classification Internationale des Troubles du Sommeil. Troisième édition (ICSD-3). 2014.
- Kneifel G : Troubles du sommeil. Fréquent – et nettement sous-estimé. Dtsch Arztebl International 2016 ; 15 : 124-127.
- Virring A, et al : Le sommeil perturbé dans le trouble d’hyperactivité avec déficit de l’attention (TDAH) n’est pas une question de comorbidité psychiatrique ou de présentation du TDAH. J Sleep Res 2016 ; 25(3) : 333-340.
- Cain N, Gradisar M : Electronic media use and sleep in school-aged children and adolescents. Un examen. Sleep Med 2010 ; 11(8) : 735-742.
- Lemola S, et al. : Adolescents’ electronic media use at night, sleep disturbance, and depressive symptoms in the smartphone age. J Youth Adolesc 2015 ; 44(2) : 405-418.
- Brown WJ, et al : A review of sleep disturbance in children and adolescents with anxiety. J Sleep Res 2018 ; 27(3) : e12635.
- Åslund L, et al. : Cognitive and Behavioral Interventions to Improve Sleep in School-Age Children and Adolescents. A Systematic Review and Meta-Analysis. J Clin Sleep Med 2018 ; 14(11) : 1937-1947.
- Halal CSE, Nunes ML : Education à l’hygiène du sommeil des enfants : quelles sont les approches efficaces ? Une revue systématique. J Pediatr (Rio J) 2014 ; 90(5) : 449-456.
- Kerzel S, et al. : Construire des ponts – la médecine du sommeil des enfants crée des liens. Aktuelle Kinderschlafmedizin 2017. Dresde : kleanthes Verlag für Medizin und Prävention, 2017.
- Jenni O, Benz C : Troubles du sommeil. Pédiatrie up2date 2007 ; 2 : 309-333.
- Kotagal S : Traitement des dyssomnies et des parasomnies chez l’enfant. Curr Treat Options Neurol 2012 ; 14(6) : 630-649.
- Sinha R, Raut S : Gestion de l’énurésie nocturne. Mythes et réalités. World J Nephrol 2016 ; 5(4) : 328-338.
- Zaffanello M, et al : Obstructive sleep-disordered breathing, enuresis and combined disorders in children : chance or related association ? Swiss medical weekly 2017 ; 147 : w14400.
- Carskadon MA, et al. : Adolescent Sleep Patterns, Circadian Timing, and Sleepiness at a Transition to Early School Days. Sleep 1998 ; 21(8) : 871-881.
- Werner H, et al. : Assessment of Chronotype in Four- to Eleven-Year-Old Children : Reliability and Validity of the Children’s Chronotype Questionnaire (CCTQ). Chronobiol Int 2009 ; 26(5) : 992-1014.
- Pandi-Perumal SR, et al : Dim light melatonin onset (DLMO) : a tool for the analysis of circadian phase in human sleep and chronobiological disorders. Prog Neuropsychopharmacol Biol Psychiatry 2007 ; 31(1) : 1-11.
- Kirchhoff F, et al. : Utilisation de la mélatonine chez les enfants souffrant de troubles du sommeil : Prise de position du groupe de travail pédiatrique de la Deutsche Gesellschaft für Schlafforschung und Schlafmedizin e.V. (DGSM). In : Erler T, Paditz E, Hg : Zeit Alter Schlaf : Aktuelle Kinderschlafmedizin 2018. Dresden : kleanthes Verlag für Medizin und Prävention, 2018 : 68-82.
- Hunter SJ, et al : Effet de la sévérité de la respiration perturbée par le sommeil sur les mesures de performance cognitive dans une large cohorte communautaire de jeunes enfants scolarisés. Am J Respir Crit Care Med 2016 ; 194(6) : 739-747.
PRATIQUE DU MÉDECIN DE FAMILLE 2019 ; 14(3) : 8-10