Avec l’âge, la pression artérielle systolique augmente de manière continue, tandis que la pression artérielle diastolique augmente jusqu’à la sixième décennie de la vie et diminue ensuite. La plupart des personnes âgées souffrent donc d’une hypertension systolique isolée. En général, les preuves justifient un traitement antihypertenseur chez les patients âgés. Dans cette population en particulier, la décision de suivre ou non un traitement antihypertenseur doit cependant toujours être prise dans un contexte médical global. Les modifications du mode de vie constituent également la base du traitement antihypertenseur chez les patients âgés. La perte de poids n’est toutefois pas conseillée dans tous les cas, car la perte de muscle à un âge avancé a souvent des conséquences néfastes et est souvent irréversible. Les médicaments les plus étudiés dans l’hypertension systolique isolée sont les diurétiques et les antagonistes du calcium. Néanmoins, le choix du traitement médicamenteux doit être guidé en premier lieu par les comorbidités existantes. En principe, “Start low, go slow” !
L’hypertension artérielle reste le principal facteur de risque de mortalité et de morbidité cardiovasculaires dans le monde. En Suisse, leur prévalence est d’environ 30-35% et augmente avec l’âge jusqu’à 70% [1].
17% de la population suisse est actuellement âgée de plus de 65 ans. Les prévisions de l’Office fédéral de la statistique parlent d’environ 2,1 millions de personnes de plus de 65 ans et d’environ 685 000 personnes de plus de 80 ans en 2030 [2]. Il faut donc s’attendre à une augmentation massive de la prévalence de l’hypertension artérielle. Celle-ci diffère sur des points importants chez les personnes âgées par rapport à l’hypertension chez les plus jeunes. Cela a une importance capitale, tant en termes de diagnostic que de traitement.
Nous allons maintenant présenter les preuves actuellement disponibles sur le diagnostic et le traitement de l’hypertension artérielle chez les personnes âgées.
Quand est-on vieux ?
Le moment où l’on est “vieux” n’est pas défini de manière universelle. Les Nations unies définissent la “vieillesse” comme étant au-delà de 60 ans, en Afrique on est déjà âgé de 50 ans et en Suisse on est considéré comme “vieux” à partir de l’âge de la retraite de 65 ans [3]. Tout comme les définitions officielles, l’utilisation du terme “âge” dans la littérature médicale n’est pas uniforme. Les termes “young old” (60-69 ans), “middle old” (70-79 ans), “very old” (≥80 ans) ou encore “young old” (65-74 ans), “old” (75-84 ans) et “old old” (≥85 ans) sont souvent utilisés ici [4,5].
Face à un groupe croissant de personnes âgées qui mènent une vie active pendant de nombreuses années après la retraite et qui ne montrent souvent que relativement tard des signes de déficience ou de fragilité mentale et/ou physique, il est logique de ne pas définir la vieillesse uniquement par le nombre d’années de vie [6].
En tenant compte de cet aspect, la vieillesse se définit plutôt par la perte des rôles traditionnels ou le potentiel d’assumer de nouveaux rôles dans la société et, plus généralement, par la perte du potentiel individuel à participer à la vie sociale ou à y prendre une part active [3].
L’hypertension chez les personnes âgées – différente de celle des patients plus jeunes
Avec l’âge, tant chez les hommes que chez les femmes, la pression artérielle systolique augmente de manière continue, tandis que la pression artérielle diastolique augmente jusqu’à la sixième décennie de la vie et diminue ensuite. C’est la raison pour laquelle on observe très majoritairement des hypertensions systoliques isolées chez les personnes âgées [7]. Les processus fibrotiques dans la paroi des vaisseaux en sont responsables, avec une perte de l’extensibilité élastique, surtout dans les gros vaisseaux, une augmentation de la vitesse de l’onde de pouls et donc une augmentation de la pression artérielle systolique [8].
La dérégulation circulatoire autonome fréquemment observée chez les personnes âgées favorise l’apparition d’une hypotension orthostatique, mais aussi d’une hypertension. Alors que la première est associée à un risque accru de chutes, de syncopes et d’événements cardiovasculaires, la seconde favorise l’apparition de lésions des organes terminaux telles que l’hypertrophie ventriculaire gauche, la maladie coronarienne ou les maladies cérébrovasculaires, et détériore en outre le contrôle de la pression artérielle [8].
En outre, avec l’âge, on observe une augmentation de la sclérose glomérulaire et une fibrose rénale interstitielle. Au total, cette évolution entraîne une diminution du taux de filtration glomérulaire, une augmentation de la teneur en sodium intracellulaire, une réduction des échanges Na-Ca et, finalement, une expansion du volume. En outre, les lésions microvasculaires contribuent à l’insuffisance rénale chronique fréquemment observée chez les personnes âgées. La réduction des tubules rénaux limite la capacité d’excrétion du potassium par les reins, ce qui constitue un facteur étiologique important des hyperkaliémies fréquemment observées chez les personnes âgées [8].
Enfin, les hypertensions secondaires (résultant par exemple d’un hyperaldostéronisme, d’un dysfonctionnement de la thyroïde, de sténoses des artères rénales dues à l’athérosclérose) sont plus fréquemment observées chez les patients âgés que chez les jeunes. Le syndrome d’apnée obstructive du sommeil favorise également l’apparition d’une hypertension artérielle chez les personnes âgées. Le mode de vie (exercice physique, tabac, alcool) et la polypharmacie, fréquente chez les personnes âgées, jouent également un rôle important, raison pour laquelle il faut toujours s’enquérir de la prise de médicaments susceptibles d’augmenter la pression artérielle, tels que les anti-inflammatoires non stéroïdiens, les glucocorticoïdes, les hormones, le calcium et/ou les produits à base de plantes et de vitamines [8].
Le traitement antihypertenseur est-il utile chez les personnes âgées ?
De nombreuses études montrent que le traitement de l’hypertension artérielle systolique isolée, qui, comme nous l’avons dit, est surtout observée chez les personnes âgées, peut réduire l’incidence des accidents vasculaires cérébraux, des événements cardiovasculaires et des décès, voire la mortalité globale [9]. Cet effet favorable a été démontré chez les personnes âgées de plus de 65 ans non seulement pour les diurétiques thiazidiques ou les antagonistes du calcium utilisés dans les premières études, mais aussi pour des groupes de substances plus “modernes”, comme les inhibiteurs de l’ECA ou les bloqueurs des récepteurs de l’angiotensine [10]. Cependant, en toute rigueur, ces résultats ne peuvent pas être appliqués aux personnes de plus de 80 ans, car cette limite d’âge était un critère d’exclusion dans presque toutes les études. Des sous-analyses ont toutefois suggéré que ce groupe de patients bénéficiait également d’une réduction de la pression artérielle en termes de réduction du risque d’accident vasculaire cérébral et d’insuffisance cardiaque [11].
Les preuves directes n’existent que depuis la publication de l’étude “Hypertension in the Very Elderly Trial (HYVET)”, dans laquelle un traitement antihypertenseur à base d’indapamide ± périndopril a été comparé à un placebo. La pression artérielle systolique à l’inclusion devait être comprise entre 160 et 199 mmHg. Les critères d’exclusion étaient une pression artérielle >220/110 mmHg sous traitement, la prise de plus d’un antihypertenseur supplémentaire pendant plus de trois mois, des antécédents d’hypertension secondaire, d’accident vasculaire cérébral ou d’insuffisance cardiaque, ainsi qu’une insuffisance rénale (créatinine ≥150 μmol/l) ou une hypo/hyperkaliémie. La pression artérielle cible était <150/80 mmHg. HYVET a été interrompu prématurément car le risque d’insuffisance cardiaque et la mortalité globale ont été significativement réduits dans le groupe traité par indapamide ± périndopril. En outre, des tendances claires ont été observées en ce qui concerne la réduction du risque d’accident vasculaire cérébral et la réduction de la mortalité cardiovasculaire et par accident vasculaire cérébral [12].
Dans d’autres études, le traitement antihypertenseur a au moins ralenti le développement de la démence et réduit le risque de chute chez les patients âgés [13,14]. Par conséquent, sur la base des preuves disponibles, un traitement antihypertenseur chez le patient âgé est non seulement justifié, mais devrait également – à quelques exceptions près – toujours être tenté.
Recommandations pour le diagnostic
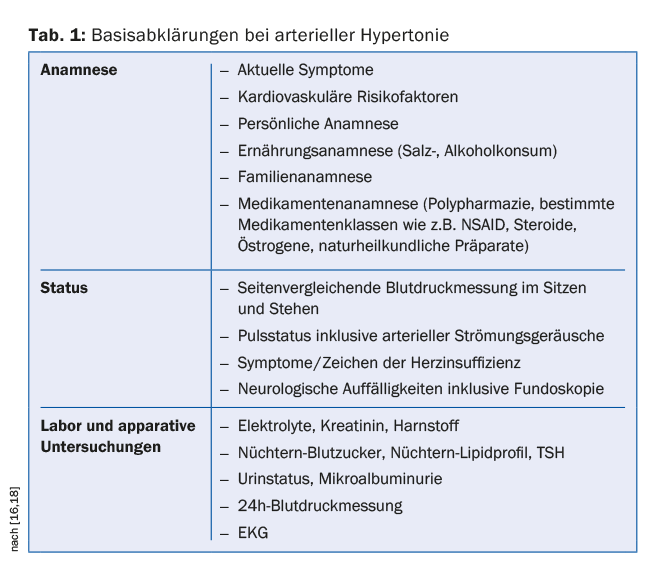
L’approche diagnostique des patients âgés n’est pas très différente de celle des patients plus jeunes. Les objectifs sont la détection et la gradation de l’hypertension artérielle, la détection de l’étiologie (primaire vs secondaire) et l’évaluation complète des autres facteurs de risque cardiovasculaire et des lésions hypertensives des organes terminaux. En outre, les patients âgés en particulier doivent être informés de leur médication actuelle et de leurs habitudes alimentaires. La mesure de la pression artérielle sur 24 heures doit être effectuée généreusement chez ce groupe de patients, car elle permet de diagnostiquer non seulement les phases hypertensives, mais aussi les phases hypotensives (par exemple dans le cadre d’une dérégulation autonome). De nombreux médicaments antihypertenseurs sont éliminés par voie rénale, c’est pourquoi l’évaluation complète doit inclure une détermination des électrolytes et de la créatinine, y compris le taux de filtration glomérulaire. Les hypertensions secondaires sont plus fréquentes chez les patients âgés que chez les patients plus jeunes. Les principales causes sont la sténose de l’artère rénale, l’hypertension rénale et les troubles de la fonction thyroïdienne [15]. Le tableau 1 résume les examens de base [16].
Recommandations sur le traitement
Chez les patients jeunes comme chez les patients âgés, les modifications du mode de vie constituent la base du traitement antihypertenseur. Il s’agit notamment de l’abstinence de nicotine et, le cas échéant, de la réduction de la consommation d’alcool, d’une alimentation riche en fruits et légumes et d’une activité physique régulière. Une restriction du sel à <6 g/d semble particulièrement efficace [17]. En revanche, la perte de poids n’est pas toujours conseillée, car la fonte musculaire a souvent des conséquences néfastes, surtout à un âge avancé, et elle est souvent irréversible.
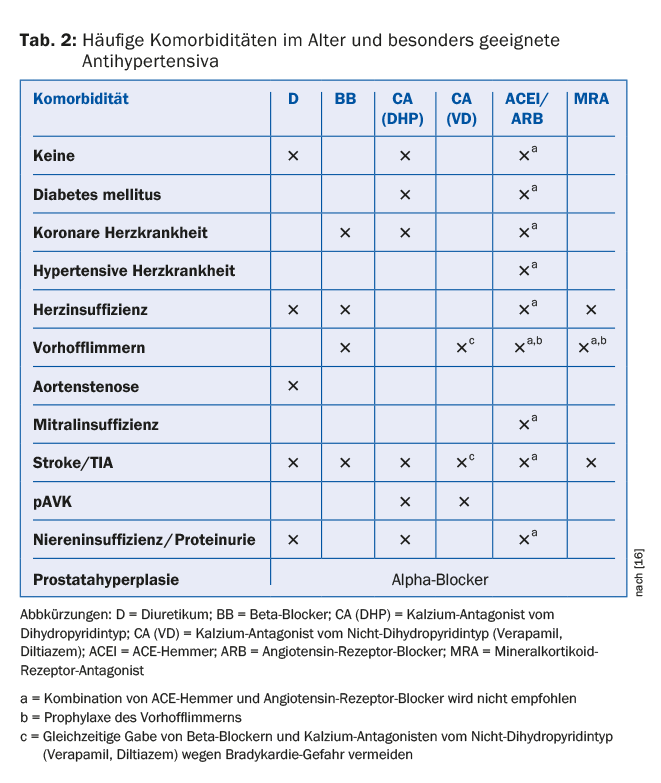
Les patients âgés présentent généralement un risque cardiovasculaire basal accru en raison des comorbidités souvent préexistantes, ce qui, conformément aux directives internationales, nécessite souvent le début immédiat d’un traitement antihypertenseur. Les médicaments les plus étudiés dans l’hypertension systolique isolée sont les diurétiques et les antagonistes du calcium. Néanmoins, le choix du traitement médicamenteux doit être guidé en premier lieu par les comorbidités existantes [18]. Le tableau 2 résume les antihypertenseurs recommandés pour les comorbidités les plus fréquentes [16].
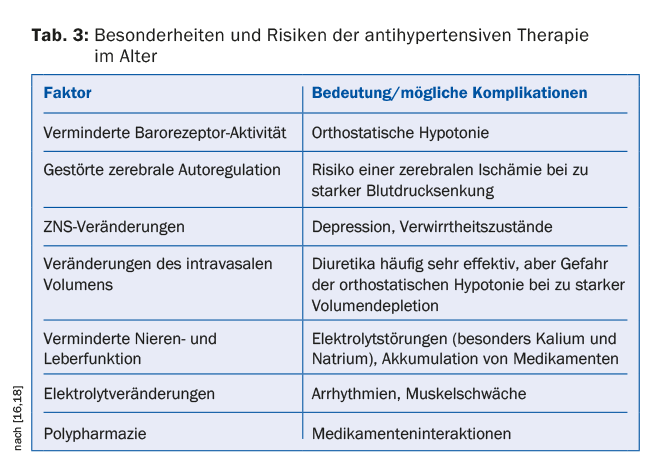
En outre, il convient de tenir compte de diverses particularités physiologiques, en particulier chez les patients âgés (tableau 3). Le traitement doit être commencé à faible dose et augmenté progressivement (“Start low, go slow !”). Les patients doivent être suivis cliniquement de manière régulière et étroite. Pendant la phase d’ajustement, en cas de modification de la dose ou de maladies pouvant s’accompagner d’une déplétion volumique (p. ex. maladies gastro-intestinales, infections fébriles), il convient de contrôler régulièrement et étroitement la fonction rénale et les électrolytes, en particulier en cas d’administration de diurétiques, d’inhibiteurs de l’ECA ou de bloqueurs des récepteurs de l’angiotensine, et d’adapter le traitement en conséquence si nécessaire [18].
Baisse de la tension artérielle chez le patient âgé – à partir de quand et jusqu’à quel point ?
Chez les patients de moins de 80 ans sans comorbidité importante, les directives actuelles recommandent un traitement antihypertenseur pour une pression artérielle systolique >140 mmHg. Il en va de même pour les personnes de plus de 80 ans sans signe de fragilité (“frailty”) à partir d’une pression artérielle systolique de ≥160 mmHg. En cas d’hypertension systolique isolée, ce sont les diurétiques et les antagonistes du calcium qui ont le plus d’effets antihypertenseurs et de protection des organes.
Les traitements déjà entamés qui sont efficaces et bien tolérés peuvent et doivent être poursuivis sans changement après l’âge de 80 ans [18]. L’objectif tensionnel actuellement recommandé chez les personnes de plus de 80 ans est de 140-150 mmHg systolique, et chez les personnes de moins de 80 ans et bien tolérées, de <140 mmHg systolique.
Les valeurs cibles pour la pression artérielle diastolique n’ont pas encore été définies. Cependant, il existe des preuves que la pression artérielle diastolique ne doit pas être abaissée en dessous de 65-70 mmHg chez les personnes âgées, car une réduction supplémentaire de la pression artérielle pourrait augmenter la mortalité cardiovasculaire [19,20].
Contrairement aux patients âgés sans comorbidités importantes, le bénéfice d’un traitement antihypertenseur n’est pas clairement établi chez les patients fragiles. La fragilité se caractérise par une réduction de la force physique et de l’endurance, ainsi que par une limitation des fonctions physiologiques, et est associée à un risque accru de dépendance et de décès [21]. La présence d’une fragilité ou “frailty” peut être évaluée, par exemple, par un test de marche de 6 mètres. Dans ce cas, le patient marche le plus rapidement possible sur une distance de 6 mètres. Si la vitesse de marche <0,8 m/s ou si la distance de marche de 6 mètres n’est pas parcourue, une pression artérielle normale semble être associée à un moins bon pronostic qu’une pression artérielle élevée [18,22]. Dans cette situation, l’indication d’un traitement antihypertenseur doit certainement être posée avec prudence. En outre, chez les patients âgés en particulier, la décision de suivre ou non un traitement antihypertenseur doit toujours être prise dans un contexte médical global.
Littérature :
- Wolf-Maier K, et al : Hypertension prevalence and blood pressure level in 6 European countries, Canada, and the United States. JAMA 2003 ; 289 : 2363-2369.
- Office fédéral de la statistique : Evolution future de la population. www.bfs.admin.ch/bfs/portal/de/index/themen/01/03/blank/key/ind_erw.html (dernier accès : 01.11.2015).
- OMS : Statistiques de santé et systèmes d’information. www.who.int/healthinfo (dernier accès : 01.11.2015).
- Zizza CA, Ellison KJ, Wernette CM : Total water intakes of community-living middle-old and oldest-old adults. J Gerontol A Biol Sci Med Sci 2009 Apr ; 64(4) : 481-486.
- Cicirelli VG : Regards des adultes âgés sur la mort. Springer 2002.
- Torpy JM : Frailty in older adults (La fragilité chez les adultes âgés). JAMA 2006 ; 296 : 2280.
- Chobanian AV : Pratique clinique. Hypertension systolique isolée chez les personnes âgées. New Engl J Med 2007 ; 357 : 789-796.
- Aronow WS, et al : ACCF/AHA 2011 expert consensus document on hypertension in the elderly. Circulation 2011 ; 123 : 2434-2506.
- Staessen JA, et al : Risks of untreated and treated isolated systolic hypertension in the elderly : meta-analysis of outcome trials. Lancet 2000 ; 355 : 865-872.
- Blood Pressure Lowering Treatment Trialists’ Collaboration : Effets de différents régimes de réduction de la pression artérielle sur les événements cardiovasculaires majeurs chez les adultes âgés et jeunes : méta-analyse des essais randomisés. BMJ 2008 ; 336 : 1121-1123.
- Gueyffier F, et al : Antihypertensive drugs in very old people : a subgroup meta-analysis of randomised controlled trials. Groupe INDIANA. Lancet 1999 ; 353 : 793-796.
- Beckett NS, et al : Treatment of hypertension in patients 80 years of age or older. N Engl J Med 2008 ; 358 : 1887-1898.
- Igase M, Kohara K, Miki T : The association between hypertension and dementia in the elderly. Int J Hypertens 2012 ; 2012 : 320648. DOI : 10.1155/201/320648.
- Gangavati A, et al : Hypertension, hypotension orthostatique, et le risque de chute dans une population de personnes âgées vivant en communauté : le maintien de l’équilibre, la vie indépendante, l’intellect, et le zeste chez les personnes âgées de l’étude de Boston. J Am Geriatr Soc 2011 ; 59 : 383-389.
- Viera AJ, Neutze DM : Diagnostic de l’hypertension secondaire : une approche basée sur l’âge. AmFam Physician 2010 ; 82 : 1471-1478.
- Schönenberger AW, Erne P, Stuck AE : L’hypertension artérielle chez les personnes âgées. Ther Umsch 2012 May ; 69(5) : 299-304.
- Weinberger MH, Fineberg NS : Sensibilité du sodium et du volume à la pression artérielle. L’âge et la pression changent au fil du temps. Hypertension 1991 ; 18 : 67-71.
- The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) : 2013 ESH/ESC Guidelines for the management of arterial hypertension. J Hypertens 2013 ; 31 : 1281-1357.
- Somes GW, et al : The role of diastolic blood pressure when treating isolated systolic hypertension. Arch Int Med 1999 ; 159 : 2004-2009.
- Denardo SJ, et al : Blood pressure and outcomes in very old hypertensive coronary artery disease patients : an INVEST substudy. Am J Med 2010 ; 123 : 719-726.
- Fried LP, et al : Frailty in older adults : evidence for a phenotype. J Gerontol Med Sci 2001 ; 56A : M146-M156.
- Odden MC, et al : Repenser l’association de l’hypertension artérielle avec la mortalité chez les adultes âgés : l’impact de la fragilité. Arch Int Med 2012 ; 172 : 1162-1168.
PRATIQUE DU MÉDECIN DE FAMILLE 2016 ; 11(3) : 14-18