Le calcium joue un rôle central dans la santé des os et la prévention de l’ostéoporose. La vitamine D favorise l’absorption du calcium par le métabolisme. Un apport suffisant en vitamine D et en calcium est particulièrement important pour les personnes âgées, car il permet de réduire le risque de fracture. Que faut-il prendre en compte pour garantir cela ?
La vitamine D joue un rôle particulier dans l’alimentation humaine : elle peut être produite de manière endogène par la peau lorsque l’exposition au soleil est suffisante, mais aussi être apportée de manière exogène par l’alimentation et les suppléments. La vitamine D est une vitamine liposoluble que l’on trouve dans les aliments d’origine végétale sous forme de vitamine D2 (ergocalciférol) et dans les aliments d’origine animale sous forme de vitamine D3 (cholécalciférol). Avec les graisses alimentaires, ces calciférols sont transportés de l’intestin vers le foie via la lymphe dans les chylomicrons.
La vitamine D3 peut être produite dans la peau humaine par les rayons UVB de longueur d’onde 290-315 nm. Cependant, en Suisse, la production endogène de vitamine D3 est insuffisante pendant les mois d’hiver, de sorte qu’environ 60% des Suisses sont sous-alimentés pendant cette période. La quantité manquante doit alors être apportée par l’alimentation.
La vitamine D joue, avec le calcium, un rôle crucial dans le métabolisme du calcium et du phosphate. La vitamine D est également impliquée dans la prévention de plusieurs maladies chroniques, car sa forme active intervient dans plus de 6000 expressions génétiques. Avec l’âge, l’absorption intestinale de la vitamine D et sa formation par la peau diminuent. De ce fait, les cas d’ostéoporose sont plus fréquents.
Les aliments contiennent relativement peu de vitamine D. Les aliments riches en vitamine D sont en revanche les poissons gras, les fromages à pâte dure riches en matières grasses, certains champignons et le jaune d’œuf. Selon les valeurs de référence D-A-CH, les personnes âgées (≥65 ans) devraient consommer 20 μg (800 IE) de vitamine D par jour. Il tient compte de la diminution de la capacité de synthèse de la peau à un âge avancé. On considère qu’un taux de 50 nmol/l de la forme active de la vitamine D, la 25-hydroxyvitamine D, dans le plasma sanguin constitue la valeur limite d’un déficit d’apport [11]. Cependant, des méthodes différentes peuvent produire des résultats divergents. Pour minimiser le risque de chute, les personnes âgées de 60 ans et plus doivent avoir des concentrations de 25(OH)D ≥75 nmol/l.
Le calcium joue notamment un rôle essentiel dans la santé des os. Près de 100% des réserves de calcium de l’organisme sont intégrées dans les os et les dents. Les besoins en calcium de 1000 mg/jour des personnes ≥65 ans peuvent être couverts par un régime alimentaire moyen. Cependant, le calcium ne peut être absorbé et intégré dans les os qu’avec l’aide de la vitamine D. La vitamine D est donc un élément essentiel de l’absorption du calcium. C’est pourquoi les suppléments sous forme d’une combinaison de calcium et de vitamine D sont utiles. L’étude DO-HEALTH actuellement en cours, l’une des plus grandes études européennes sur le vieillissement, menée à l’Hôpital universitaire de Zurich, examine actuellement comment nous pouvons vieillir en bonne santé et de manière active [2,3]. Cette étude, dirigée par le professeur Heike Bischoff-Ferrari, examine trois stratégies : l’effet de la vitamine D3, l’effet des acides gras oméga-3 (algues marines) et un programme d’entraînement à domicile. Les résultats finaux sont attendus pour la mi-2019.
Risques de maladie à un âge avancé
De la naissance à l’âge adulte, l’organisme humain stocke 30 à 35 fois plus de calcium dans le squelette, le plus grand réservoir de calcium. Or, la vitamine D est indispensable à la formation des os [4]. La densité osseuse maximale est atteinte vers l’âge de 30 ans, puis la masse et la densité osseuses diminuent. La résorption osseuse est lente, régulière et indolore. Plus le stock de calcium (densité osseuse élevée) constitué à un jeune âge est important, plus l’ostéoporose survient tard. Le processus de dégradation de l’os ne peut pas être stoppé, mais il peut être retardé [5]. Dans ce cas, l’exercice physique, le séjour à l’air libre (soleil) et un apport suffisant de vitamine D, de calcium, de phosphore et de protéines par le biais de l’alimentation sont essentiels [6].
La myopathie est considérée, à un âge avancé, comme un symptôme classique d’une carence importante en vitamine D. Elle est due à une carence en vitamine D dans le sang. Douleurs musculaires, faiblesse musculaire et troubles de la marche en sont les conséquences, réversibles avec une supplémentation en vitamine D [4].
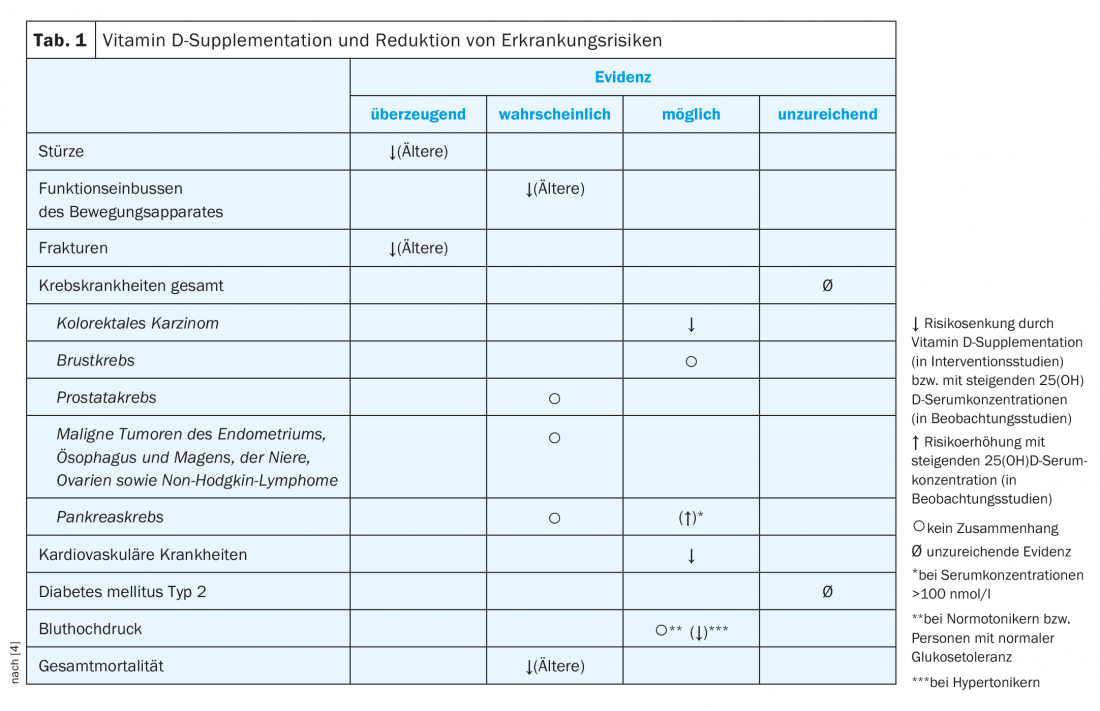
Avec l’âge, la masse musculaire et la densité osseuse diminuent et le risque de chute augmente ; environ 90% des fractures survenant à un âge avancé sont causées par des chutes. Plusieurs méta-analyses et études contrôlées ont mis en évidence des liens entre la réduction du risque de chute et la supplémentation en vitamine D et en calcium [7,8], ainsi que des effets positifs sur le système musculaire fonctionnel [4]. Toutefois, les liens éventuels entre un risque accru de cancer, de diabète ou d’hypertension et l’apport en vitamine D ne sont pas clairs à l’heure actuelle. En revanche, un lien entre les événements cardiovasculaires et l’apport en vitamine D est considéré comme probable [4]. Plusieurs études suggèrent qu’il existe une corrélation entre la réduction de la mortalité totale et la supplémentation en vitamine D [4] (tableau 1).
Vitamine D et calcium : comment et combien ?
Le calcium est le minéral le plus important de l’organisme en termes de quantité. Près de 100% sont stockés dans les os et les dents. L’apport recommandé en calcium est actuellement de 1000 mg/jour. Cependant, le calcium ne peut être absorbé par l’intestin qu’avec l’aide de la vitamine D. La vitamine D est un élément essentiel de l’alimentation. La quantité recommandée peut être facilement atteinte par une alimentation équilibrée [9]. Le lait et les produits laitiers, le brocoli, le chou vert et la roquette, ainsi que l’eau minérale sont des sources importantes de calcium [10–12] (tableau 2).

Les directives de l’association faîtière Ostéologie recommandent aux femmes ménopausées et aux hommes de plus de 60 ans de consommer quotidiennement 1000 mg de calcium pour la prévention générale de l’ostéoporose et des fractures, et aux personnes présentant un risque élevé de chute et de fracture et une faible exposition au soleil de consommer en plus 800-1000 IE de vitamine D/jour [13]. Les valeurs de référence D-A-CH pour les apports nutritionnels donnent des recommandations similaires [1].
Pour que le calcium puisse être stocké de manière optimale dans les os, il est indispensable de faire de l’exercice, si possible à l’extérieur avec une exposition à la lumière du soleil. L’exercice doit nécessiter une force musculaire afin de créer un stimulus pour construire de la masse osseuse. L’OMS recommande de faire au moins 10 000 pas par jour, ce qui correspond à une activité physique quotidienne d’une heure. Les facteurs de risque tels que l’insuffisance pondérale, le tabagisme ou la consommation excessive d’alcool doivent être évités.

Quels sont les points à surveiller en matière de nutrition ?
Il existe des aliments dont l’apport devrait être réduit, car ils peuvent affecter l’équilibre phosphocalcique de l’organisme et donc avoir un impact négatif sur la santé des os. Parmi les aliments et les boissons dont la consommation devrait être réduite en cas d’ostéoporose existante, on peut citer
- Phosphates des boissons sucrées
- Sel (principalement dans les viandes, les charcuteries et les plats préparés)
- Alcool
- Café (maximum 3-4 tasses/jour)
- Tabac
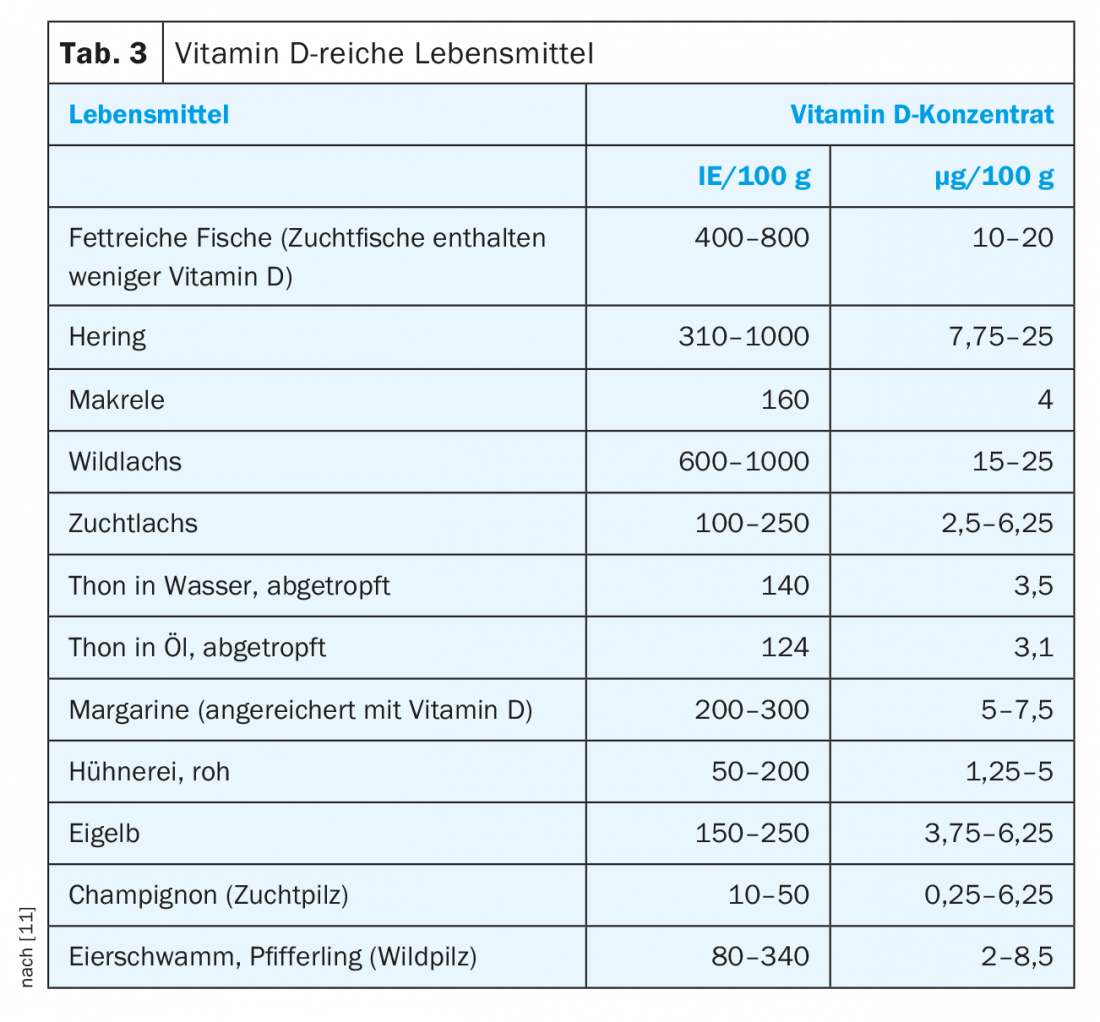
Pour un aperçu des aliments bénéfiques, voir le tableau 3. Les conseils dans l’encadré montrent ce qu’il faut prendre en compte pour assurer un apport suffisant en calcium et en vitamine D.
Littérature :
- Société allemande de nutrition, Société autrichienne de nutrition, Société suisse de nutrition, éd. : Valeurs de référence pour les apports nutritionnels, 2e édition, 3e édition actualisée. Bonn 2017.
- Bischoff-Ferrari HA, et al. : Traitement mensuel à haute dose de vitamine D pour la prévention du déclin fonctionnel : A Randomized Clinical Trial. JAMA Intern Med 2016 ; 176(2) : 175-183.
- Bischoff-Ferrari HA, et al : Effect of high-dosage cholecalciferol and extended physiotherapy on complications after hip fracture : a randomized controlled trial. Arch Intern Med 2010 ; 170(9) : 813-120.
- Société allemande de nutrition, éd. : Avis. Vitamine D et prévention d’une sélection de maladies chroniques. 2011. www.dge.de/fileadmin/public/doc/ws/stellungnahme/DGE-Stellungnahme-VitD-111220.pdf, dernière consultation 29.01.2019.
- OFSP : Vitamine D et rayonnement solaire. 10 mars 2017. Berne : Office fédéral de la santé publique 2017.
- Rizzoli R, et al : Nutrition and bone health in women after the menopause. Womens Health 2014 ; 10(6) : 599-608.
- Boonen S, et al : Nécessité d’un supplément de calcium pour réduire le risque de fracture de la hanche avec une supplémentation en vitamine D : preuves issues d’une méta-analyse comparative d’essais contrôlés randomisés. J Clin Endocrinol Metab 2007 ; 92(4) : 1415-1423.
- Tang BM, et al : Use of calcium or calcium in combination with vitamin D supplementation to prevent fractures and bone loss in people aged 50 years and older : a meta-analysis. Lancet 2007 ; 370(9588) : 657-666.
- Knurick JR, et al. : Comparaison des corrélations de la densité minérale osseuse chez les individus suivant un régime lacto-ovo, végétalien ou omnivore : une étude transversale. Nutrients 2015 ; 7(5) : 3416-3426.
- Bohlmann F : Vitamine D. La vitamine de la carence en Suisse. Tabula 2014 ; 3 : 4-9.
- L’Allemand D, et al. : Recommandations de l’Office fédéral de la santé publique concernant l’apport en vitamine D en Suisse – que signifient-elles pour le pédiatre ? Paediatrica 2012 ; 23(4) : 22-24.
- Société Suisse de Nutrition : Nutrition et ostéoporose. 2011. www.sge-ssn.ch/media/merkblatt_ernaehrung_und_osteoporose_20111.pdf, dernière consultation 29.01.2019.
- DVO, éd. : Prophylaxie, diagnostic et traitement de l’ostéoporose chez les femmes ménopausées et chez les hommes. Ligne directrice de la Fédération des sociétés scientifiques ostéologiques de langue allemande (Dachverband der Deutschprachigen Wissenschaftlichen Osteologischen Gesellschaften e.V.) 2017. www.dv-osteologie.org/dvo_leitlinien/dvo-leitlinie-2017, dernière consultation 29.01.2019.
PRATIQUE DU MÉDECIN DE FAMILLE 2019 ; 14(2) : 10-14











