Pour l’inhalation, il existe essentiellement trois systèmes différents chez les enfants : Les aérosols doseurs, les inhalateurs de poudre sèche et les nébuliseurs humides. En outre, des inhalateurs ont été développés et des systèmes dotés de nouvelles caractéristiques sont apparus sur le marché.
Il existe trois principaux systèmes d’inhalation pour les enfants : Les aérosols doseurs (pMDI), les inhalateurs de poudre sèche (DPI) et les nébuliseurs humides (nebulizer). En outre, des inhalateurs ont été développés, tels que l’Autohaler® et le Respimat®, et des systèmes dotés de nouvelles caractéristiques sont apparus sur le marché, notamment des inhalateurs avec fonction de contrôle. Chaque système a ses avantages et ses inconvénients, mais le choix du système d’inhalation doit d’abord se faire en fonction de l’âge (tableau 1). En particulier, l’utilisation de l’inhalateur et la taille des particules générées doivent être adaptées à l’âge. En outre, il faut bien sûr tenir compte du diagnostic ainsi que de paramètres individuels, tels que l’état de santé et les préférences du patient, et du remboursement par les caisses d’assurance maladie.
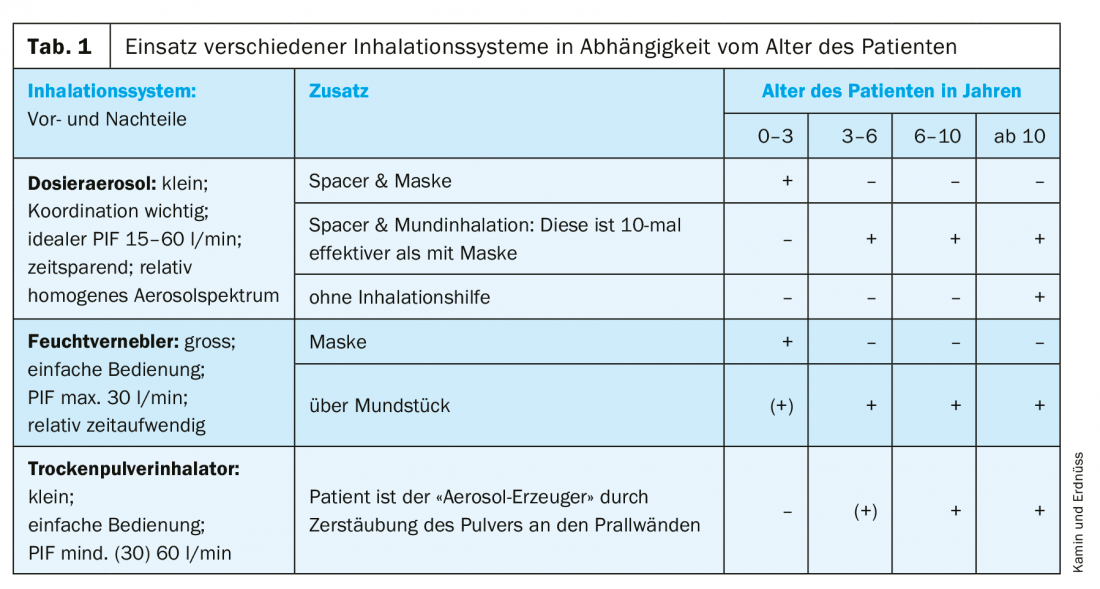
Comme le montre le tableau 1, il est préférable d’utiliser des nébuliseurs à buse ou à membrane pour les patients les plus jeunes. Jusqu’à l’âge de 2 ans, l’inhalation par masque est préférable, car les nourrissons respirent principalement par le nez et ne peuvent donc pas utiliser correctement un nébuliseur par la bouche. Le masque doit cependant être hermétiquement fermé à 100% sur la bouche et le nez du patient, car même une petite fuite réduit drastiquement la quantité de substance active inhalée jusqu’à presque zéro [14]. Dans ce groupe d’âge, il est également possible d’utiliser des aérosols-doseurs avec espaceur, également avec masque, mais ils exigent un peu plus de coordination de la part des patients. Les systèmes de nébulisation restent les plus faciles à utiliser. Il faut cependant savoir qu’à cet âge, le dépôt bronchique obtenu avec ces systèmes ne dépasse pas environ 5% de la dose nominale [1,8].
À partir de l’âge de 3 ans, les nébuliseurs et les aérosols-doseurs avec espaceur peuvent également être utilisés sans masque. L’inhalation se fait alors directement par la bouche, ce qui est un grand avantage, car les particules actives atteignent ainsi directement les bronches sans passer par le nez. L’inhalation par la bouche est environ dix fois plus efficace pour le dépôt bronchique que l’inhalation au masque. Il est important – dans la mesure du possible – d’inhaler lentement et régulièrement (respiration au repos ; max. 30 l/min). C’est pourquoi le débit inspiratoire de pointe (PIF) de certains modèles de nébuliseurs est limité par un mécanisme de contrôle automatique.
A partir de l’âge scolaire, il est possible d’utiliser des inhalateurs de poudre sèche. Ils sont petits et particulièrement faciles à manipuler. Il n’est pas nécessaire de coordonner le déclenchement de la pulvérisation et l’inhalation, car dans ces cas, la désagglomération de la substance active de la molécule porteuse de lactose se fait par le flux d’inhalation (PIF). Cependant, il doit être d’au moins 30 l/min (60 l/min de préférence), ce qui n’est généralement possible que pour les enfants plus âgés.
Avantages et inconvénients des différents systèmes d’inhalation
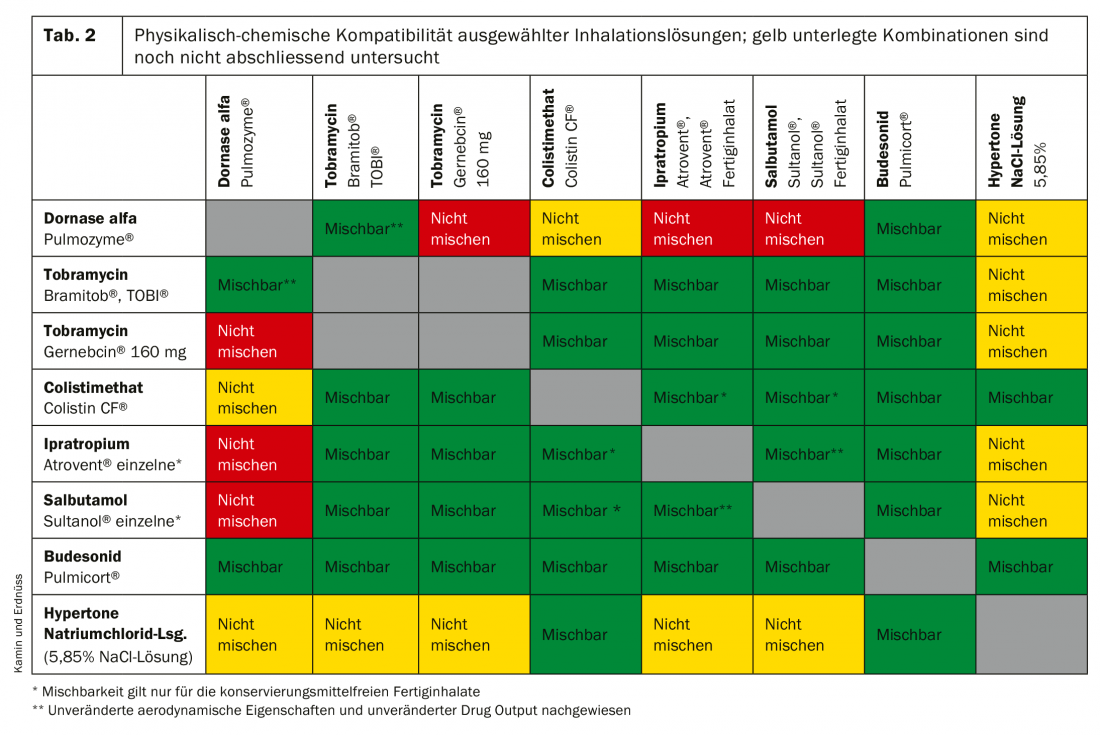
Les nébuliseurs sont grands et relativement longs à utiliser, car la dose appliquée par respiration est faible. Selon le volume inhalé, l’inhalation doit durer jusqu’à dix minutes et le PIF ne doit pas dépasser 30 l/min. Il est possible de gagner du temps en mélangeant différentes solutions d’inhalation, mais il faut faire attention. La compatibilité des substances doit être vérifiée, faute de quoi il peut en résulter des incompatibilités ou une inefficacité des principes actifs. Comme le montrent nos recherches, certaines incompatibilités apparaissent lors du mélange de certaines substances, ce qui limite notamment leur efficacité [13]. En revanche, aucune incompatibilité n’a été constatée pour d’autres mélanges, comme la Colistine CF® avec une solution hypertonique de NaCl (tableau 2) ; nous étudions actuellement la compatibilité de la solution saline hypertonique avec un autre antibiotique (aztréonam).
En outre, nous avons pu constater, grâce à des études in vitro approfondies, que les nébuliseurs à air comprimé disponibles sur le marché génèrent des spectres d’aérosols très différents et que la quantité d’aérosols délivrée n’est que partiellement utile pour estimer la dose. Une valeur relativement fiable pour le choix de l’appareil est toutefois la dose respirable dans les poumons (RDDR), calculée à partir du spectre de particules fines (FPF) et de la quantité de substance active délivrée (DDR) [18]. Le grand avantage des nébuliseurs reste cependant leur simplicité d’utilisation (adaptés aux nourrissons et aux jeunes enfants, éventuellement avec un masque) ainsi que la possibilité pour le thérapeute d’influencer le spectre de l’aérosol via différentes plaques d’impact. En outre, des développements spéciaux des systèmes de nébulisation peuvent réduire les inconvénients décrits [15].
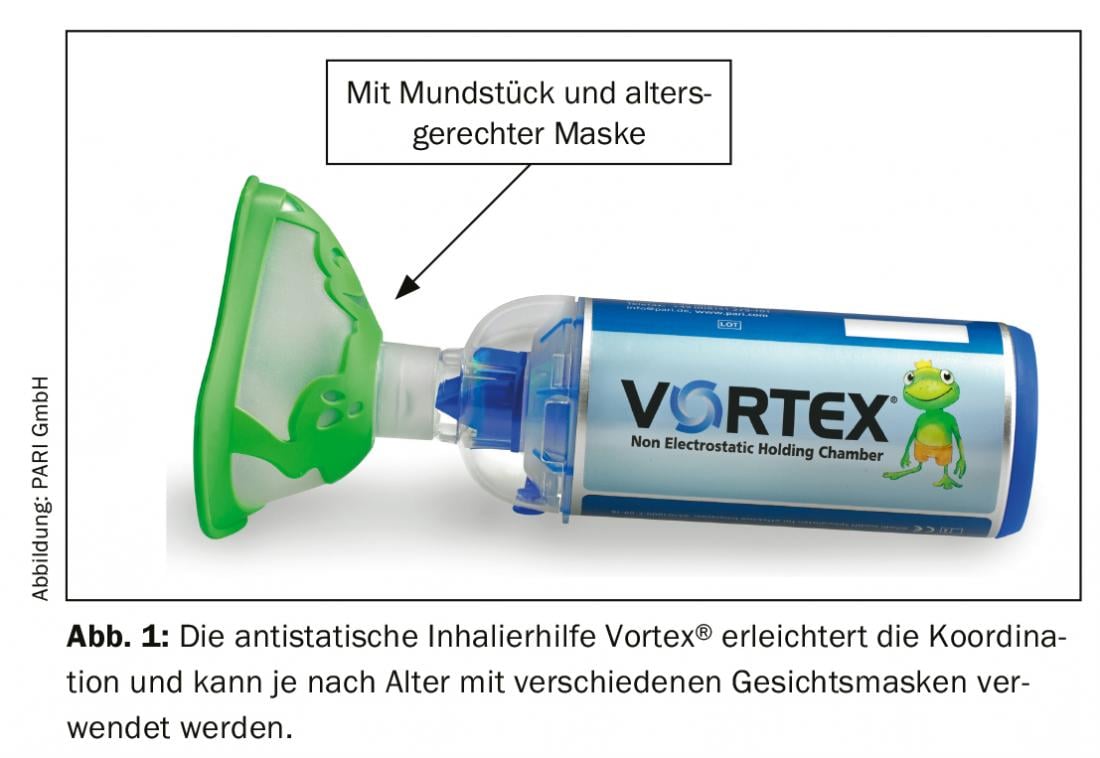
Les aérosols-doseurs font également l’objet d’améliorations constantes [17] et peuvent être utilisés avec succès chez les enfants à partir de trois ans avec un espaceur, à condition que le patient puisse générer un PIF lent et constant de 15-60 l/min. Les espaces facilitent la coordination entre le déclenchement et l’inspiration, un point souvent critique chez les jeunes patients. Par rapport aux nébuliseurs, les aérosols-doseurs sont de petite taille et peuvent être utilisés en beaucoup moins de temps ; la taille des particules d’aérosol ne varie pas non plus autant qu’avec les nébuliseurs. Parmi les aérosols doseurs sans CFC et propulsés par un gaz propulseur, les aérosols dits “en solution” sont particulièrement recommandés pour les enfants. Ils produisent des particules de principe actif globalement plus petites, qui trouvent plus facilement leur chemin jusqu’aux bronches. Jusqu’à l’âge de 2 ans, l’inhalation au masque avec des aérosols-doseurs peut se faire exactement comme avec des nébuliseurs, en plaçant un masque sur l’espaceur. Pour réduire les pertes d’aérosols dues aux forces électrostatiques, l’espaceur doit être prétraité avec un produit de rinçage ou avoir des propriétés antistatiques (figure 1).

Une amélioration a été apportée par l’Autohaler® (Fig. 2), un inhalateur dont la pulvérisation est déclenchée par la respiration. L’Autohaler® peut donc être utilisé sans espaceur pour les enfants. Un développement technique a été réalisé avec l’inhalateur Respimat® Soft Mist (Fig. 3) . En tant que nébuliseur à buse unique, il combine les caractéristiques d’un nébuliseur et d’un MDI : le nuage d’aérosol est déclenché en appuyant sur un bouton, comme pour les autres MDI, mais la coordination pour une inhalation calme et opportune est nettement facilitée par le nuage d’aérosol qui s’écoule lentement et longuement (à 0,8 m/s pendant 1,5 s). Associé à une forte proportion de particules fines (<5 µm), cela améliore le dépôt de la substance active dans les poumons, ce qui permet de réduire la dose par rapport à d’autres dispositifs – tout en conservant la même efficacité [3,5]. Avec un espaceur et un masque si nécessaire, le Respimat® peut également être utilisé avec succès chez les jeunes enfants. Malheureusement, il y a peu d’applications possibles en pédiatrie, car les substances disponibles pour ce dispositif innovant sont presque exclusivement destinées au traitement de la BPCO.

Les inhalateurs de poudre sèche sont également disponibles en format de poche, mais ils ne conviennent qu’aux enfants en âge scolaire en raison de la nécessité d’un CIP élevé d’au moins 30 l/min (tableau 1). Dans le cas des DPI, la libération et la désagglomération de la substance médicamenteuse ne sont déclenchées que par le flux inspiratoire ; plus celui-ci est élevé, plus la libération est efficace. Cet effet positif est toutefois contrebalancé par l’impaction, qui désigne le dépôt de particules de médicament dans les voies respiratoires supérieures ; l’impaction augmente également avec l’augmentation du débit respiratoire, et ce pour tous les systèmes d’inhalation [7,9]. Dans l’ensemble, les DPI posent peu d’exigences en matière de coordination : contrairement aux pMDI, par exemple, un déclenchement trop précoce ou trop tardif ne peut pas réduire la quantité de substance active inhalée. Selon des études récentes, c’est surtout la chute de pression pendant l’inspiration qui est déterminante pour obtenir une dose suffisante dans les poumons : elle doit être d’au moins 1 kPa (ce qui correspond à 10 cm de colonne d’eau) [7]. Les patients intolérants au lactose sont souvent préoccupés par les DPI, car la substance active est presque toujours liée au lactose ; cependant, en raison des faibles doses, aucun trouble clinique n’est à prévoir.
Le bon diagnostic
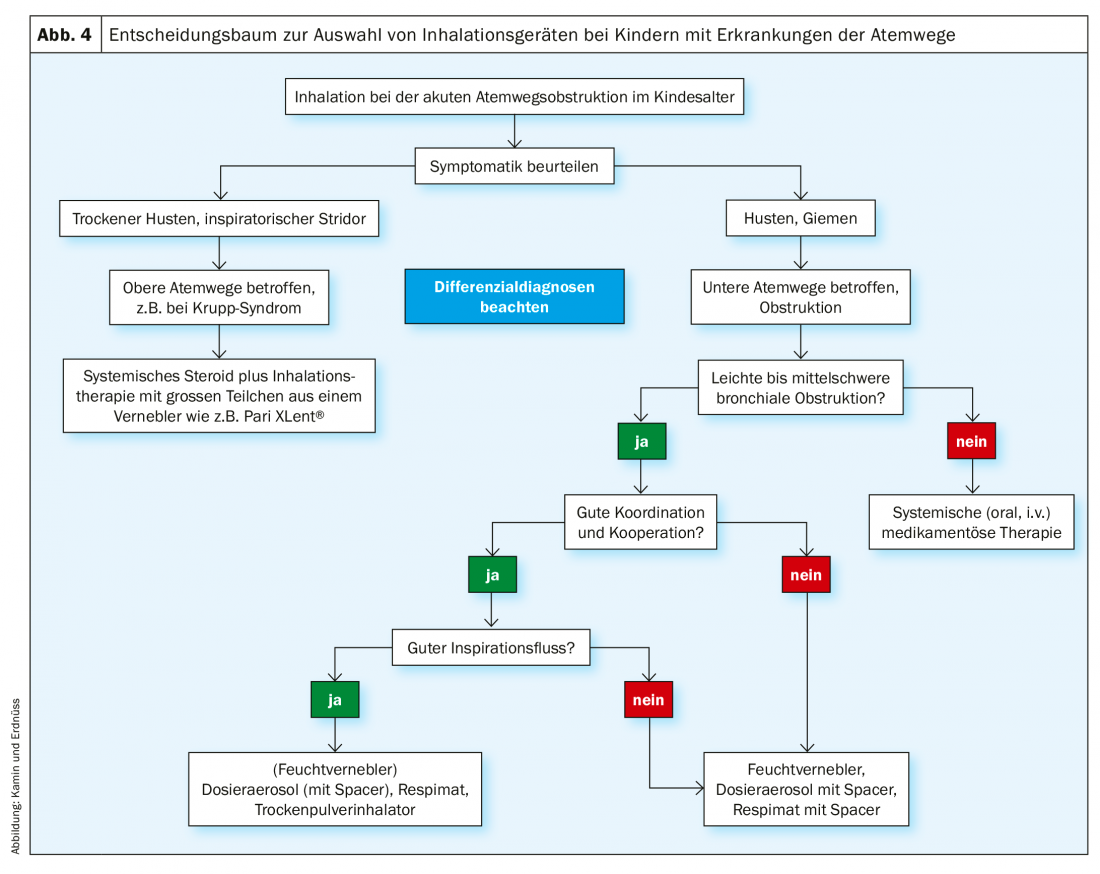
Outre l’âge, le diagnostic joue bien entendu un rôle dans le choix du système d’inhalation. Par exemple, si les voies respiratoires supérieures sont touchées, par exemple en cas de sinusite ou de syndrome du croup, un nébuliseur humide avec un spectre de particules ou une technique appropriés est le système de choix, quel que soit l’âge du patient. Des modèles spéciaux (fig. 6 et 7) permettent de générer l’aérosol pulsé ou des particules de principe actif suffisamment grandes pour assurer le succès du traitement. En revanche, si les voies respiratoires inférieures doivent être traitées, la manipulation et le débit inspiratoire du patient jouent un rôle important dans le choix de l’inhalateur (Fig. 4). La manipulation spécifique du système d’inhalation doit faire l’objet d’une bonne formation avant le début du traitement.
Traitement des voies respiratoires inférieures
La thérapie par inhalation est régulièrement utilisée chez les enfants souffrant de maladies bronchiques obstructives des voies respiratoires inférieures (par ex. asthme, bronchite, dyskinésie ciliaire, mucoviscidose, pneumonie). Les symptômes cliniques typiques sont la respiration sifflante ou la toux. L’obstruction bronchique allergique et l’obstruction bronchique liée à une infection sont également caractérisées par trois changements pathologiques dans les voies respiratoires : L’hypersécrétion, l’œdème des muqueuses et la contraction des muscles lisses des bronches. (Fig. 4). Avant d’initier un traitement par inhalation, le thérapeute doit être sûr de son diagnostic, en tenant compte des différents diagnostics différentiels en fonction de l’âge. (Tab.3).
Les bronches des enfants ont besoin de petites particules
Pour le traitement par inhalation des enfants et des adolescents, il faut notamment tenir compte du fait que leurs voies respiratoires ont un diamètre nettement plus petit que celles des adultes [10]. L’inflammation, la formation de mucus et la contraction des muscles lisses des bronches peuvent les rétrécir encore plus (Fig. 5), de sorte que la taille des particules de principe actif générées par l’inhalateur (ce que l’on appelle le spectre des particules fines) joue un rôle important. Par conséquent, les enfants souffrant de maladies des voies respiratoires inférieures ont besoin d’un spectre de particules fines d’un diamètre particulièrement faible. Si les particules de principe actif sont trop grosses, une grande partie de la dose reste déjà coincée dans la bouche et la gorge, où elle peut aussi provoquer des effets secondaires indésirables [2]. En principe, pour les enfants, le plus grand nombre possible de particules inhalées doit avoir un diamètre de ≤3 µm (à titre de comparaison, un globule rouge a un diamètre de 6-7 µm). Mais même avec un spectre de particules adapté à l’âge, la quantité de substance active qui atteint les poumons lors de l’inhalation augmente avec l’âge, sans toutefois que la dose efficace par rapport au poids corporel ne change [19]. C’est pourquoi une dose individuelle par kg de poids corporel nettement plus élevée est prescrite pour les jeunes enfants que pour les adolescents [20].
Traitement des voies respiratoires supérieures
Les jeunes enfants se présentent régulièrement avec une toux sèche, un enrouement et un stridor inspiratoire. Ce sont des symptômes typiques du syndrome du croup. On estime qu’environ 5% des enfants âgés de 3 à 36 mois sont touchés chaque année [4,6]. Outre l’application de stéroïdes systémiques, un traitement à l’adrénaline inhalée (épinéphrine) promet de bons résultats [21], à condition de choisir le système d’application approprié. En effet, pour le traitement des voies respiratoires supérieures, les aérosols peuvent être nettement plus importants que pour le traitement par inhalation d’une bronchite, par exemple. Un spectre de particules entre 7 et 9 µm est ici favorable, de sorte que le PARI XLent®, par exemple, peut être utilisé (fig. 6). Pour d’autres maladies des voies respiratoires supérieures (p.ex. rhinite, sinusite, laryngite, pharyngite), il existe également des systèmes d’inhalation spéciaux, p.ex. le PARI Sinus® pour la sinusite (fig. 7).
Bonne coopération et bonne technique = thérapie réussie
En général, la coopération et l’adhésion du patient/de la famille représentent le facteur le plus important pour un traitement par inhalation réussi [11]. En outre, la technique d’inhalation doit d’abord être bien enseignée, puis régulièrement contrôlée [16], car seul un tiers environ des enfants est capable de mettre en œuvre l’utilisation correcte des systèmes d’inhalation en suivant uniquement les explications orales. Ainsi, pour les aérosols-doseurs, il est généralement recommandé d’effectuer des manœuvres respiratoires calmes et profondes, alors que pour les inhalateurs de poudre, il est nécessaire d’effectuer des manœuvres respiratoires vigoureuses dès le début. Une mauvaise technique d’inspiration peut faire en sorte que les médicaments administrés n’atteignent pas les poumons, mais soient déposés par impaction au niveau extrathoracique ; dans ce cas, l’effet systémique de la dose de médicament est en tout cas trop faible pour contrôler les symptômes et des effets secondaires indésirables peuvent survenir dans la bouche et la gorge, par exemple dans le cas des stéroïdes.
Il n’est donc pas recommandé d’utiliser simultanément des inhalateurs différents pour le traitement d’entretien et le traitement d’urgence, car les patients ne sont souvent pas en mesure d’effectuer correctement les manœuvres d’inhalation fondamentalement différentes des appareils [12]. Ainsi, un manque de succès thérapeutique est souvent dû à une mauvaise technique d’inhalation. Mais il faut également tenir compte de l’exactitude du diagnostic, du type de médicament ou d’un dosage trop faible. Si aucune amélioration n’est constatée après 4 à 8 semaines de traitement, il convient d’abord de demander au patient ou aux parents si l’inhalation est régulière et correcte. L’inhalation doit également faire l’objet d’une démonstration et d’une formation complémentaire si nécessaire.
Messages Take-Home
- La thérapie par inhalation peut être utilisée avec succès aussi bien pour les maladies des voies respiratoires supérieures que pour celles des voies respiratoires inférieures, mais il convient de tenir compte des diagnostics différentiels en fonction de l’âge avant de commencer la thérapie.
- Une technique/manipulation correcte et une bonne adhérence du patient sont des facteurs décisifs pour le succès du traitement.
- Le choix du système d’inhalation approprié se fait d’abord en fonction de l’âge, puis il faut tenir compte du spectre des particules fines de l’inhalateur et des paramètres individuels du patient (notamment son état de santé et ses préférences).
- Les systèmes disponibles sont les aérosols doseurs, les inhalateurs de poudre sèche et les nébuliseurs humides.
- Idéalement, le traitement d’entretien et le traitement d’urgence devraient être effectués avec des systèmes d’inhalation similaires.
- L’inhalation par l’embout buccal est nettement plus appropriée que l’inhalation par le masque pour le traitement des voies respiratoires inférieures.
Littérature :
- Amirav I, Balanov I, Gorenberg M, et al : Beta-agonist aerosol distribution in respiratory syncytial virus bronchiolitis in infants. J Nucl Med 2002 ; 43(4) : 487-491.
- Amirav I, Newhouse MT : Dépôt de petites particules dans le poumon en développement. Paediatr Respir Rev 2012 ; 13(2) : 73-78.
- Asakura Y, Nishimura N, Maezawa K, et al. : Effet du passage du tiotropium HandiHaler® à l’inhalateur Respimat® Soft Mist™ chez les patients atteints de BPCO : la différence d’événements indésirables et d’utilisabilité entre les dispositifs d’inhalation. J Aerosol Med Pulmon Drug Deliv 2013 ; 26(1) : 41-45.
- Bjornson CL, Johnson DW : Croup in children. CMAJ 2013 ; 185(15) : 1317-1323.
- Brand P, Hederer B, Austen G, et al : Dépôt pulmonaire plus élevé avec l’inhalateur Respimat Soft Mist qu’avec le HFA-MDI chez les patients BPCO présentant une mauvaise technique. Int J Chron Obstruct Pulmon Dis 2008 ; 3 : 763-770.
- Cherry JD. Croup. N Engl J Med 2008 ; 358 : 384-391
- Clark AR, Weers JG, Dhand R : The Confusing World of Dry Powder Inhalers : It Is All About Inspiratory Pressures, Not Inspiratory Flow Rates. J Aerosol Med Pulm Drug Deliv 2019 ; Epub ahead of print Oct 31th ; doi : 10.1089/jamp.2019.1556.
- Fok TF, Monkman S, Dolovich M, et al : Efficiency of aerosol medication delivery from a metered dose inhaler versus jet nebulizer in infants with bronchopulmonary dysplasia. Pediatr Pulmonol 1996 ; 21(5) : 301-309.
- Janssens HM, Krijgsman A, Verbraak TF, et al. : Determining factors of aerosol deposition for four pMDI-spacer combinations in an infant upper airway model. J Aerosol Med 2004 ; 17(1) : 51-61.
- Janssens HM, Tiddens HA : Traitement par aérosols : les besoins spécifiques des jeunes enfants. Paediatr Respir Rev 2006 ; 7 Suppl 1 : S83-85
- Kamin W, Genz T, Roeder S, et al : The inhalation manager : a new computer-based device to assess inhalation technique and drug delivery to the patient. J Aerosol Med 2003 ; 16(1) : 21-29.
- Kamin W, Kreplin A : Enseignement de la manœuvre d’inhalation chez les enfants atteints d’asthme bronchique au moyen d’un feedback visuel. Pneumologie 2007 ; 61(3) : 150-156.
- Kamin W, Erdnüss F, Krämer I : Solutions d’inhalation – lesquelles sont autorisées à être mélangées ? Compatibilité physico-chimique des solutions médicamenteuses dans les nébuliseurs. Mise à jour 2013. J Cyst Fibros. 2014 ; 13(3) : 243-250.
- Lin HL, Wan GH, Chen YH, et al. : Influence du type de nébuliseur avec différents masques aérosols pédiatriques sur le dépôt de médicaments dans un modèle de petit enfant respirant spontanément. Respir Care 2012 ; 57(11) : 1894-1900.
- Longest W, Spence B, Hindle M : Dispositifs pour une meilleure délivrance des aérosols pharmaceutiques nébulisés dans les poumons. J Aerosol Med Pulm Drug Deliv 2019 ; 32(5) : 317-339.
- Pearce L : Comment enseigner la technique d’inhalation. Nurs Times 2011 ; 107(8) : 16-17.
- Roche N, Dekhuijzen PN : L’évolution des inhalateurs pressurisés à dose mesurée des dispositifs anciens aux dispositifs modernes. J Aerosol Med Pulm Drug Deliv 2016 ; 29(4) : 311-327.
- Walz-Jung H, Kamin W, Krämer I : Études in vitro des caractéristiques des aérosols de différents nébuliseurs à air comprimé pour enfants dans des modèles de simulation avec le salbutamol. Pharmacie hospitalière 2018 ; 39 : 379-389.
- Wildhaber JH, Janssens HM, Pierart F, et al. : Délivrance pulmonaire à haut risque chez les enfants à partir d’écarteurs traités au détergent. Pediatr Pulmonol 2000 ; 29 : 389-393.
- Wildhaber J, Kamin W (éd.) : Inhalationstherapie im Kindes- und Jugendalter. 2e éd. 2010. Éditions UNI-MED aG. Brême
- Zoorob R, Sidani M, Murray J : Croup : an overview. Am Fam Physician 2011 ; 83(9) : 1067-1073.
InFo PNEUMOLOGIE & ALLERGOLOGIE 2019 ; 1(3) : 12-17











