L’articulation du genou a une structure complexe et est l’une des articulations les plus sollicitées mécaniquement chez l’homme. Outre les lésions articulaires d’origine traumatique, inflammatoire ou dégénérative, des ostéonécroses septiques ou aseptiques peuvent également survenir dans la zone articulaire. Les nécroses osseuses d’origine infectieuse sont généralement liées à une ostéomyélite, la cause des nécroses aseptiques étant souvent peu claire.
Les causes possibles des ostéonécroses aseptiques sont en Encadré . Elles sont plus fréquentes sur les membres inférieurs que sur les membres supérieurs et présentent des localisations typiques sur le squelette, souvent nommées d’après le premier auteur [6]. Les ostéonécroses aseptiques secondaires sont généralement la conséquence d’un traitement médicamenteux prolongé.

La tubérosité tibiale normale passe par différents stades de développement histologique : cartilagineux apophysaire épiphysaire fusion osseuse avec le tibia [8]. Si des microtraumatismes récurrents se produisent pendant la croissance, le développement d’une ostéonécrose juvénile aseptique peut suivre.
Au niveau de l’articulation du genou, l’ostéonécrose de l’apophyse tibiale, la maladie d’Osgood-Schlatter, est une forme importante d’ostéonécrose aseptique juvénile. Les enfants de 3 à 7 ans sont particulièrement touchés, un autre pic d’âge existe chez les garçons de 12 à 15 ans. Cependant, on observe aujourd’hui une nette progression de l’Osgood-Schlatter chez les filles de cet âge, déclenchée par l’augmentation des activités sportives. Des déséquilibres des muscles de la cuisse, principalement des raccourcissements du muscle droit fémoral, ou encore des paralysies dans la région du muscle quadriceps, ainsi que les modifications de la biomécanique qui en résultent, jouent un rôle.
La douleur infrapatellaire à la traction du tendon du quadriceps (flexion du genou) ou déclenchée par la pression (genou) est indicative. On remarque également souvent un gonflement local dans la zone de la tubérosité tibiale. L’articulation du genou elle-même n’est pas impliquée dans l’irritation prétibiale. Le diagnostic différentiel comprend 3 groupes d’affections dans la zone de l’appareil extenseur du genou (tableau 1).

Dans environ 90% des cas, les mesures de traitement conservateur permettent d’obtenir une amélioration durable des symptômes. Le repos physique (éventuellement pendant des mois), la mise hors tension du quadriceps par bandage et l’application de chaleur sont utiles, complétés par un traitement médicamenteux adapté [7]. Au cours de l’évolution, des déformations de la tubérosité se forment, des fragmentations ou des extensions exostosées dirigées vers le crâne sont possibles. Le tendon rotulien peut être sujet à une tendinose précoce ou même à une inflammation récurrente. Des déformations correspondantes du pôle inférieur de la rotule ont également été décrites, la maladie de Sinding-Larsen-Johansson [1].
Les radiographies en projection latérale peuvent très bien documenter les déformations osseuses de la tubérosité tibiale, mais ne disent rien sur l’étendue de l’inflammation locale des tissus mous ou de la réaction osseuse à l’irritation. Les examens tomodensitométriques, en particulier la reconstruction sagittale 2D des scans axiaux, montrent les modifications osseuses du M. Osgood-Schlatter. Le contraste des parties molles est toutefois nettement réduit par rapport à l’IRM et, par conséquent, des inflammations locales du tendon rotulien, une bursite ou une hoppite peuvent échapper à la détection.
Le rôle de l’IRM est de vérifier l’étendue totale de la réaction inflammatoire locale : Œdème des tissus mous, tendinose ou tendinite, bursite, hoppite et également œdème spongieux de la tubérosité. Les séquences de suppression de la graisse [6,8] conviennent parfaitement à cet effet et le support de contraste n’est pas obligatoire. L’utilisation de séquences T1w ou T2w permet de différencier les altérations chroniques ou aiguës concomitantes du tendon rotulien.
Études de cas
Tous les cas de M. Osgood-Schlatter présentés sont des patients de sexe masculin, l’ostéomie de conversion avec complication concernait une jeune femme de 18 ans.
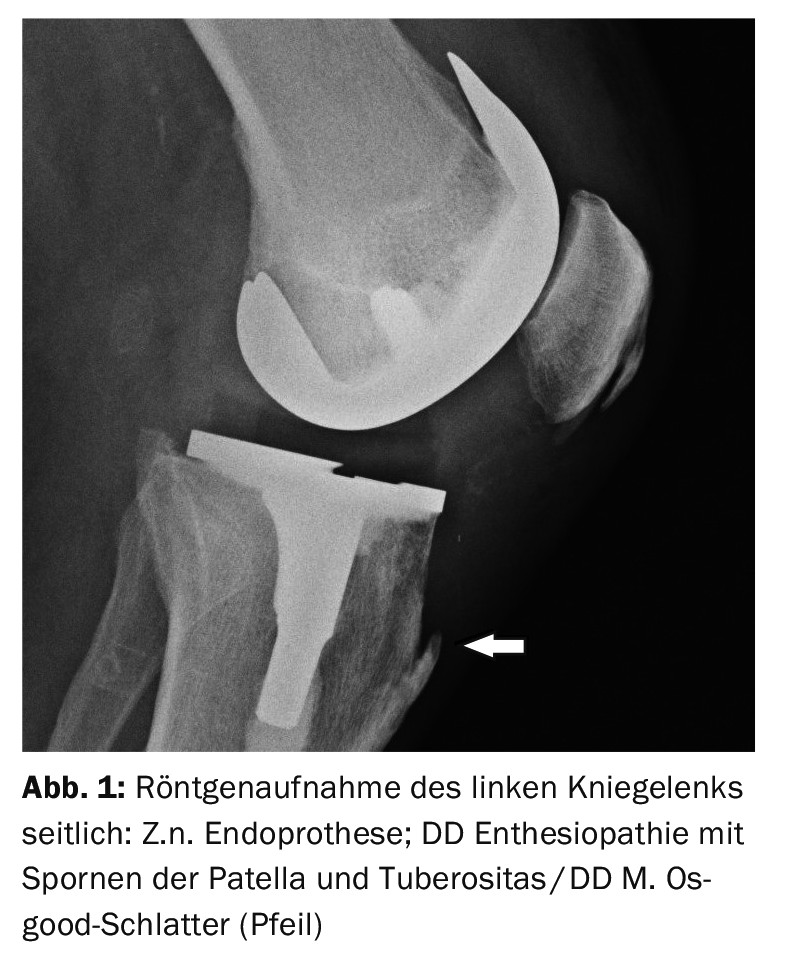
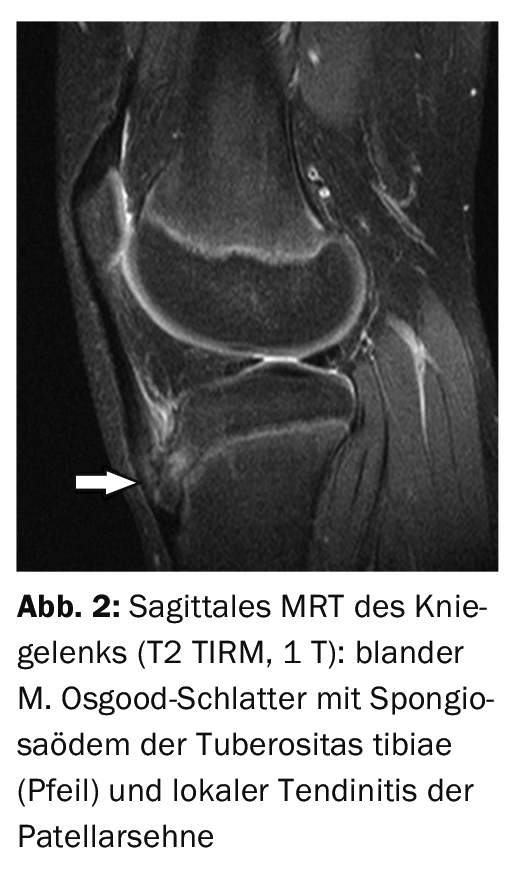
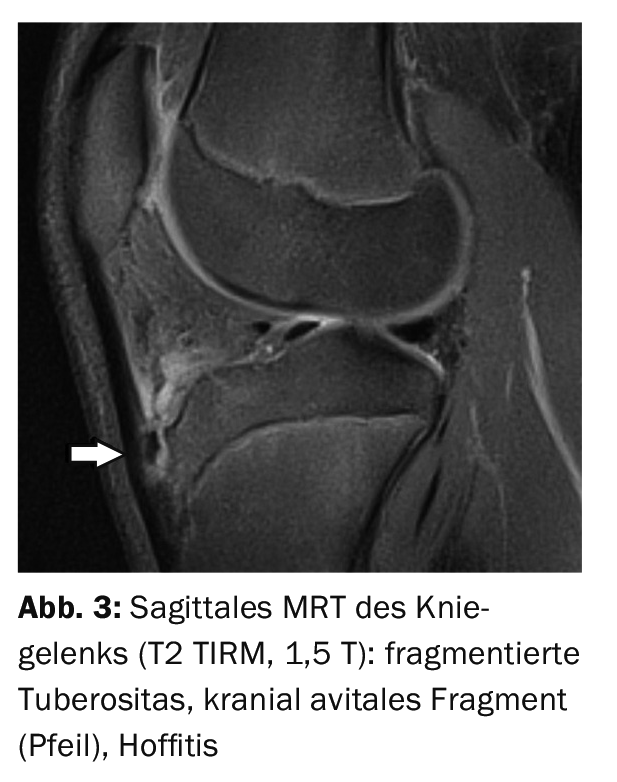
Dans l’exemple 1, une radiographie latérale de l’articulation du genou gauche (Fig. 1) pour le contrôle après l’implantation d’une prothèse chez un patient de 79 ans montre un éperon osseux à l’insertion du tendon rotulien avec une résistance osseuse palpable, ce qui ne correspond pas à la situation typique d’un ancien M. Osgood-Schlatter en termes de morphologie d’image. L’étude de cas 2 montre, chez un garçon de 13 ans, une maladie d‘Osgood-Schlatterinitiale (fig. 2) avec un œdème spongieux dont la forme et le contour sont conservés, accompagnée d’une inflammation périfocale des tissus mous. Exemple de cas 3 démontre, chez un adolescent de 16 ans, un fragment avital (fig. 3) de la tubérosité dans la maladie d’Osgood-Schlatter avec inflammation locale des tissus mous.
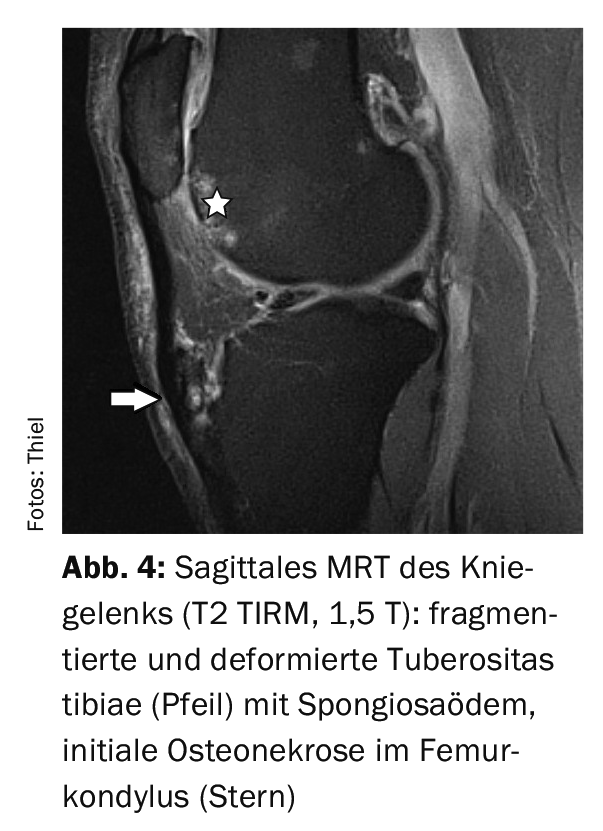
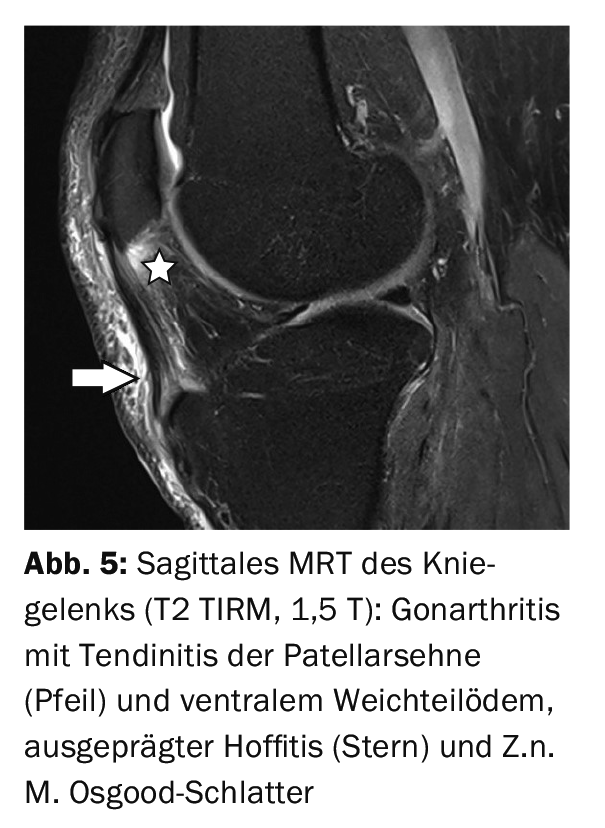
L’étude de cas 4 présente la situation d’une maladie d’Osgood-Schlatter activée avec œdème spongieux et fragmentation (Fig. 4) après un traumatisme par collision chez un patient de 53 ans et un œdème évident des tissus mous. Étude de cas 5 propose, en cas d’arthrite du genou avec une réaction inflammatoire marquée des parties molles, un diagnostic secondaire de maladie d’Osgood-Schlatter avec une tubérosité déformée sans réaction inflammatoire osseuse. (Fig. 5). Dans le site L’exemple 6 illustre l’évolution d’un repositionnement du tendon rotulien après une luxation de la rotule en cas de dysplasie fémoropatellaire. (Fig. 6A et 6B).
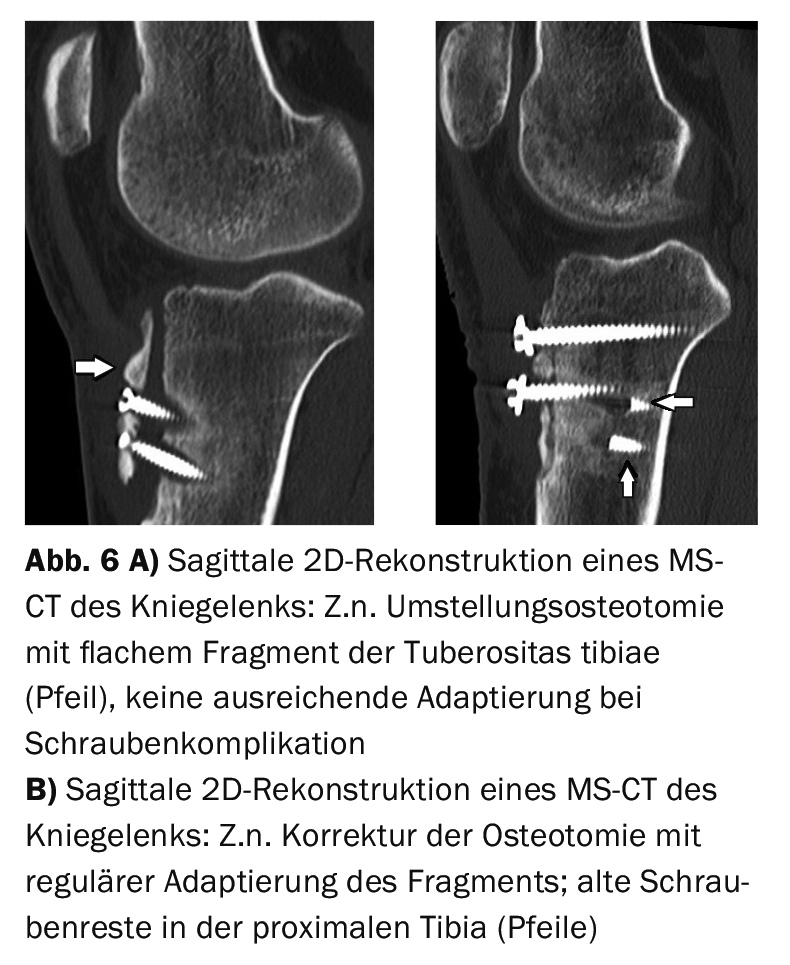
Là encore, il existait une gêne infrapatellaire importante, mais elle était due à l’absence de consolidation osseuse de la tubérosité tibiale en cas de rupture de la vis. Le fragment osseux n’était pas suffisamment adapté au tibia proximal. Une opération de correction a ensuite permis d’obtenir la fixation et une nette amélioration des symptômes.
Messages Take-Home
- La maladie d’Osgood-Schlatter fait partie des ostéonécroses juvéniles aseptiques.
- Localisée au niveau de la tubérosité tibiale, elle est la conséquence d’une contrainte mécanique excessive pendant la croissance osseuse.
- Les enfants et les adolescents de sexe masculin sont les plus touchés.
- La méthode d’imagerie utilisée pour détecter la maladie d’Osgood-Schlatter et les réactions inflammatoires locales est l’IRM.
- L’approche thérapeutique est avant tout conservatrice avec une mise en décharge systématique et un traitement médicamenteux symptomatique.
Littérature :
- Achar S, Yamanaka J : Apophysite et ostéochondrose : causes communes de douleur dans les os en croissance. Am Fam Physician 2019 May 15 ; 99(10) : 610-618.
- Breitenseher M : Le formateur RM. Extrémité inférieure. Georg Thieme Verlag Stuttgart, New York 2003 ; 176.
- www.leading-medicine-guide.de/erkrankungen.
- Ladenhauf HN, Seitlinger G, Green DW : Maladie d’Osgood-Schlatter : une mise à jour 2020 d’une condition commune du genou chez les enfants. Curr Opin Pediatr 2020 ; 32(1) : 107-112.
- Launay F : Sports-related overuse injuries in children. Orthop Traumatol Surg Res 2015 ; 101(1 Suppl) : 139-147.
- Rehart S, Sell S (éd.) : Rhumatologie orthopédique. Georg Thieme Verlag Stuttgart, New York 2016 ; 56.
- Schrouff I, Magotteaux J, Gillet P : Comment je traite… la maladie d’Osgood-Schlatter. Rev Med Liege 2015 ; 70(4) : 159-162.
- Stoller DW : Magnetic Resonance Imaging in Orthopaedics and Sports Medicine. 3rd edition, Volume one – lower extremity. Lippincott Williams & Wilkins, Baltimore 2007 ; 630.
InFo DOULEUR & GERIATRIE 2021 ; 3(1) : 30-31











