L’éventail des thérapies modificatrices de la maladie (DMT) pour les patients atteints de SEP s’est continuellement élargi ces dernières années. Cela a également été pris en compte dans la nouvelle édition des lignes directrices de la DGN. Les bénéfices et les risques des différentes options thérapeutiques doivent être évalués individuellement. En Suisse aussi, divers médicaments du domaine des DMT ont été nouvellement autorisés.
La sclérose en plaques (SEP) se caractérise par des lésions de démyélinisation inflammatoires chroniques focales des fibres nerveuses du SNC. Celles-ci s’accompagnent de lésions axonales, de cicatrices tissulaires persistantes (gliose) et d’une atrophie cérébrale au cours de l’évolution de la maladie [1]. On pense que la démyélinisation est initiée par différents facteurs cellulaires et humoraux du système immunitaire inné et acquis. L’inflammation chronique affecte la transmission normale des signaux nerveux, ce qui entraîne divers symptômes et peut, à long terme, causer des dommages ou des handicaps permanents. Il s’agit à ce jour d’une maladie incurable. L’objectif du traitement est de réduire l’activité de la maladie et de ralentir sa progression. Le traitement de la SEP repose sur trois piliers : l’intervention en cas de poussée, le traitement modificateur de l’évolution et le soulagement des symptômes. Les thérapies anti-inflammatoires modernes ou les immunothérapies peuvent modifier l’évolution de la maladie et réduire la fréquence des poussées.
Quelles sont les principales nouveautés du guide DGN ?
Plus d’une douzaine de substances sont aujourd’hui disponibles pour l’immunothérapie modificatrice de la maladie de la SEP, avec des mécanismes d’action, des spectres d’effets secondaires et des formes d’administration (injection, perfusion, comprimés) différents. Parmi les nouveautés, on trouve des indications concrètes sur le fait de savoir si les immunothérapies modificatrices de l’évolution sont indiquées, quand elles le sont et lesquelles [2]. Les médicaments modificateurs de la maladie (DMT) ont été classés en trois catégories d’efficacité – au lieu de l’ancien schéma de traitement par étapes. Le classement a été effectué sur la base de la réduction du taux de poussées obtenue dans les études d’enregistrement. Les préparations à action plutôt douce ont également des profils d’effets secondaires plus favorables. Le degré d’activité de la maladie est un critère important pour le choix de la catégorie d’efficacité.
- Catégorie d’efficacité 1: interférons bêta, fumarate de diméthyle, glatiraméroïdes et tériflunomide
- Catégorie d’efficacité 2: Cladribine, Fingolimod, Ozanimod
- Catégorie d’efficacité 3: alemtuzumab , anticorps anti-CD20 (ocrelizumab, rituximab off label) Natalizumab
Le traitement immunothérapeutique est associé à l’activité de la maladie. Des scénarios définis d’entrée, de changement et de sortie sont également présentés, ainsi que des situations spécifiques (par exemple, la grossesse et l’allaitement ainsi que la SEP chez les personnes âgées et les enfants/adolescents). Le diagnostic a été simplifié par la révision des critères de diagnostic de McDonald en 2017 (examen du liquide céphalo-rachidien ainsi qu’examen IRM avec des séquences définies ; diagnostic de laboratoire étendu uniquement en cas de suspicion clinique correspondante). Les maladies apparentées à la SEP, telles que les maladies du spectre de la neuromyélite optique (NMOSD) et les maladies associées aux IgG MOG, ont été ajoutées en tant qu’entités pathologiques distinctes.
Quels sont les médicaments contre la SEP autorisés en Suisse ?
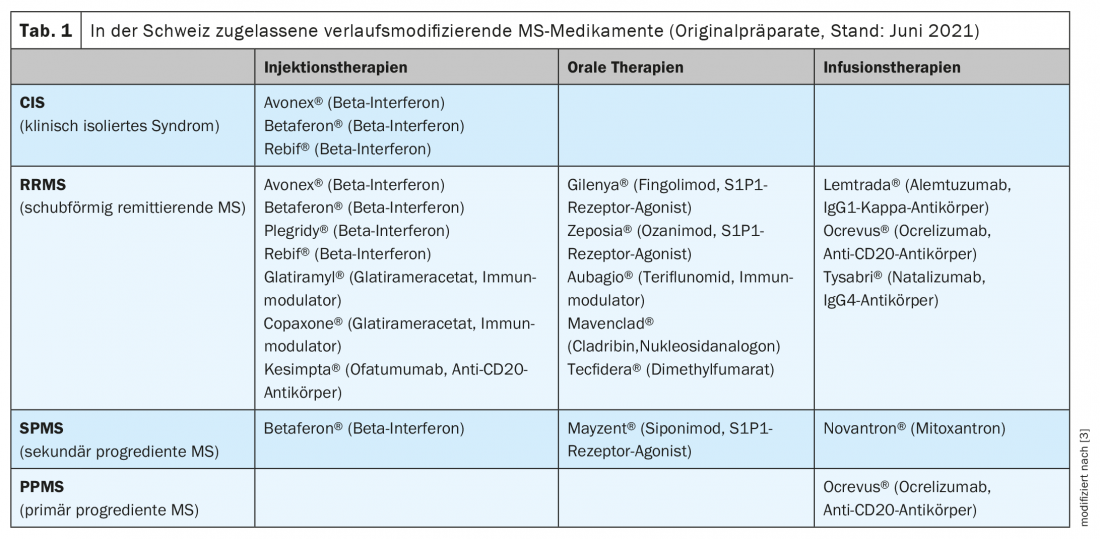
Les médicaments originaux actuellement autorisés en Suisse sont indiqués dans le tableau 1 [3,4]. Pour certaines substances, l’autorisation de Swissmedic diffère en partie de celle accordée dans les pays voisins (European Medicines Agency, EMA) [5]. En outre, en Suisse, les limitations figurant dans la liste des spécialités établie par l’Office fédéral de la santé publique (OFSP) ont un impact important sur l’utilisation clinique quotidienne. L’un des nouveaux DMT récemment approuvés est Kesimpta® (ofatumumab) [4]. Ce médicament est appliqué sous la peau une fois par mois après une phase d’unidose (stylo prérempli). Depuis le 1er juin 2021, ce produit est pris en charge par l’assurance de base des caisses d’assurance maladie [6].
D’autres autorisations récentes concernent deux représentants du groupe des modulateurs des récepteurs de la sphingosine 1 phosphate (S1P) : Zeposia® (Ozanimod) et Mayzent® (Siponimod). Alors que Zeposia® peut être utilisé chez les adultes atteints de SEP rémittente (RRMS), Mayzent® est autorisé pour les personnes atteintes de SEP secondairement progressive (SPMS) avec une activité inflammatoire de la maladie (mise en évidence par des poussées ou des modifications correspondantes à l’imagerie)(tab. 1) [3,4,7].
|
“Les options disponibles aujourd’hui permettent |
Définir une stratégie de traitement individuelle
Alors que la thérapie d’escalade consiste à traiter d’abord avec un DMT d’efficacité plutôt modérée avant de passer à un médicament modifiant l’évolution avec un effet plus fort, le principe de la thérapie hautement efficace (“Highly Effective Therapy”) consiste à exploiter une “fenêtre d’opportunité thérapeutique” précoce en utilisant dès le début un produit hautement puissant. Le choix de la stratégie de traitement représente souvent un compromis entre une efficacité élevée et la sécurité/tolérance. Les études actuelles indiquent qu’un traitement intensif précoce a un effet positif à moyen terme sur le handicap [8].
Quel est le mécanisme d’action des médicaments biologiques à forte puissance ? Des études récentes sur le rôle des cellules B dans la maladie ont démontré que la fonction des cellules B, indépendante des anticorps, joue un rôle important dans la pathogenèse de la SEP [9,10]. Il s’agit de la cible thérapeutique des anticorps. Un anticorps anti-CD20 est désormais disponible pour la sclérose en plaques progressive primaire (SPP), une maladie qui était considérée jusqu’à récemment comme impossible à traiter. Dans l’étude pivot de l’ocrelizumab, le risque de progression du handicap a été réduit de 25% [11].
Alors que les DMT peuvent modifier l’évolution de la maladie et réduire la fréquence des poussées, une poussée aiguë de SEP continue d’être traitée à court terme par la cortisone. La norme thérapeutique établie est l’administration intraveineuse de glucocorticostéroïdes à haute dose. Le traitement doit être administré le plus rapidement possible après le début des symptômes (méthylprednisolone 500-1000 mg /j pendant 3-5 jours).
Les mesures non médicamenteuses constituent le troisième pilier du traitement de la SEP. La physiothérapie, l’ergothérapie, l’orthophonie et d’autres possibilités de traitement peuvent contribuer à soulager les symptômes et à compenser les déficiences fonctionnelles.
Littérature :
- Mayo L, Quintana FJ, Weiner HL : Immunol Rev 2012 ; 248(1) : 170-187.
- Hemmer, B et al : Diagnostic et traitement de la sclérose en plaques, des maladies du spectre de la neuromyélite optique et des maladies associées aux MOG-IgG, ligne directrice S2k, 2021, dans : Deutsche Gesellschaft für Neurologie (éd.), www.dgn.org/leitlinien, (dernière consultation 15.07.2021)
- Société suisse de la sclérose en plaques, www.multiplesklerose.ch/PDF/de/Infoblaetter/01_Medizinische_und_therapeutische_Fragen/MS-Info_Behandlung_der_Multiplen_Sklerose.pdf (dernière consultation 15.07.2021)
- Information sur les médicaments, www.swissmedicinfo.ch, (dernière consultation 15.07.2021)
- Achtnichts L, et al. : Particularités de l’immunothérapie de la sclérose en plaques en Suisse, Swiss Medical Forum 2019 ; 41-42.
- Société suisse de la sclérose en plaques, www.multiplesklerose.ch/de/aktuelles/detail/kesimptar-ofatumumab-kassenzulaessig-in-der-grundversicherung (dernière consultation 15.07.2021)
- Société suisse de la sclérose en plaques, www.multiplesklerose.ch/de/aktuelles/detail/neue-therapien
- Harding K, et al : Résultats cliniques de l’escalade vs thérapie modificatrice précoce intensive de la maladie chez les patients atteints de sclérose en plaques. JAMA Neurology 2019 ; 76(5) : 536-541.
- Fraussen J, et al : Cellules B et anticorps dans la sclérose en plaques progressive : contribution à la neurodégénérescence et à la progression. Autoimmun Rev 2016 ; 15 : 896-899.
- Jelcic I, et al : Memory B Cells Activate Brain-Homing, Autoreactive CD4+ T Cells in Multiple Sclerosis. Cell 2018 ; 175 : 85-100.
- Montalban X, et al ; ORATORIO Clinical Investigators : Ocrelizumab versus Placebo in Primary Progressive Multiple Sclerosis. N Engl J Med 2017 ; 376(3) : 209-220.
- DGN : “Neue S2k-Leitlinie für Diagnostik und Therapie der Multiplen Sklerose”, Société allemande de neurologie, 10.05.2021
PRATIQUE DU MÉDECIN DE FAMILLE 2021 ; 16(8) : 26-27