La réadaptation oncologique est une forme de réadaptation spécialisée qui s’établit dans le système de santé suisse. Elle offre aux patients atteints de tumeurs la chance de mieux surmonter le cancer et les conséquences du traitement dans leur dimension bio-psycho-sociale et les aide à retrouver une fonction physique, une autonomie et une participation/un engagement aussi optimal que possible dans tous les domaines de la vie. L’objectif des activités actuellement en cours est de les mettre en œuvre en tant que partie intégrante du continuum de traitement oncologique. Les évaluations correspondantes et les thérapies qui en découlent devraient faire partie intégrante de tout traitement oncologique dès le début, afin que la proportion de patients présentant des problèmes pertinents pour la réadaptation puisse être identifiée à temps et traitée dans le cadre d’un programme interdisciplinaire.
Il n’y a guère de domaine où les progrès sont aussi marquants qu’en oncologie. Actuellement, environ 37 000 personnes, surtout des personnes âgées, sont atteintes d’un cancer chaque année en Suisse, et 16 000 personnes en meurent. Grâce à des méthodes de traitement toujours plus performantes, les personnes concernées peuvent toutefois s’attendre à une espérance de vie nettement plus longue : Le taux de survie à 5 ans pour tous les diagnostics de cancer est passé de 49% (1975-1977) à 67% (2001-2007) [1], et la tendance est à la hausse. De nombreux cancers deviennent ainsi des “maladies chroniques”. Le nombre de patients ayant survécu à un diagnostic de cancer en Suisse (“cancer survivors”) a plus que doublé, passant de 140 000 en 1990 à près de 300 000 en 2010 [2]. Cela signifie que les personnes ayant reçu un diagnostic de cancer continuent de vivre pendant des années et que l’amélioration de la qualité de vie et la réintégration la plus optimale possible dans la vie habituelle, y compris les soins de santé, sont des objectifs importants. La réintégration dans la vie professionnelle joue un rôle de plus en plus important.
Définition
La réadaptation oncologique est un processus axé sur la santé et l’autonomie, qui comprend toutes les mesures coordonnées de nature médicale, éducative, sociale et spirituelle permettant à la personne atteinte de cancer de surmonter les handicaps ou les limitations dus à la maladie ou au traitement et de retrouver une fonctionnalité physique, psychique et sociale optimale – de sorte qu’elle puisse organiser sa vie par ses propres moyens avec la plus grande autonomie possible et reprendre sa place dans la société [3].
Objectifs de la réadaptation
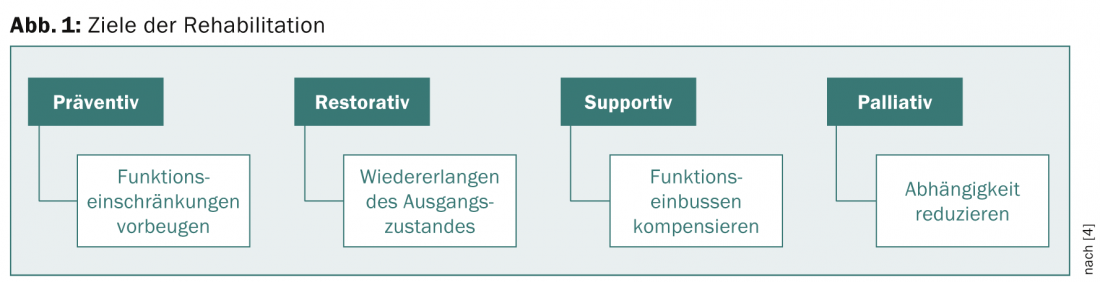
Les mesures de réadaptation sont toujours ciblées. Selon Cheville [4], on distingue les objectifs préventifs (prévenir les limitations fonctionnelles), réparateurs (retrouver un état initial), de soutien (compenser les pertes fonctionnelles) ou palliatifs (réduire la dépendance) (Fig. 1).
La rééducation peut intervenir à n’importe quel moment de la maladie tumorale. Le terme “pré-réhabilitation” désigne un type de prise en charge dans le cadre duquel les premières évaluations sont effectuées dès l’établissement du diagnostic et les mesures de réhabilitation sont mises en place afin de créer des conditions physiques et psychologiques optimales pour les thérapies à venir. Certaines études ont montré que les patients qui suivent un programme d’entraînement dès la phase précédant le début des traitements oncologiques proprement dits présentent moins de complications postopératoires, une morbidité postopératoire moindre et des hospitalisations plus courtes, tout en bénéficiant d’une meilleure qualité de vie [1].
Voici quelques exemples d’objectifs de pré-réhabilitation :
- Amélioration des fonctions cardiovasculaires, pulmonaires et musculo-squelettiques
- Amélioration de la proprioception pour réduire le risque de chute
- Réduction de l’anxiété grâce à des conseils psycho-oncologiques
- Aide au sevrage tabagique préopératoire avant une intervention pulmonaire
- Conseils nutritionnels
- Rééducation du plancher pelvien avant une intervention urologique
- Entraînement à la déglutition avant les interventions ORL.
L’approche bio-psycho-sociale
Les maladies tumorales constituent un continuum de traitement de réadaptation depuis le moment du diagnostic jusqu’à parfois des années après la fin du traitement aigu (fig. 2) .

L’interdisciplinarité est ici un critère de qualité essentiel et supérieur aux thérapies monodisciplinaires. Les programmes nationaux de lutte contre le cancer en cours encouragent le développement d’une “prise en charge intégrée par des parcours de patients (avec des approches de soins, de réadaptation, psychosociales, psycho-oncologiques et onco-palliatives), l’optimisation des interfaces entre et au sein de la prévention et des différents parcours de soins, entre les services hospitaliers, ambulatoires et à domicile, ainsi qu’entre les services médicaux et non médicaux” [2].
Les conséquences des maladies tumorales sont multiples et dépendent du type, du stade et du pronostic de la tumeur, ainsi que des thérapies mises en œuvre. Les problèmes les plus fréquents sont les nausées et l’inappétence, les troubles de la déglutition (en cas de tumeurs ORL ou gastro-intestinales), la perte de poids, les douleurs, les problèmes complexes de plaies et de stomies, le lymphœdème, les problèmes neurologiques (polyneuropathie) après la chimiothérapie, le déconditionnement physique et la fatigue tumorale, les plaies des champs d’irradiation ainsi que les problèmes psychologiques liés au diagnostic de la tumeur. Environ un quart des personnes ayant survécu à un cancer (“cancer survivors”) se plaignent de limitations physiques à long terme [1] ; par extrapolation, cela représenterait environ 75 000 personnes concernées en Suisse.
Activité physique et formation
La thérapie par l’exercice physique est un point fort pour rétablir les composantes physiques et psychologiques spécifiques à la maladie et à l’individu [5]. La récupération de la mobilité et de l’autonomie à la suite d’un entraînement a des effets positifs non seulement sur les progrès physiques, mais aussi et surtout sur le plan psychologique et mental, et agit sur différentes dimensions de la qualité de vie. Un entraînement physique précoce et ciblé est absolument recommandé, notamment en ce qui concerne la fatigue liée à la tumeur, qui est souvent massive pendant des années. Dans le cadre d’une thérapie active, le patient doit pouvoir améliorer sa confiance en son corps et son efficacité personnelle, augmenter ses performances et acquérir des connaissances approfondies sur le contexte [6]. Des mesures passives complémentaires et des méthodes de relaxation ciblées font également partie intégrante de la thérapie, soutiennent la régénération psychophysique et aident à rétablir l’équilibre du corps.
Des traitements complémentaires de physiothérapie et d’ergothérapie sont proposés en fonction des limites et des ressources individuelles et spécifiques à la maladie des patients, en vue d’une réintégration optimale dans leur environnement personnel. L’éventail comprend notamment une autogestion étendue, des exercices de respiration et des traitements thermiques, le traitement des cicatrices, l’entraînement à la déglutition, l’entraînement des performances cérébrales, l’entraînement à la marche et l’utilisation d’aides techniques dans la vie quotidienne.
Conseil psycho-oncologique
Un diagnostic de cancer est généralement perçu comme une expérience de vie profonde et menaçante pour l’existence, qui représente un fardeau extraordinaire pour les patients, mais aussi pour leurs proches et leur entourage. Les conséquences sont la douleur, l’anxiété, la dépression, l’insécurité, la modification des projets de vie et des rôles attendus, de l’environnement social et des loisirs, le risque de retrait social, les problèmes sexuels, la fatigue liée à la tumeur, etc. La présence d’un trouble psychique favorise cette situation. Même parmi les “cancer survivors”, 10% se plaignent encore de problèmes psychologiques à long terme (“poor mental health”).
Les mesures psycho-oncologiques visent les problèmes psychologiques et sociaux ainsi que les troubles fonctionnels dans le contexte du cancer et de son traitement. Ils ont pour objectif de soutenir la gestion de la maladie, d’améliorer l’état psychique ainsi que les problèmes d’accompagnement et de suivi du diagnostic médical ou de la thérapie, de renforcer les ressources sociales, de permettre la participation et d’améliorer ainsi la qualité de vie des patients et de leurs proches [7]. La Société Suisse de Psycho-Oncologie (SSPO) décerne pour cette activité les titres de “conseiller/conseillère psycho-oncologique” ou de “psychothérapeute psycho-oncologique”.
Le conseil psycho-oncologique consiste à soutenir et à accompagner les patients atteints de cancer et leurs proches dans toutes les phases de la maladie et dans ses conséquences psychiques, sociales et sanitaires. Ils les accompagnent dans la gestion de leur nouvelle situation de vie, leur réinsertion sociale et leur réintégration dans le processus de travail.
En revanche, ou en complément, les psychothérapeutes psycho-oncologiques prennent en charge le traitement psychothérapeutique des personnes atteintes et de leurs proches présentant des comorbidités psychiatriques. Chaque institution proposant des thérapies contre le cancer devrait intégrer très tôt un dépistage psycho-oncologique de base dans la procédure standard de chaque traitement et répéter ce dépistage au cours du traitement.
Situation en Suisse
La réadaptation oncologique en tant que forme de réadaptation à part entière représente encore un domaine spécialisé récent en Suisse. Toutefois, ces dernières années, de nombreuses activités ont été menées, tant en ambulatoire qu’en stationnaire, dans le but de faire de la réadaptation oncologique une composante fixe du traitement du cancer.
Les patients hospitalisés sont principalement ceux qui ont subi des interventions chirurgicales lourdes ou des radiothérapies et/ou chimiothérapies. On constate une tendance à adresser les patients plus tôt et avec des problèmes de plus en plus “aigus” (antibiothérapie ou thérapie nutritionnelle par voie veineuse centrale en cours, problèmes complexes de plaies et de stomies, déconditionnement sévère et immobilité), qui doivent être pris en charge par un personnel spécialisé approprié.
Le développement de la réadaptation oncologique sous la responsabilité de l’association Oncoreha (www.oncoreha.ch) est un projet partiel des Programmes nationaux contre le cancer (PNC). Le Programme national de lutte contre le cancer 2005-2010 s’est concentré sur les initiatives de promotion régionale et la création de réseaux. Les priorités d’action des projets du PNC II pour les années 2010-2015 sont le développement des compétences professionnelles, l’élaboration de normes de qualité et la garantie du financement de la réadaptation oncologique [8].
Ces initiatives ont entre-temps donné naissance à de nombreuses offres de réadaptation ambulatoire dans toute la Suisse ; un groupe de travail de l’association Oncoreha est en outre actuellement en train d’élaborer les normes de qualité pour la réadaptation oncologique.
Niveau de preuve
Différentes études et revues ont pu démontrer l’évidence de mesures de rééducation ciblées sur les limitations existantes (“impairment-driven cancer rehabilitation”) pour différents types de tumeurs ; des améliorations de la qualité de vie, de la symptomatologie de la fatigue, de la dépression, de la distance de marche au test de marche de 6 minutes et de divers paramètres de force musculaire peuvent être démontrées pour tous les stades de la maladie [9].
Les revues Cochrane de ces dernières années confirment que, avec certaines restrictions dues à l’hétérogénéité des études incluses, la thérapie par le sport aérobie permet d’obtenir des améliorations significatives de la fatigue tumorale [10], des performances physiques, de l’anxiété et de la dépression, des troubles du sommeil, de la fonction sociale et de la qualité de vie [11], même pendant le traitement actif de la tumeur. Pour les “cancer survivors” de différents types de tumeurs, des effets positifs significatifs de la thérapie par le sport et l’exercice ont également été démontrés sur la qualité de vie, les “breast cancer concerns”, l’image corporelle et la conscience (“body image”/”self-esteem”), le bien-être émotionnel, les troubles du sommeil, l’anxiété, la dépression et la douleur [11]. Dans une revue de 30 articles, les auteurs concluent que des interventions psychosociales basées sur les soins et l’information (au sens de conseil psycho-oncologique) combinées à une attention de soutien peuvent améliorer l’humeur des patients ayant reçu un nouveau diagnostic de cancer [12].
Enfin, plusieurs études indiquent que les interventions de réadaptation peuvent réduire les coûts directs et indirects et sont donc rentables [1].
Perspectives
Suite aux mesures d’encouragement en cours des programmes nationaux de lutte contre le cancer, des programmes ambulatoires interdisciplinaires ont été mis en place en plus des programmes hospitaliers (Berne, Thoune, Zurich, etc.), mais leur financement n’est toujours pas clarifié. Des critères de qualité pour l’accréditation des programmes sont en cours d’élaboration en tant que projet partiel des programmes nationaux de lutte contre le cancer, sous la direction de l’association Oncoreha. L’efficacité de ces programmes interdisciplinaires a été démontrée dans de nombreuses études, mais d’autres études sont nécessaires pour pouvoir définir l’intensité et le mélange de traitements optimaux.
En ce qui concerne les besoins de traitement calculés pour la Suisse, il semble en premier lieu judicieux d’utiliser les structures de rééducation déjà existantes. Les services de réadaptation doivent cependant s’adapter davantage aux problèmes liés aux maladies oncologiques, ce qui implique en premier lieu une prise en charge médicale, des soins et une thérapie adaptés [3]. De même, il faut exiger des ressources correspondantes dans le domaine de la psycho-oncologie. Il est souhaitable de mettre en place des chaînes de soins qui traitent les patients à la fois en hospitalisation et en ambulatoire. Les programmes doivent être régulièrement évalués en termes de durabilité.
Dr. med. Josef Perseus
Littérature :
- Silver JK, et al : Impairment-driven cancer rehabilitation : an essential component of quality care and survivorship. CA Cancer J Clin 2013 Sep ; 63(5) : 295-317.
- Oncosuisse : Stratégie nationale contre le cancer (SNC) 2014-2017 ; www.oncosuisse.ch.
- Eberhard S, Buser K : Réhabilitation en cas de maladies oncologiques. Revue suisse d’oncologie 2007 ; 3 : 45-51.
- Cheville A : Réhabilitation du cancer. Seminars in Oncology Avril 2005 ; 32 : 219-224.
- Baumann FT, Schüle K : Thérapie par l’exercice et sport en cas de cancer – Guide pratique. Deutscher Ärzteverlag Cologne 2006.
- Catuogno S : Sport et fatigue en cas de cancer – La thérapie sportive comme composante de la réadaptation oncologique en milieu hospitalier. Pratique du médecin de famille 2012 ; 6-7, 39-41.
- AWMF S3 : Lignes directrices sur le diagnostic, le conseil et le traitement psycho-oncologiques des patients adultes atteints de cancer 1-2014.
- Oncosuisse : Programme national contre le cancer pour la Suisse 2011-2015 (PNC II) www.oncosuisse.ch.
- Fong DYT, et al : Physical activity for cancer survivors : meta-analysis of randomised controlled trials. BMJ 2012 ; 344 : e70.
- Cramp F, et al : The effect of exercise on fatigue associated with cancer. Cochrane Review Publié en ligne : 14 novembre 2012.
- Mishra SI, et al : Exercise interventions on health-related quality of life for people with cancer during active treatment. Cochrane Database Syst Rev 2012 Aug 15 ; 8.
- Galway K, et al : Psychosocial interventions to improve quality of life and emotional wellbeing for recently diagnosed cancer patients. Cochrane Database Syst Rev 2012 Nov 14 ; 11.
- Société suisse de psycho-oncologie ; www.psychoonkologie.ch.
- Scott DA, et al : Multidimensional rehabilitation programmes for adult cancer survivors. Cochrane Database Syst Rev 2013 ; 6.
- Khan F, et al : Multidisciplinary rehabilitation for follow-up of women treated for breast cancer. Cochrane Database Syst Rev 2012 ; 12.
InFo ONKOLOGIE & HÄMATOLOGIE 2014 ; 2(8) : 23-26