La migraine est l’une des formes de maux de tête les plus fréquentes parmi les 240 formes existantes, et elle limite considérablement la vie quotidienne et la qualité de vie des personnes qui en souffrent. Bien que le nombre de patients soit extrêmement élevé, la maladie est encore souvent sous-estimée et sous-traitée. Il existe pourtant aujourd’hui des moyens efficaces de prévenir les migraines en amont.
Plus de 136 millions de personnes dans le monde sont touchées par la migraine [1]. La physiopathologie complexe sous-jacente implique des processus de sensibilisation à la fois périphériques et centraux. Un rôle clé est joué par le peptide lié au gène de la calcitonine (CGRP), dont le niveau dans la salive augmente pendant une crise et qui est également détectable dans le sang en cas de migraine chronique. Dans une forme chronique de la maladie, la personne souffre d’au moins 15 jours de maux de tête par mois pendant plus de trois mois, dont huit ou plus se manifestent sous forme de migraine. Jusqu’à récemment, on disposait surtout de médicaments oraux tels que les antidépresseurs, les antiépileptiques ou les bêtabloquants pour maîtriser la maladie à un stade précoce. Cependant, plus de 80% des personnes souffrant de migraines chroniques arrêtent la prophylaxie orale dans l’année qui suit en raison d’un manque d’efficacité ou d’effets secondaires intolérables [2,3].
Aperçu de la physiopathologie
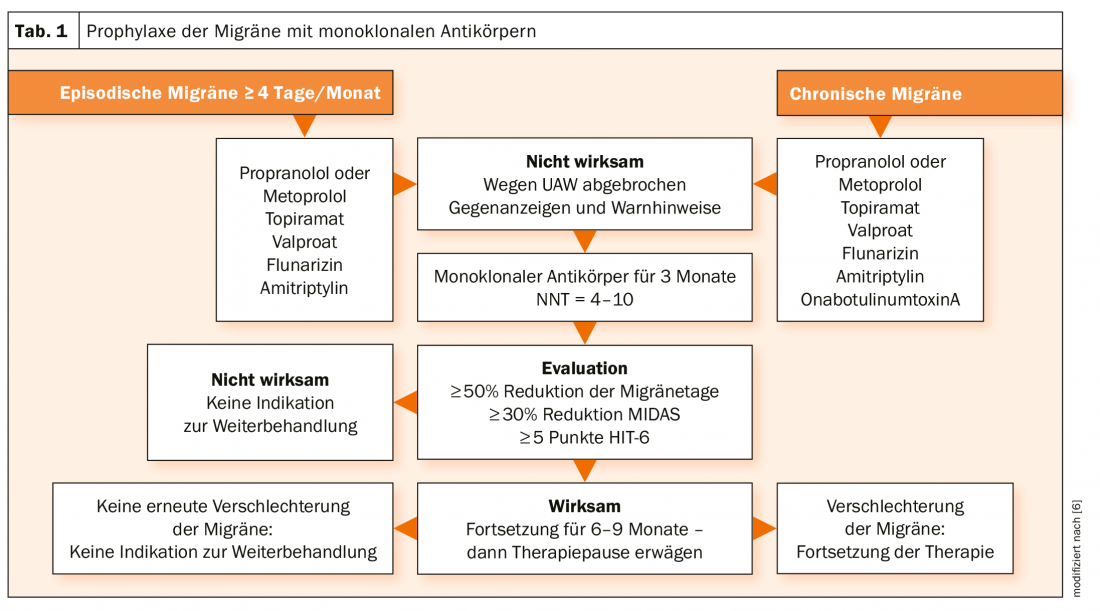
L’objectif d’une prophylaxie efficace de la migraine est de réduire le nombre, la gravité et la durée des crises de migraine (tableau 1). Une indication résulte entre autres d’une souffrance particulière, d’une restriction de la qualité de vie et du risque de surconsommation de médicaments. Des anticorps anti-CGRP (Fremanezumab, Galcanezumab, Eptinezumab), qui se fixent spécifiquement sur le ligand du CGRP, ont été développés spécialement pour la prévention. Cela empêche les isoformes de CGRP de se lier au récepteur. L’érénumab, quant à lui, se lie au récepteur CGRP, empêchant ainsi le neurotransmetteur de se fixer. En effet, il a été démontré que le CGRP joue un rôle important dans la physiopathologie de la migraine. Le niveau de CGRP augmente considérablement pendant une crise et reste élevé entre les deux, surtout dans la forme chronique [4,5].
Toutes les données des études menées jusqu’à présent démontrent un très bon profil bénéfice/risque pour les préparations actuellement disponibles. Les principaux effets secondaires peuvent être des douleurs ou des réactions au point d’injection, ainsi qu’une rhinopharyngite. Toutefois, l’effet est si convaincant que les taux d’abandon sont très faibles. De bons résultats peuvent être obtenus même chez les patients déjà traités. La réduction du nombre de jours de migraine par mois se situe entre 4,3 et 6,6 jours pour la migraine chronique. Le taux de répondeurs à 3 mois varie entre 27% et 57%. L’efficacité a également été démontrée chez les patients souffrant de maux de tête dus à une surconsommation d’analgésiques ou de migraines. En outre, une efficacité efficace et une bonne tolérance ont été démontrées pour un certain nombre de sous-groupes (p. ex. dépression, événements cardiovasculaires).
Littérature :
- Stovner LJ, Nichols E, Steiner TJ, et al : Lancet Neurol 2018 ; 17 : 954-976.
- Hepp Z, Dodick DW, Varon SF, et al : Cephalalgia 2017 ; 37 : 470-485.
- Blumenfeld AM, Bloudek LM, Becker WJ, et al : Céphalées 2013 ; 53 : 644-655.
- Edvinsson L, Haanes KA, Warfvinge K, Krause DN : Nat Rev Neurol 2018 ; 14 : 336-350.
- Cernuda-Morollon E, Larossa D, Ramon C, et al : Neurology 2013 ; 81:1191-1196.
- www.dgn.org/leitlinien/3859-ll-030-057-cgrp-addendum-migraene-leitlinie-2019 (dernier accès le 25.05.2020)
InFo NEUROLOGIE & PSYCHIATRIE 2020 ; 18(4) : 38 (publié le 30.6.20, ahead of print)