Les marqueurs cardiaques établis BNP, NT-pro-BNP, troponines et D-dimères sont des outils de diagnostic importants. Cependant, ils peuvent être faussement positifs et donc conduire à des diagnostics erronés. Le professeur Franz Eberli, de Zurich, a expliqué lors d’un séminaire au congrès du CMPR de cette année quand la détermination des marqueurs cardiaques est judicieuse et utile, et où se situent ses limites.
Les peptides natriurétiques (ANP, BNP, CNP, urodilatine) sont très puissants et ont toute une série de fonctions telles que
- Natriurese
- Diurèse
- Vasodilatation
- Amélioration de la fonction diastolique (effet lusitrope)
- Inhibition du système RAA (système rénine-angiotensine-aldostérone)
- Inhibition de la sécrétion d’endothéline
- Inhibition de la croissance des cellules musculaires lisses et des cellules endothéliales
- Inhibition de la division cellulaire.
Par clivage enzymatique, le pro-BNP donne naissance au NT-pro-BNP et au BNP, qui présentent une dynamique différente. Le NT-pro-BNP est plus stable et varie moins que le BNP, ce qui le rend plus approprié comme paramètre d’évolution. Les taux de BNP et de NT-pro-BNP ne sont pas élevés en cas de dyspnée non cardiaque et aident donc à distinguer une dyspnée cardiaque d’une dyspnée non cardiaque. En outre, ils sont relativement bien corrélés à la gravité de l’insuffisance cardiaque et, avec la clinique, ils augmentent la précision du diagnostic. En ce qui concerne les valeurs Rule-in et Rule-out, le BNP et le NT-pro-BNP doivent être considérés séparément.
Si le BNP <100 pg/ml, une insuffisance cardiaque est peu probable, si >400 pg/ml, elle est probable. Si les valeurs se situent entre les deux, le diagnostic est incertain. Lors de l’interprétation des valeurs, il faut tenir compte du fait qu’elles sont plus élevées en cas d’insuffisance rénale, par exemple, mais aussi après une activité sportive (tableau 1) .

“Chez un patient qui vient à vélo à votre cabinet, vous ne pouvez pas utiliser le BNP. La valeur au repos n’est retrouvée qu’après une à deux heures”, a souligné le professeur Franz Eberli, Zurich.
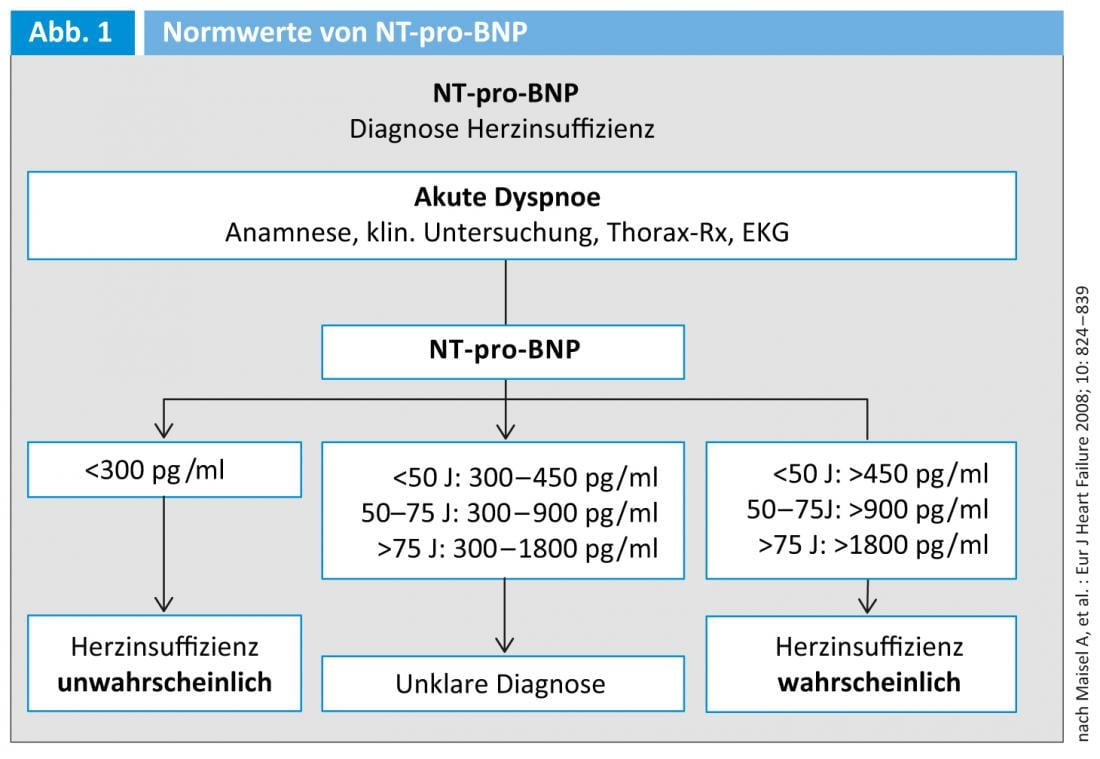
Le NT-pro-BNP est certes plus stable que le BNP, mais il présente l’inconvénient que les valeurs normales dépendent de l’âge, contrairement au BNP. “Cela n’est pas pris en compte dans les lignes directrices de l’ESC ni par les laboratoires. Chez les patients âgés, il peut donc arriver que le laboratoire marque une valeur comme pathologique alors qu’elle serait normale pour ce groupe d’âge. C’est trompeur, la prudence est de mise”, a averti le professeur Eberli. “En outre, de nombreux laboratoires ne déterminent plus le BNP indépendant de l’âge, mais fournissent automatiquement le NT-pro-BNP lorsque vous commandez un BNP”. Les valeurs Rule-in et Rule-out du NT-pro-BNP pour différents groupes d’âge sont présentées dans la figure 1 .
Il a été suggéré à plusieurs reprises de titrer le traitement de l’insuffisance cardiaque en fonction des valeurs du BNP ou du NT-pro-BNP. Cependant, certaines études ont montré que cela ne permettait pas d’obtenir une amélioration significative, du moins chez les patients âgés, et cette procédure n’est donc pas recommandée.
En résumé, le BNP et le NT-pro-BNP sont utiles pour distinguer une dyspnée cardiaque d’une dyspnée non cardiaque et pour évaluer l’ampleur de la dysfonction ventriculaire gauche. Il faut toutefois garder à l’esprit que les valeurs sont plus élevées en cas d’insuffisance rénale (plus le rein est mauvais, plus les valeurs sont élevées) et que les valeurs normales du NT-pro-BNP dépendent de l’âge (tableau 2).

Risque d’erreur de diagnostic avec la troponine hs
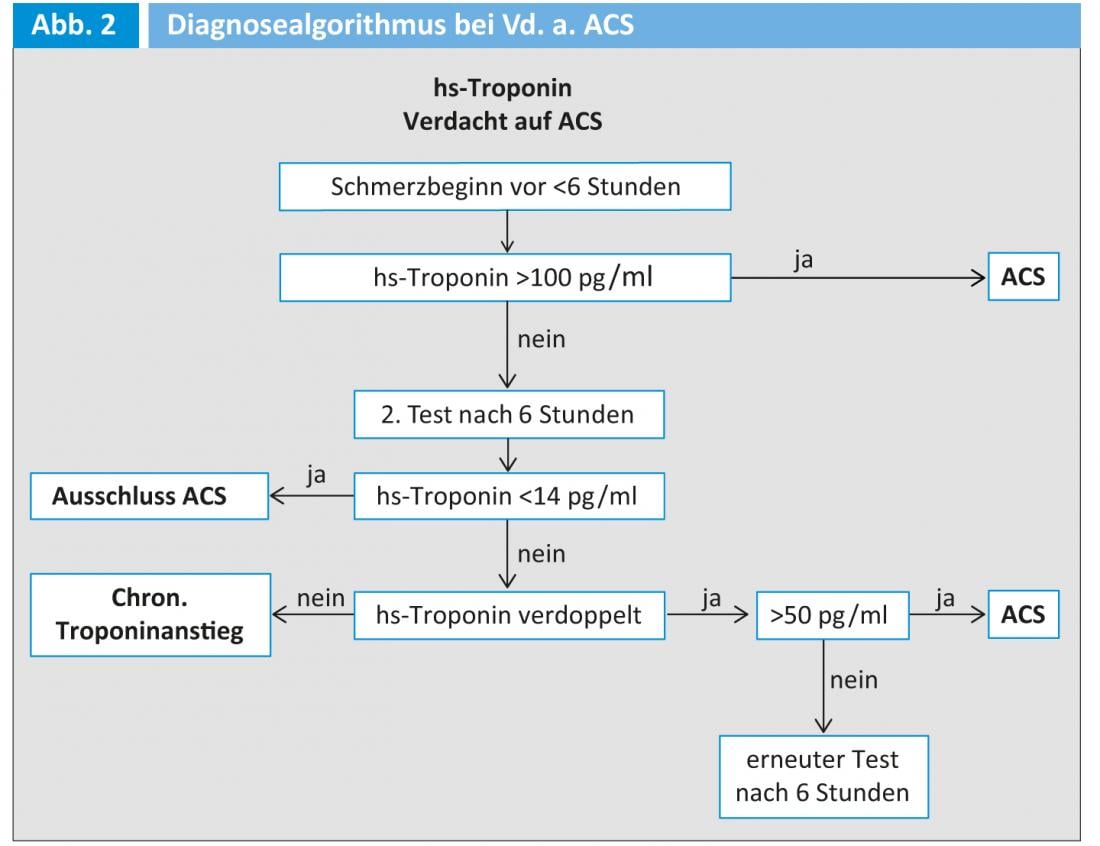
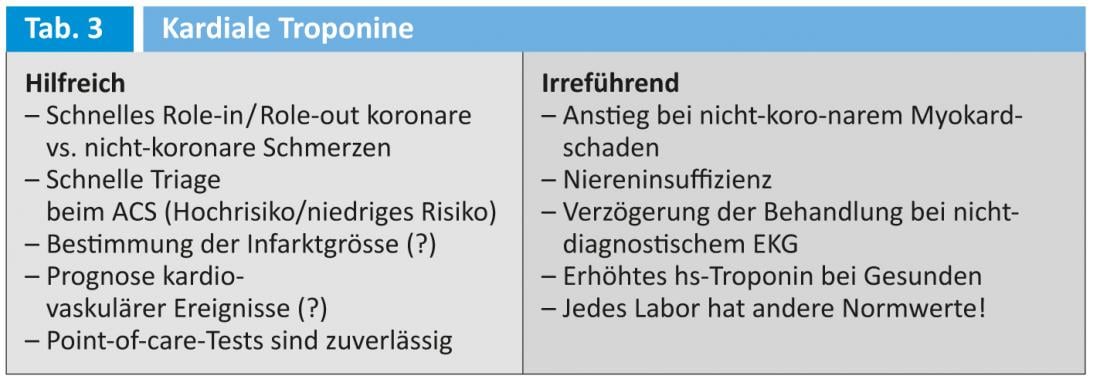
Les troponines cardiaques sont très spécifiques et sont donc de bons marqueurs, très utiles pour distinguer les douleurs cardiaques des douleurs non cardiaques et pour stratifier le risque en cas de syndrome coronarien aigu (SCA) (Fig. 2, Tab. 3) .
Comme les peptides natriurétiques, les troponines ont une valeur prédictive négative très élevée. Cependant, elles ont une sensibilité limitée et n’augmentent qu’après 4-6 heures, c’est pourquoi de plus en plus de laboratoires ne dosent aujourd’hui que la troponine hs, plus sensible, qui augmente déjà après 2-3 heures. “Il n’existe certes qu’une seule méthode de mesure de la troponine hs, mais un faible taux peut également être détecté chez pratiquement tous les sujets sains. C’est pourquoi le diagnostic est plus compliqué et il y a un risque d’erreur de diagnostic”, explique le professeur Eberli. En revanche, les tests de point-of-care pour la troponine hs, couramment utilisés dans les cabinets médicaux, sont très fiables. Pour l’évaluation de l’évolution, les troponines ne sont pas appropriées, car elles ont une demi-vie de 2-3 jours.
Il convient également de noter que les troponines peuvent également être élevées en cas de lésions myocardiques non ischémiques, telles qu’une myocardite, une embolie pulmonaire, une fibrillation auriculaire tachycardique, une insuffisance cardiaque aiguë, un œdème pulmonaire ou un traumatisme cardiaque, ainsi qu’en cas d’insuffisance rénale, de néoplasie et de rhabdomyolyse (tableau 3).
D-dimères – valeur prédictive négative élevée
La sensibilité et la spécificité de l’évaluation clinique en cas de suspicion d’embolie pulmonaire sont insuffisantes. Dans ce cas, la détermination des D-dimères peut s’avérer très utile. Le temps de détermination varie selon le dosage entre 2 min et >8 heure, la sensibilité entre 82% et 95%. “Plus le test est rapide, moins la sensibilité est bonne”, a souligné le professeur Eberli. En ce qui concerne les D-dimères, il existe également de nombreuses autres raisons que l’embolie pulmonaire pour expliquer leur augmentation (autres événements thromboemboliques, âge >70 ans, insuffisance hépatique ou rénale, état inflammatoire, stress, efforts physiques, interventions chirurgicales, etc.), ce qui explique que la spécificité des D-dimères soit faible, la valeur prédictive négative basse et la valeur prédictive positive élevée.
clinique est très élevé. Les D-dimères sont donc particulièrement utiles pour exclure avec certitude une embolie pulmonaire en cas de faible probabilité clinique (tableau 4).

Source : “Kardiale Marker, wann hilfreich, wann irreführend ?”, séminaire lors de la 15e Journée de formation continue du Collège de médecine de premier recours (CMPR), 20-21 juin 2013, Lucerne