Il n’existe toujours pas de traitement spécifique contre la coqueluche ou la mononucléose infectieuse, la vaccination est donc vivement recommandée. La coqueluche présente des risques de complications potentiellement mortelles, en particulier chez les nourrissons, et la mononucléose infectieuse peut entraîner, entre autres, un syndrome de Guillain-Barré chez les adolescents. Le Dr Thomas Fischbach a donné un aperçu pratique des principales maladies infantiles et a résumé les mesures de traitement correspondantes, ces dernières n’étant généralement que de nature symptomatique. Pour les familles, il faut également penser au rattrapage de la vaccination contre la coqueluche, car les adultes non vaccinés contaminent les jeunes enfants.
Parmi les maladies les plus courantes chez les enfants, on trouve les infections respiratoires banales, les diarrhées et les conjonctivites [1]. La rougeole, les oreillons, la rubéole (encadré) et l’hépatite sont devenus plus rares aujourd’hui grâce aux vaccins standard, mais d’autres maladies à prévention vaccinale comme la coqueluche ou la mononucléose infectieuse restent relativement fréquentes, a fait remarquer le Dr Thomas Fischbach, pédiatre à Solingen (Allemagne). Les cas de VIH/sida, d’infections à méningocoques et d’infections tropicales sont très rares. Alors que de nombreuses infections sont autolimitées, d’autres comportent de graves risques de complications.
Tous les rhumes ne sont pas dangereux
Dans les infections respiratoires banales, les agents pathogènes sont généralement des virus, les infections bactériennes étant plus rares. On sait qu’il y a des pics saisonniers pendant les mois d’hiver et que les symptômes classiques sont le rhume, la toux et parfois la fièvre. “Les complications sont généralement dues à des surinfections bactériennes”, explique le Dr Fischbach [1]. Il s’agit par exemple des otites moyennes, des sinusites ou des pneumonies. Certains agents pathogènes provoquent souvent des bronchites spasmodiques/obstructives. Le pédiatre a indiqué que les rhinovirus, par exemple, provoquent des évolutions graves ; il a connaissance de cas allant jusqu’à l’hospitalisation/l’oxygénation. Dans le cas des infections virales, le traitement est symptomatique et il convient de faire preuve de retenue dans l’utilisation des médicaments. Il est important de bien s’hydrater et de respirer de l’air frais et sans fumée. Les gouttes nasales décongestionnantes sont importantes lorsqu’un jeune enfant ne peut pas respirer, en particulier les nourrissons (respirateurs nasaux). Si un enfant présente une toux non productive qui provoque des troubles du sommeil, il peut être utile de lui donner du sirop contre la toux. Mais en général, il est normal que les infections respiratoires soient plus fréquentes chez les enfants et les antibiotiques sont rarement nécessaires. Selon l’intervenant, le fait que les enfants soient renvoyés chez eux au moindre signe de symptômes grippaux depuis la pandémie de coronavirus pose problème, car cela peut entrer en conflit avec l’activité professionnelle des adultes [1].
| La coqueluche peut entraîner une apnée sévère L’agent pathogène le plus fréquent de la coqueluche est Bordetella pertussis, B. parapertussis ou B. homesii étant plus rares. Les enfants de 2 à 6 ans sont le plus souvent touchés. “Il s’agit d’une infection classique par gouttelettes qui survient toute l’année, plus fréquemment en automne et en hiver”, a expliqué le Dr Fischbach [1]. Le problème est que seule la moitié environ des adultes ont une couverture vaccinale suffisante et peuvent contaminer les enfants. La période d’incubation est variable 9-20 jours, parfois 9-10 jours, et l’infectiosité serait particulièrement élevée au premier stade. L’aspect clinique se divise en un stade catarrhale (1-2 semaines), un stade convulsif (4-6 semaines) et un stade decrementi (6-10 semaines) caractérisé par des quintes de toux classiques. Chez les enfants, la toux s’accompagne d’un râle, tandis que chez les adultes, il s’agit d’une toux irritative normale et persistante. Les complications possibles de la coqueluche sont les pneumonies, les encéphalopathies, les convulsions et les difficultés respiratoires. “Les apnées sont particulièrement redoutées chez les jeunes nourrissons”, a souligné le conférencier [1]. La coqueluche est une infection systémique qui peut rendre le centre respiratoire inopérant. Chez les nourrissons, cela peut entraîner la mort, a déclaré le conférencier, appelant à l’importance de la vaccination. Les parents non vaccinés devraient être revaccinés si nécessaire. Si une antibiothérapie est administrée en cas de coqueluche (premier choix : macrolides), il s’agit essentiellement d’éviter la propagation, cela ne change pas grand-chose à l’évolution de la maladie [2,4]. |
Covid-19 : un antiviral pour les enfants à risque ?
Dans le cas du Covid-19, il s’agit d’une infection par gouttelettes du SRAS-CoV-2, le mode de transmission n’étant qu’à 1% une infection par contact avec un lubrifiant [1]. La période d’incubation est de 3 à 4 jours. Les symptômes typiques comprennent parfois une forte fièvre, des maux de tête et des douleurs articulaires intenses, et parfois des difficultés respiratoires/une dyspnée ou des troubles gastro-intestinaux. Comme on le sait par la suite, l’infection au Covid-19 chez les enfants a été plutôt bénigne et les hospitalisations ont été rares. Contrairement aux infections à VRS, cela s’applique également aux enfants à risque. L’antiviral Paxlovid® est efficace et sûr chez les enfants lorsqu’il est pris dans les 5 jours suivant le début des symptômes [1]. Le Dr Fischbach a souligné que le long-covid était un sujet qui ne concernait pas seulement les adultes, mais aussi les adolescents, comme il le sait de par sa pratique quotidienne. “Une fillette est toujours en fauteuil roulant, elle a développé une myasthénie grave séronégative”, a rapporté le conférencier [1]. Au début, le débat sur Long Covid n’a peut-être pas été pris suffisamment au sérieux en pédiatrie.
Virus respiratoire syncytial (VRS) : Vaccination pour les mères enceintes ?
Le VRS est une infection par gouttelettes dont l’incidence est la plus élevée de novembre à avril. Chez les nourrissons et les jeunes enfants – en particulier les prématurés – cette infection est dangereuse et doit être prise au sérieux. La période d’incubation est relativement courte, de 2 à 8 jours. Les manifestations vont de simples maladies respiratoires à des évolutions graves nécessitant une ventilation. Les symptômes typiques sont un malaise, une toux, une dyspnée, une difficulté à boire et un mauvais état général. L’otite moyenne est une complication fréquente, en particulier chez les enfants de moins de 3 ans [2]. La plupart du temps, le traitement est uniquement symptomatique et il est important de s’hydrater correctement. L’immunisation est possible pour les enfants à risque, par exemple en cas de prématurité ou de cardiopathie congénitale. Outre le palivizumab (Synagis®) pour l’immunisation passive contre les infections à VRS, le vaccin nirsevimab est également disponible dans certains pays [3,7]. Ce dernier a l’avantage de ne devoir être donné qu’une fois par saison. De plus, il existe un vaccin pour les mères à 22-24 semaines de grossesse. Le vaccin contre la grippe saisonnière est administré à partir de la 12e semaine de grossesse, ce qui confère aux enfants une protection vaccinale qui peut durer jusqu’à 6 mois [1].
Fièvre de Pfeiffer : souvent inapparente chez les jeunes enfants
La mononucléose infectieuse est une infection classique par contact et est parfois appelée “maladie du baiser” ou “fièvre des étudiants”. La période d’incubation peut aller jusqu’à 50 jours. Les symptômes classiques sont le rhume, la toux, le larmoiement, le mal de gorge et souvent une forte fièvre. Les dépôts grisâtres-blanchâtres typiques sur les amygdales seraient un bon critère de différenciation avec l’angine streptococcique (dépôts purulents-jaunâtres). L’expression complète des symptômes se produit le plus souvent à l’adolescence, alors que chez les jeunes enfants, la maladie est généralement silencieuse, comme on peut le déduire de la détection fortuite d’anticorps EBV. L’éventail des complications possibles va de la fatigue à la rupture de la rate en passant par le syndrome de Guillain-Barré ; le lymphome de Burkitt et le carcinome nasopharyngé sont également possibles. Le traitement (par ex. faire baisser la fièvre, boire beaucoup de liquide) est administré si nécessaire et est de nature symptomatique [4]. La fatigue, qui peut durer des mois, serait très fréquente.
Les maladies diarrhéiques : Risque de complication de l’exsiccose
Les diarrhées sont généralement d’origine virale et se manifestent par des vomissements parfois violents, ce qui peut parfois mettre les enfants à rude épreuve. Les norovirus et les rotavirus sont les agents pathogènes les plus fréquents et peuvent survenir en toute saison, d’autres bactéries comme les salmonelles, Campylobacter ou E. coli sont plus rares. Les rotavirus sont encore fréquents, bien qu’il soit possible de se faire vacciner contre eux. Du point de vue du mode de transmission, il s’agit d’infections classiques par contact, la propagation sous forme de gouttelettes étant plutôt rare. Les manifestations cliniques typiques sont, outre la diarrhée et les vomissements, les gastro-entérites aiguës, les nausées et les céphalées. L’état d’esprit est souvent très perturbé. “Le plus grand danger en pédiatrie est l’exsiccose”, explique le Dr Fischbach, ajoutant : “Ce n’est pas banal” [1]. La déshydratation peut affecter les yeux, les lèvres et la peau. Le traitement est symptomatique, il est important de boire suffisamment de liquide (surtout du thé ou de l’eau). La solution d’électrolytes est parfois difficile à obtenir chez les enfants, il peut être utile d’enrichir avec du glucose. Les médicaments ne sont généralement pas nécessaires. “L’essentiel est qu’ils boivent du thé ou de l’eau”, résume le conférencier [1]. Si des antiémétiques sont administrés pour des vomissements sévères, il est important de ne pas dépasser les doses recommandées sur la notice. Une fois que l’état de l’enfant s’est amélioré et que les diarrhées ont cessé, il peut retourner à la crèche, au jardin d’enfants ou à l’école [2].
Les conjonctivites : Infection ou exposition à un corps étranger ?
La plupart des conjonctivites sont d’origine virale, les causes d’infection bactérienne étant plus rares. L’infection par contact est le mode de transmission le plus fréquent, les infections par gouttelettes étant plus rares. L’apparition est indépendante de l’âge et de la saison, la période d’incubation est de 5 à 12 jours. Les symptômes typiques sont une conjonctive rouge, des yeux larmoyants, des paupières collées et des sécrétions. En cas de conjonctivite virale, le traitement est symptomatique à l’aide de collyres. Si l’origine de l’infection est bactérienne, il peut être utile d’administrer des antibiotiques. Les deux yeux doivent toujours être examinés et traités. S’il n’y a pas lieu de suspecter la présence d’un corps étranger, il convient d’inspecter la cornée de manière plus approfondie. Rarement, une inflammation de la cornée peut se développer comme complication. “L’œil rouge unilatéral est suspecté d’être un corps étranger jusqu’à ce qu’il soit réfuté”, a expliqué le Dr Fischbach [1]. Les gaz irritants font également partie des corps étrangers. Il ne faut pas oublier que la conjonctivite causée par le virus de l’herpès commence généralement d’un seul côté [2].
Stomatite aphteuse et maladie main-bouche-pied
La stomatite aphteuse, également connue sous le nom d’aphtose buccale, est une infection par gouttelettes ou par contact avec la peau causée par l’herpès simplex de type 1 (HSV-1). Les enfants de la 1ère à la 4ème année sont souvent les plus touchés. Les personnes les plus touchées sont les enfants jusqu’à l’âge de 18 ans, la période d’incubation étant de 1 à 26 jours. Outre les aphtes douloureux au niveau de la muqueuse buccale et les difficultés de déglutition qui en découlent, il peut y avoir de la fièvre. Chez les enfants plus âgés, seules la gorge et l’amygdalite sont souvent touchées. Ici aussi, le traitement est symptomatique, des pommades buccales analgésiques sont recommandées et les aliments mous et frais sont les mieux tolérés. Les complications possibles sont l’exsiccose et les surinfections bactériennes. [4]
La maladie pieds-mains-bouche (HFMK) est une infection virale causée par différents coxsackievirus (principalement le coxsackievirus A), qui touche principalement les jeunes enfants (<10 ans). L’apparition de cette infection est indépendante de la saison et la période d’incubation est courte. Les voies de transmission possibles sont l’infection par gouttelettes et l’infection par contact, mais vous pouvez également être infecté dans les eaux de baignade. Au cours de la première semaine, l’infection est très contagieuse, en particulier si les vésicules sont ulcérées. Les symptômes possibles comprennent, outre une éruption cutanée qui démange, des ulcères sur la langue, les gencives ou la muqueuse buccale. En outre, les enfants atteints souffrent souvent de maux de gorge, d’une diminution de l’appétit et de fièvre. Les vésicules ulcéreuses et les pustules apparaissent principalement sur les mains, la plante des pieds et le tronc. “Vous ne pouvez traiter que les symptômes”, a déclaré le conférencier [1]. En premier lieu, il faut citer les pommades contre la douleur. Il est très important que les enfants concernés boivent suffisamment. Les complications seraient rares, le conférencier n’ayant pas eu de cas en 30 ans de pratique [1].
| Scarlatine : les complications peuvent être graves Les agents pathogènes sont des streptocoques du groupe A, il s’agit généralement d’une infection par gouttelettes, les aliments ou l’eau contaminés sont plutôt rares. L’apparition est saisonnière, le plus souvent dans la petite enfance, mais dans de rares cas, les adultes peuvent également être infectés. Il existe un risque de contagion jusqu’à 3 semaines. Outre la fièvre, les douleurs abdominales et les vomissements, une éruption cutanée au niveau des joues ou un exanthème qui débute et s’étend typiquement au niveau inguinal ou axillaire et la “langue de framboise” sont typiques. “Si l’on ne fait rien, la peau des mains ou des pieds finit par peler”, explique le Dr Fischbach [1]. Le traitement classiquement recommandé est la pénicilline, mais il est possible d’opter pour les céphalosporines ou l’amoxicilline. Les complications peuvent être une fièvre rhumatismale aiguë ou une glomérulonéphrite. Mais la septicémie et les abcès péritonéaux sont également possibles. “Cette année, nous avons eu un enfant de 6 ans qui a failli mourir d’une septicémie à streptocoque”, a rapporté le conférencier [1]. Chez les adultes, les abcès péritonéaux sont des complications relativement fréquentes. Un enfant atteint de scarlatine peut retourner à la crèche/au jardin d’enfants après 1 à 2 jours en cas d’antibiothérapie ; si l’on ne traite pas par antibiotiques, il faut attendre 3 semaines [1,2]. |
Varicelle et érythème fessier
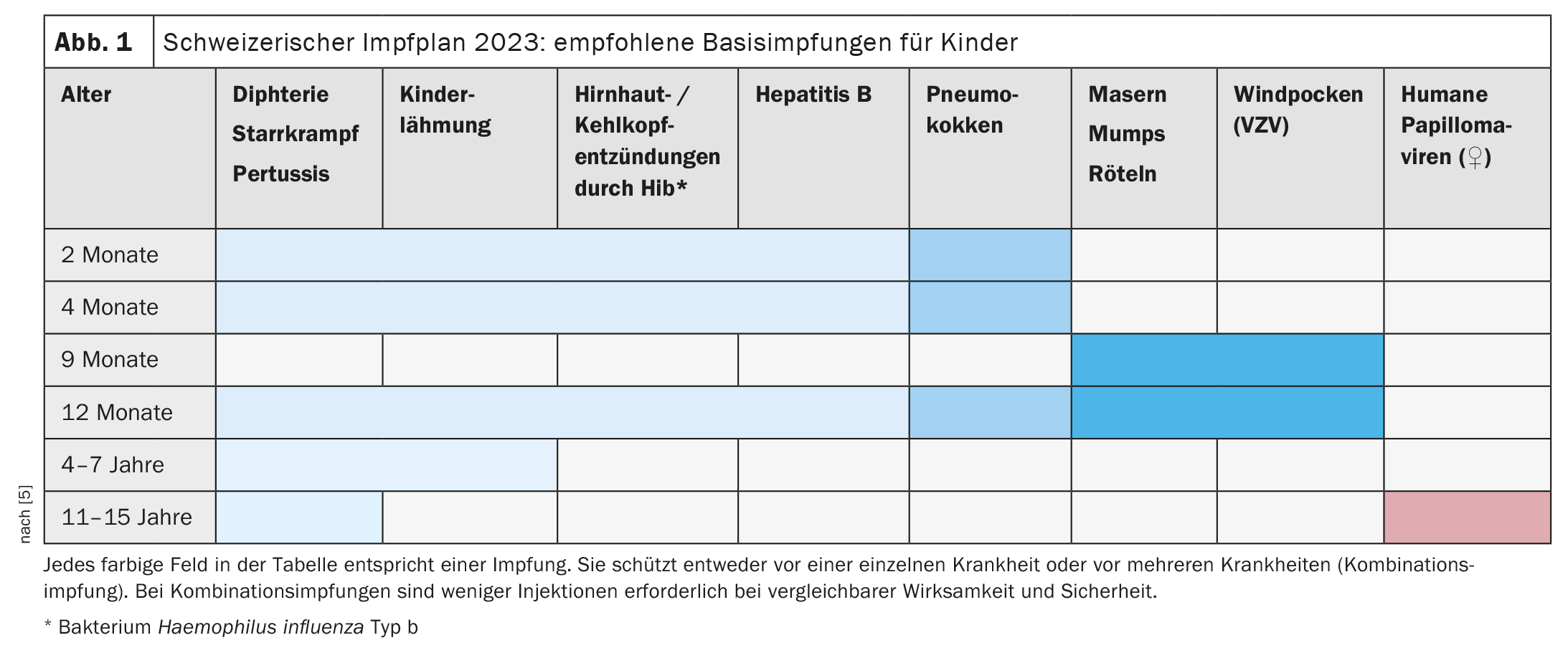
La varicelle est due au virus varicelle-zona (VZV), il s’agit d’une infection classique par gouttelettes. L’apparition est indépendante de la saison et de l’âge. La période d’incubation est de 14 à 21 jours et le risque de contagion existe déjà 2 jours avant l’apparition des premières vésicules. L’aspect est dominé par des vésicules, des croûtes et des démangeaisons. Le cas échéant, de la fièvre peut apparaître. Les complications possibles connues sont la fasciite et l’ataxie cérébelleuse. Le traitement est syptomatique, en premier lieu au moyen d’une lotion à secouer antiprurigineuse. 5 jours après l’apparition de vésicules fraîches, un enfant atteint peut retourner à la crèche/au jardin d’enfants. En Suisse, la vaccination contre le VZV chez les enfants fait partie des vaccinations de base depuis 2023 [5]. Dans la mesure du possible, un vaccin quadrivalent combiné (rougeole, oreillons, rubéole et varicelle) doit être utilisé. Les adultes peuvent également se faire vacciner contre le VZV.
La rubéole est également connue sous le nom d’érythème infectieux et est transmise par le parvovirus B19 (infection par gouttelettes ou par contact). L’infectiosité n’existe qu’avant l’apparition de l’éruption. La période d’incubation varie de 6 à 17 jours. Les symptômes typiques sont une éruption cutanée en forme de guirlande, ainsi que des maux de tête, des douleurs articulaires, de la fièvre et une sensation de froid. Chez les adultes, les inflammations articulaires sont fréquentes. Une complication peut éventuellement survenir chez les femmes enceintes malades, à savoir une anémie de l’enfant. Le traitement de la rubéole est également symptomatique [2].
Rougeole, oreillons et rubéole
Le virus de la rougeole se propage via une infection par gouttelettes. La rougeole n’est pas une maladie infantile bénigne. La période d’incubation est de 8 à 12 jours, le stade préliminaire est grippal, il existe une infectiosité à partir du 5ème jour d’incubation jusqu’à cinq jours après le début de l’éruption. En plus d’une éruption cutanée violente et d’une forte fièvre, les enfants touchés peuvent souffrir de toux et leur état général est souvent très altéré. Une otite et une pneumonie peuvent se développer comme complications, mais le croup ou l’encéphalite sont également possibles. Comme mesures de traitement, le conférencier recommande le repos au lit, une chambre obscure et une baisse de la fièvre [1]. Il considère que la vaccination contre la rougeole, les oreillons et la rubéole est très importante.
Le virus des oreillons est exclusivement pathogène pour l’homme et se propage également par gouttelettes. La période d’incubation varie de 14 à 24 jours et l’infectiosité existe de 7 jours avant à 9 jours après l’apparition du gonflement. Le gonflement des glandes parotides et des autres glandes salivaires s’accompagne souvent d’une légère fièvre. Les complications connues sont la méningite et l’orchite (chez les garçons). Le diagnostic se fait cliniquement et par la mesure de l’alpha-amylase dans l’urine. Le diagnostic différentiel doit exclure la lymphadénopathie et la sialadénite.
La rubéole est causée par le virus de la rubéole et ne doit pas être confondue avec l’érythème infectieux. Comme la rougeole et les oreillons, la rubéole est une infection par gouttelettes ; la période d’incubation est de 14 à 23 jours, l’infectiosité est de 6 jours avant à 7 jours après l’éruption. Outre une éruption cutanée et un gonflement des ganglions lymphatiques au niveau de la nuque, les personnes atteintes souffrent souvent d’une légère altération de leur état. Les complications rares sont l’encéphalite et l’arthrite (chez les adolescents et les adultes). Si la maladie touche des femmes enceintes non immunisées, une embryopathie peut survenir. Le traitement est symptomatique. Il s’agit également d’une maladie classique à prévention vaccinale. En Suisse, le taux de couverture vaccinale en 2022 était de 94% (rougeole) et 93% (oreillons et rubéole) chez les enfants de 2 ans et de 96% chez les jeunes de 16 ans [6].
Littérature :
- “Ce que le médecin généraliste doit savoir sur les maladies infantiles”, Dr. med. T. Fischbach, remise à niveau en médecine générale à Cologne, 17-20.01.2024.
- Guide RKI (en ligne), www.rki.de/ratgeber,(dernière consultation 29.01.2024)
- Swissmedic : Information sur les médicaments, www.swissmedicinfo.ch,(dernière consultation 29.01.2024)
- Kinder- und Jugendärzte im Netz : Krankheiten A-Z (en ligne) : www.kinderarzte-im-netz.de/krankheiten,(dernière consultation 29.01.2024)
- “Vaccins pour les nourrissons et les enfants”, www.bag.admin.ch/bag/de/home/gesund-leben/gesundheitsfoerderung-und-praevention/impfungen-prophylaxe/impfungen-fuer-saeuglinge-und-kinder.html,(dernière consultation 29.01.2024)
- Trageser J, et al. : Évaluation de la promotion de la vaccination et de l’augmentation de la disponibilité des vaccins, rapport final, Office fédéral de la santé publique, 2023.
- Swissmedic : Information sur les médicaments, www.swissmedicinfo.ch,(dernière consultation 30.01.2024)
HAUSARZT PRAXIS 2024 ; 19(2) : 38-40 (publié le 20.2.24, ahead of print)