Les changements de température et d’humidité caractéristiques de la saison froide s’accompagnent d’une augmentation des infections virales respiratoires. Outre les vaccins et les antiviraux, une hygiène rigoureuse et un mode de vie sain sont recommandés pour endiguer les infections respiratoires. En cas de suspicion de COVID-19, un test “point-of-care” et un diagnostic par PCR doivent être effectués le plus rapidement possible.
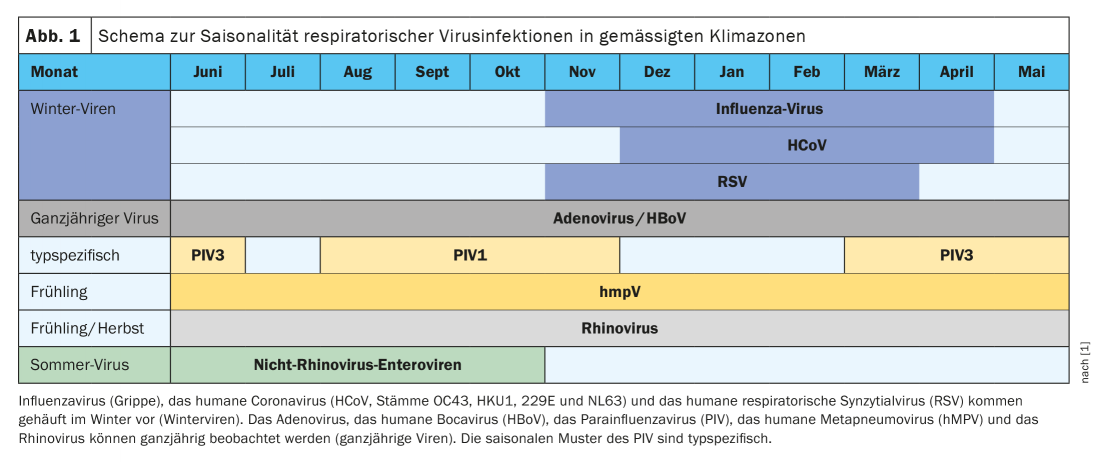
Plusieurs raisons expliquent que la sensibilité aux infections virales respiratoires soit plus élevée en hiver. D’une part, l’inhalation d’air froid a un impact direct sur les muqueuses des voies respiratoires supérieures, affectant la clairance mucociliaire et augmentant la production de mucus. D’autre part, l’air froid et sec affaiblit les réponses immunitaires antivirales innées locales [1]. Une baisse de l’humidité absolue est un facteur environnemental majeur qui déclenche une augmentation saisonnière des cas de grippe en raison d’une faible humidité relative dans les environnements intérieurs chauffés [1,14]. Une carence saisonnière en vitamine D affaiblit également la clairance directe des pathogènes. Outre les vagues annuelles de rhume et de grippe pendant la saison froide, le nouveau SRAS-CoV-2 est également apparu en hiver [1]. Les virus de la grippe, les coronavirus humains et les virus respiratoires syncytiaux humains sont également appelés virus hivernaux (figure 1). Les adénovirus, le bocavirus humain, le métapneumovirus humain (hMPV) et les rhinovirus font partie des virus présents toute l’année. En résumé, le caractère saisonnier des virus respiratoires est dû à des paramètres environnementaux et au comportement humain.
Facteurs environnementaux saisonniers : Température et humidité de l’air
Lors de la respiration, les muqueuses nasales et trachéales sont influencées par la température et le taux d’humidité de l’air ambiant. Plusieurs études récentes montrent que la température et l’humidité peuvent avoir un impact sur l’immunité antivirale innée de l’hôte contre les infections virales respiratoires [2–4]. L’efficacité des voies de transmission est également influencée par les changements saisonniers du climat extérieur et du climat intérieur. On pense que la température et l’humidité modulent l’infectiosité des virus en affectant les propriétés de leurs protéines de surface et de leur membrane lipidique [1,5,6]. Il a été démontré empiriquement que les basses températures améliorent l’agencement des lipides sur la membrane virale et contribuent à la stabilité du virus de la grippe [7]. La clairance mucociliaire (MCC) est un mécanisme important pour l’élimination des pathogènes inhalés de la surface des épithéliums respiratoires, la double couche de mucus de viscosités différentes étant une condition préalable à une MCC efficace [8]. Des expériences sur l’homme montrent que chez des personnes jeunes et en bonne santé, l’air sec respiré n’affecte pas la MCC nasale. Dans l’ensemble, les résultats d’expériences humaines sont plutôt rares, mais une étude plus ancienne portant sur des personnes d’âges différents a montré qu’une réduction progressive de l’humidité relative de l’air respiré de 70% à 20% était associée à une réduction progressive de la MCC [1,9].
Rhumes dus aux rhinovirus humains
Les rhinovirus humains sont les principaux responsables des rhumes pendant les mois d’hiver. Des études indiquent que l’exposition à l’air froid de l’hiver favorise la réplication importante de rhinovirus dans la muqueuse nasale [1]. Une réponse immunitaire antivirale robuste de l’hôte peut bloquer la propagation du rhinovirus dans les voies respiratoires inférieures à la température corporelle centrale (37 °C) grâce à une forte réponse IFN. En revanche, les réponses immunitaires affaiblies en raison des températures plus basses dans la cavité nasale pendant la saison froide permettent une réplication efficace du rhinovirus, car la production d’IFN de type I par les cellules épithéliales est faible. Garder le nez chaud peut renforcer les défenses antivirales innées contre le virus du rhume et prévenir les rhumes.
Ne pas sous-estimer les virus grippaux
Bien que la grippe soit souvent considérée comme une maladie grippale bénigne, le virus de la grippe peut également provoquer des symptômes mortels et se propager de manière épidémique. Les exemples de la grippe espagnole (1918-1920), de la grippe asiatique (1957/1958) et de la grippe de Hong Kong (1968-1970) en témoignent. Le virus H5N1, apparu à Hong Kong en 1997, était d’origine aviaire et a atteint un taux de létalité de plus de 50% chez l’homme. Heureusement, la propagation de ce virus et de l’épidémie de SRAS enregistrée en Chine en 2002/2003 a été faible. La propagation mondiale du virus de la grippe dite porcine en 2009 a entraîné une dépense mondiale d’environ huit milliards de dollars pour le médicament antiviral Tamiflu [10]. L’épidémie s’est ensuite révélée plus bénigne que prévu.
Régulation du climat intérieur comme mesure préventive
Outre les vaccins et les antiviraux, un mode de vie sain (alimentation équilibrée, plus de 7 heures de sommeil) et une hygiène rigoureuse (lavage des mains, port de masques) peuvent augmenter les défenses antimicrobiennes et réduire le risque de transmission [1]. La régulation du climat intérieur peut également contribuer à la prévention des infections respiratoires. Les interventions avec des humidificateurs ont donné de bons résultats dans plusieurs études. Une étude empirique menée aux États-Unis a démontré que l’humidification de l’air à ~45% d’humidité relative dans les jardins d’enfants entre janvier et mars réduisait considérablement le nombre total de virus grippaux et de copies de gènes viraux dans l’air et sur les objets par rapport aux jardins d’enfants témoins sans humidification. [11]. Il est toutefois important d’utiliser les humidificateurs d’air dans les pièces d’habitation de manière ciblée et avec le soin nécessaire.
Littérature :
- Moriyama M, et al. : Saisonnalité des infections virales respiratoires. Annu Rev Virol 2020 ; 7 : 2.1-2.19.
- Kudo E, et al : Low ambient humidity impairs barrier function and innate resistance against influenza infection. PNAS 2019 ; 116 : 10905-10910.
- Foxman EF, et al : Two interferon-independent double-stranded RNA-induced host defence strategies suppress the common cold virus at warm temperature. PNAS 2016 ; 113 : 8496-8501.
- Moriyama M, Ichinohe T : Une température ambiante élevée atténue les réponses immunitaires adaptatives à l’infection par le virus de la grippe A. PNAS 2019 ; 116 : 3118-3125.
- Shaman J, Kohn M : L’humidité absolue module la survie, la transmission et la saisonnalité de la grippe. PNAS 2009 ; 106 : 3243-3248.
- Marr LC, et al : Mechanistic insights into the effect of humidity on airborne influenza virus survival, transmission and incidence. J R Soc Interface 2019 ; 16 : 20180298.
- Polozov IV, et al : Nat Chem Biol 2008 ; 4 : 248-255.
- Bustamante-Marin XM, Ostrowski LE : Cilia et clairance mucociliaire. Cold Spring Harb Perspect Biol 2017 ; 9:a028241.
- Ewert G. Sur le débit de mucus dans le nez humain. Acta. Otolaryngol Suppl 1965 ; 200 : Suppl. 200
- Zylka-Menhorn V : Prophylaxie pandémique avec Tamiflu®. Un cas de défaillance multisystémique. Deutsches Ärzteblatt 2014 ; 111 : A665
- Reiman JM, et al : Humidity as a non-pharmaceutical intervention for influenza A. PLoS One 2018 ; 13 : e0204337.
- Hufert F, Spiegel M : Coronavirus : du rhume banal à l’insuffisance pulmonaire grave. Monatsschr Kinderheilkd 2020 : 1-11.
- Guide clinique chinois pour le diagnostic et le traitement de la pneumonie COVID-19 (7e édition), http://kjfy.meetingchina.org/msite/news/show/cn/3337.html
- Shaman J, et al : PLoS Biol 2010 ; 8:e1000316.
PRATIQUE DU MÉDECIN DE FAMILLE 2020 ; 15(10) : 32-33












