La sclérose en plaques (SEP) n’a pas d’impact négatif sur la fertilité, la grossesse, le développement de l’enfant et l’accouchement. Le risque de poussées post-partum est augmenté de 30%, bien que cela dépende du taux de poussées avant la grossesse. Pendant la grossesse, le taux de poussée a tendance à être réduit. Les traitements immunomodulateurs et immunosuppresseurs sont contre-indiqués pendant la grossesse et la période d’allaitement et doivent être arrêtés.
La sclérose en plaques (SEP) est la maladie neurologique la plus fréquente chez les jeunes adultes (début de la maladie généralement entre 20 et 30 ans) avec un risque potentiel de handicap futur. Plus de deux millions de personnes dans le monde souffrent de SEP, et les femmes sont trois à quatre fois plus touchées que les hommes. C’est pourquoi, chez les patientes atteintes de SEP, la question du désir d’enfant et de la grossesse joue un rôle central dans le contexte de leur SEP. Il n’y a pas si longtemps, les opinions historiques qui conseillaient de ne pas avoir de grossesse ou même d’avorter, mais aussi une information insuffisante, ont toujours conduit les patientes SEP à décider de ne pas avoir de grossesse (ou à y être poussées) malgré leur désir d’enfant. Aujourd’hui, c’est exactement le contraire : aucune femme ne peut être dissuadée d’avoir des enfants en raison du diagnostic de SEP. Les patientes sont informées que la SEP n’a pas d’effet négatif sur l’enfant à naître, que l’accouchement (ou le mode d’accouchement) peut se faire selon le souhait de la patiente et qu’inversement, la grossesse n’a pas d’effet négatif sur l’évolution de la SEP. Il est même possible que l’évolution ultérieure de la SEP soit influencée favorablement par une (des) grossesse(s).
Aspects neuro-immunologiques de la grossesse
La grossesse entraîne également une modification du statut immunitaire de la femme. Ceci est dû à des facteurs maternels, fœtaux et placentaires qui conduisent d’une réponse immunitaire maternelle à dominante cellulaire à une immunité humorale renforcée pendant la grossesse. Cette “immunosuppression physiologique” permet de s’assurer que le fœtus, qui présente des facteurs immunologiques étrangers à la mère, n’est pas rejeté par le système immunitaire maternel. Les maladies auto-immunes dont la pathogenèse est principalement due à l’appareil effecteur cellulaire du système immunitaire, comme la sclérose en plaques, présentent en principe une meilleure évolution pendant la grossesse. En revanche, les maladies dominées par une réponse immunitaire humorale, telles que les maladies du spectre de la neuromyélite optique, ont tendance à s’aggraver pendant la grossesse.
Influence de la sclérose en plaques sur la fertilité et la grossesse
En principe, la SEP n’affecte pas la fertilité d’une femme. Les femmes atteintes de SEP ont en moyenne moins d’enfants que les femmes en bonne santé, mais cela s’explique davantage par le fait que les patientes atteintes de SEP ont parfois une perception altérée de leur sexualité/corps et craignent de ne pas pouvoir s’occuper correctement de leur(s) enfant(s) à l’avenir.
La SEP n’a absolument aucun effet négatif sur l’enfant à naître, la grossesse et l’accouchement. La SEP n’augmente définitivement pas le risque d’avortement spontané, de malformations congénitales, d’accouchement prématuré ou de complications neurologiques pendant la grossesse (comme l’éclampsie). Le mode d’accouchement (spontané ou par césarienne) peut être choisi selon les souhaits de la femme (ou, le cas échéant, pour des raisons obstétricales) – il n’y a pas non plus de restrictions fondamentales dans ce domaine, comme pour toute autre femme.
Influence de la grossesse sur l’évolution de la sclérose en plaques
De nombreuses études détaillées ont démontré la nette diminution de la fréquence des poussées de la maladie pendant la grossesse, mais montrent également une augmentation au cours des trois premiers mois suivant l’accouchement. Les études mentionnées (mais aussi l’expérience clinique quotidienne) démontrent que les poussées de la maladie pendant la grossesse diminuent de presque 100% d’un trimestre à l’autre, ce qui signifie que les poussées de la maladie pendant la grossesse sont extrêmement improbables. En outre, il a été démontré que l’évolution ultérieure de la SEP (taux annuel de poussées et degré de handicap) n’était pas influencée négativement par la grossesse, ni par des mesures obstétricales (par exemple, péridurale ou césarienne) ou par l’allaitement. Au contraire, les femmes qui ont eu une grossesse après le début de leur SEP semblent avoir un risque plus faible d’évolution secondairement chronique et progressive de la SEP.
Tous ces effets positifs sont toutefois contrebalancés par une augmentation de l’activité inflammatoire de la SEP dans la phase postnatale : Dans les trois mois qui suivent l’accouchement, environ un tiers des patientes atteintes de SEP connaissent une nouvelle poussée de la maladie. Toutefois, après quatre à six mois, ce risque de poussée se réduit à son niveau d’avant la grossesse. Il semble que la fréquence des poussées avant une grossesse détermine le risque de poussée après l’accouchement, c’est-à-dire qu’une poussée dans les trois mois suivant l’accouchement n’est à prévoir que si la fréquence des poussées était déjà élevée avant la grossesse.
Diagnostic de la sclérose en plaques pendant la grossesse
La première manifestation de la SEP pendant la grossesse est très rare et la présentation clinique n’est alors pas différente de celle des patientes non enceintes.
Si des symptômes typiques de la SEP apparaissent chez une femme enceinte, les mesures diagnostiques habituelles (IRM, diagnostic du liquide céphalorachidien) doivent être mises en place. Alors que l’examen IRM natif est considéré comme une méthode sûre pendant la grossesse et qu’aucun effet néfaste pour le fœtus n’a été démontré, l’utilisation de produits de contraste est à proscrire. Le produit de contraste traverse le placenta et peut donc passer dans la circulation sanguine du fœtus et dans le liquide amniotique.
Traitements spécifiques de la SEP pendant la grossesse
Les traitements actuels de la SEP peuvent être divisés en trois groupes : Les corticostéroïdes pour traiter les poussées aiguës de SEP, les thérapies d’intervalle modifiant la maladie (immunomodulatrices et immunosuppressives) pour prévenir les poussées et la progression de la maladie, et les thérapies symptomatiques pour améliorer les symptômes existants de la SEP.
Traitement des poussées aiguës de la maladie : la méthylprednisolone, traitement de référence des poussées aiguës de la SEP, peut également être utilisée pendant la grossesse selon le schéma habituel (3×1000 mg de méthylprednisolone iv sur trois jours consécutifs).
Aucune étude n’a été menée sur le traitement des femmes enceintes atteintes de SEP par des corticostéroïdes, mais leur utilisation à court terme est considérée comme sans danger. Jusqu’à présent, les effets tératogènes n’ont été mis en évidence que dans les études animales et le risque ne semble pas exclu chez l’homme, mais il est extrêmement faible.
Traitements immunomodulateurs/suppressifs par intervalles : Selon les informations professionnelles, toutes les thérapies d’intervalle (à l’exception de l’acétate de glatiramère et du natalizumab) sont contre-indiquées pendant la grossesse. Il est toutefois important pour la future mère de savoir qu’un traitement intermittent pendant la grossesse n’est de toute façon nécessaire que dans des cas exceptionnels, car la grossesse elle-même a un effet protecteur contre d’autres poussées pendant la grossesse (voir ci-dessus).
Le risque d’utilisation d’un médicament pendant la grossesse est déterminé par la “catégorie de risque pour la grossesse” de la FDA (= agence américaine des médicaments). (Tab. 1). Concrètement, cela signifie que certaines thérapies d’intervalle doivent être arrêtées dès que la grossesse est prévue, alors que d’autres peuvent être administrées jusqu’à l’accouchement ou, dans des cas exceptionnels, même pendant la grossesse. (Tab.2). Cela est pertinent dans la pratique, car la moitié des grossesses surviennent habituellement de manière non planifiée.

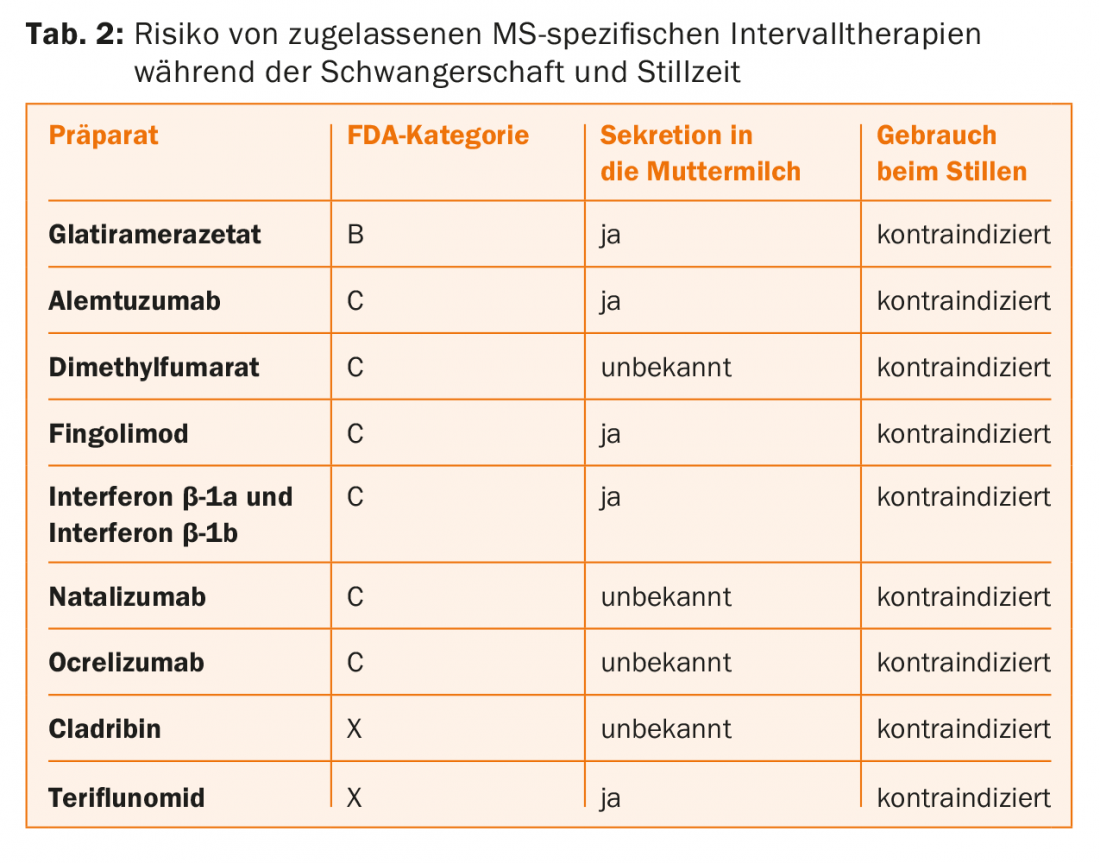
Sur la base des données disponibles (études de phase II et III, analyses post-marketing, registres de grossesse et de traitement) et d’une expérience clinique parfois longue, l’approche suivante est recommandée pour les traitements d’intervalle approuvés :
- Les préparations à base d’interféron β, l’acétate de glatiramère et le natalizumab peuvent être administrés/pris jusqu’au début de la grossesse. L’acétate de glatiramère et le natalizumab peuvent être utilisés pendant la grossesse dans des cas très individuels, après une évaluation appropriée du rapport bénéfice/risque. Ces médicaments sont contre-indiqués pendant la période d’allaitement.
- Fingolimod : une contraception efficace doit être utilisée pendant ce traitement, car le fingolimod peut entraîner des malformations/dommages à l’enfant. Si une patiente sous traitement par fingolimod exprime un désir de grossesse, le fingolimod doit être arrêté, mais la contraception doit être poursuivie pendant deux mois supplémentaires après l’arrêt du fingolimod. Le fingolimod est contre-indiqué pendant la période d’allaitement.
- Tériflunomide : une contraception efficace doit être utilisée pendant ce traitement, car le tériflunomide peut entraîner des malformations/dommages à l’enfant. Si une patiente atteinte de SEP sous traitement par tériflunomide envisage une grossesse, voire devient enceinte, le tériflunomide doit être “lavé” avec de la cholestyramine (3×8 g par jour pendant 11 jours), puis la concentration plasmatique de tériflunomide doit être déterminée (une concentration <0,02 mg/L n’est plus considérée comme tératogène). Le tériflunomide est contre-indiqué pendant la période d’allaitement.
- Alemtuzumab : les femmes en âge de procréer doivent utiliser une méthode de contraception fiable pendant la période de traitement et jusqu’à quatre mois après la dernière perfusion. L’alemtuzumab est contre-indiqué pendant la période d’allaitement.
- diméthylfumarate : les données et l’expérience sont encore limitées et il est actuellement recommandé aux femmes d’arrêter le traitement par diméthylfumarate dès qu’elles envisagent une grossesse. Le fumarate de diméthyle est contre-indiqué pendant la période d’allaitement.
- Cladribine : Est contre-indiqué chez les femmes enceintes en raison du risque de malformation, les femmes doivent donc utiliser une méthode de contraception fiable pendant au moins six mois après la dernière prise de cladribine. Les hommes capables de procréer doivent également utiliser une contraception fiable pendant le traitement par la cladribine et pendant au moins six mois après la dernière dose. La cladribine est contre-indiquée pendant la période d’allaitement.
- Ocrelizumab : les femmes en âge de procréer doivent utiliser une contraception efficace pendant le traitement par ocrelizumab et pendant les 12 mois suivant la dernière perfusion. L’ocrélizumab est contre-indiqué pendant la période d’allaitement.
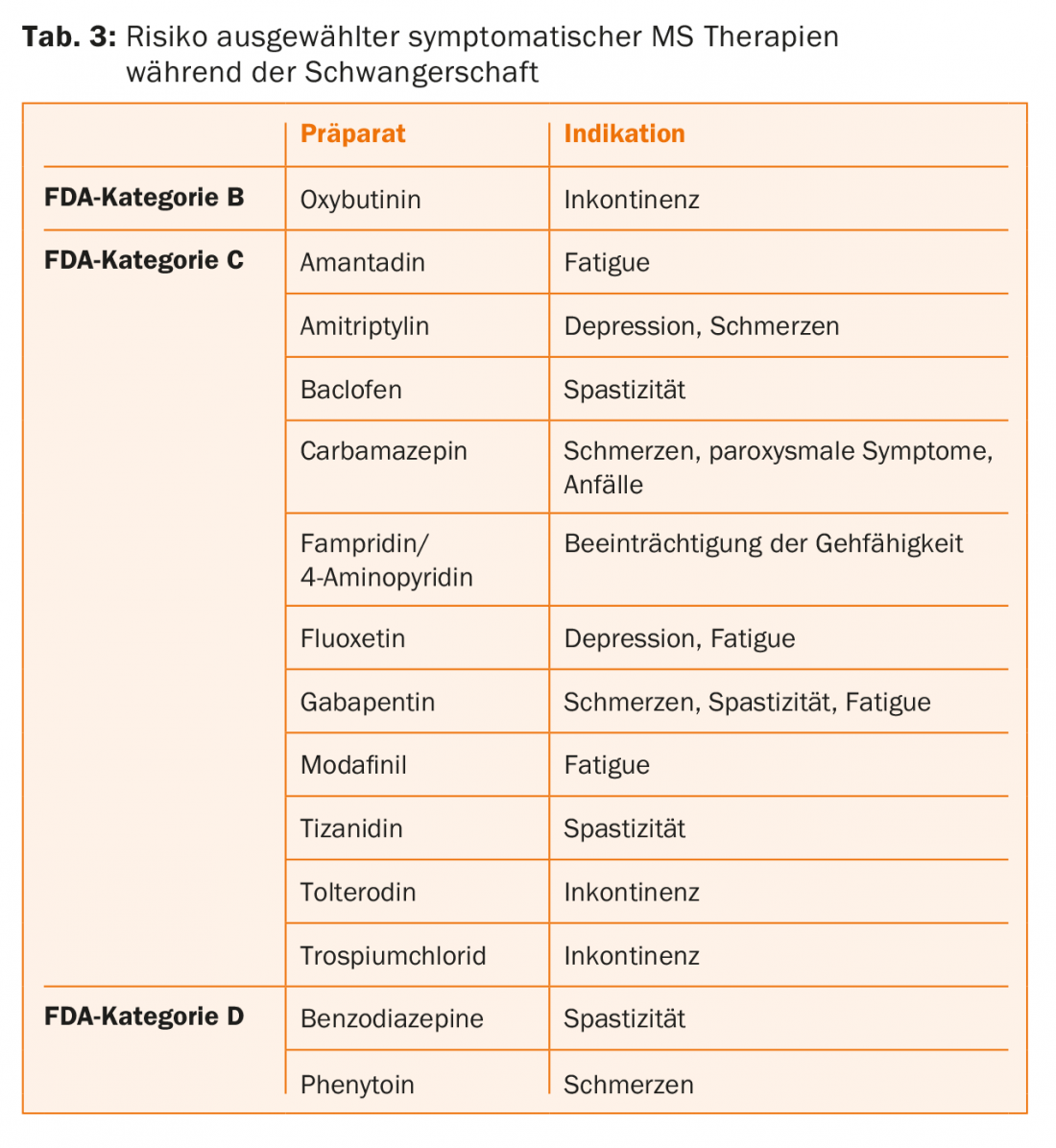
Traitements symptomatiques : Outre les thérapies d’intervalle modifiant la maladie décrites ci-dessus, les patientes atteintes de SEP ont recours à un grand nombre de médicaments pour le traitement symptomatique des troubles neurologiques existants (notamment la spasticité, l’ataxie, l’altération de la marche, les troubles neurogènes de la vessie, la fatigue, la dépression). Ces médicaments devraient également être arrêtés conformément à leur évaluation des risques par la FDA (tableau 3) en cas de grossesse prévue ou survenue, et des formes de traitement non médicamenteux telles que des mesures de neurophysiothérapie devraient être davantage prescrites.
Allaitement
En principe, les patientes atteintes de SEP doivent être encouragées à allaiter leurs enfants, car l’allaitement semble avoir un effet bénéfique sur l’activité de la maladie après la naissance. Cependant, si une patiente n’allaite pas ou a arrêté d’allaiter, il convient de suivre les critères habituels de décision thérapeutique et de recommander la reprise immédiate des traitements interrompus. Si une poussée survient pendant l’allaitement, un traitement standard par méthylprednisolone est en principe possible. Il faut toutefois veiller à ce que la thérapie aux stéroïdes et l’allaitement soient séparés dans le temps (environ 3-4 heures), car les corticostéroïdes peuvent passer dans le lait maternel.
L’utilisation d’immunoglobulines intraveineuses (en principe sans danger pendant l’allaitement) immédiatement après la naissance est régulièrement discutée en tant que prévention contre le risque accru de poussées au cours des trois premiers mois. Cependant, comme la preuve de l’efficacité des immunoglobulines intraveineuses n’a pas encore été apportée dans cette situation, cette approche thérapeutique ne peut généralement pas être recommandée. Dans certains cas exceptionnels, notamment lorsqu’une patiente a eu de nombreuses poussées avant sa grossesse, cette option thérapeutique peut toutefois être envisagée.
Éducation et conseil
Les questions relatives à la grossesse doivent être discutées de manière approfondie et précoce avec les patientes atteintes de SEP. En ce qui concerne la planification familiale, les patientes atteintes de SEP sont principalement préoccupées par deux incertitudes : l’absence de prédiction sur l’évolution individuelle de la maladie et la crainte que la grossesse puisse avoir un impact négatif sur l’évolution de la SEP. Dans ce cas, le neurologue doit fournir à la patiente les informations complètes sur les connaissances actuelles et l’influence fondamentalement favorable de la grossesse sur la SEP. Cela inclut également la planification individuelle optimale du traitement en cas de désir d’enfant. L’objectif est de garantir qu’une patiente atteinte de SEP soit informée et soutenue de la meilleure façon possible dans sa décision personnelle d’avoir un enfant, en particulier afin de dissiper toute incertitude.
Messages Take-Home
- La SEP n’a pas d’impact négatif sur la fertilité, la grossesse, le développement de l’enfant et l’accouchement.
- Comme pour toute autre femme, le mode d’accouchement peut être choisi en fonction des souhaits de la patiente (ou des nécessités obstétricales, le cas échéant).
- La grossesse n’a pas d’influence négative sur la SEP. La grossesse entraîne une réduction considérable du taux de poussées. Le risque de poussée de SEP post partum semble dépendre de la fréquence des poussées avant la grossesse.
- Malgré l’augmentation de 30% du risque de poussée post partum, la grossesse n’a pas d’effet négatif sur l’évolution de la maladie.
- Les traitements immunomodulateurs et immunosuppresseurs sont contre-indiqués pendant la grossesse et la période d’allaitement et doivent être arrêtés.
- La méthylprednisolone peut être utilisée pendant la grossesse en cas de poussée.
- Après la fin de l’allaitement, il convient de suivre les critères habituels de décision thérapeutique et de recommander la reprise immédiate des traitements interrompus.
Littérature complémentaire :
- Berger T : Sclérose en plaques et grossesse. In : Berger T, Brezinka C, Luef G (eds) : Les maladies neurologiques pendant la grossesse. Springer Verlag, Vienne, 2006, pp 231-51.
- Confavreux C, et al. : Taux de rechute liée à la grossesse dans la sclérose en plaques. Pregnancy in Multiple Sclerosis Group.
- N Engl J Med 1998 ; 339 : 285-291.
- Informations professionnelles sur les traitements modificateurs de la maladie de la SEP (Aubagio®, Avonex®, Betaferon®, Copaxone®, Gilenya®, Lemtrada®, Mavenclad®, Ocrevus®, Plegridy®, Rebif®, Tecfidera®, Tysabri®)
- Gold SM, Voskuhl RR : Pregnancy and multiple sclerosis : from molecular mechanisms to clinical application. Semin Immunopathol 2016 ; 38 : 709-718.
- Reich DS, et al : Sclérose en plaques. N Engl J Med 2018 ; 378 : 169-180.
- Vaughn C, et al : An Update on the Use of Disease-Modifying Therapy in Pregnant Patients with Multiple Sclerosis. CNS Drugs 2018 ; 32 : 161-178.
InFo NEUROLOGIE & PSYCHIATRIE 2018 ; 16(5) : 38-41











